9 minute read
COVID-19: PANDEMIA, VACCINI, MIOCARDITI E ATTUALE STATO DELL’ARTE
di Andrea Vitali (in foto a centro pagina) Medico specialista in cardiologia
Professore di Anatomia e Fisiologia presso Università UniCamillus
Advertisement
In Italia il primo stato di emergenza dovuto all’infezione da SARS-CoV-2 (COVID-19) è stato dichiarato in data
31 gennaio 2020, in seguito alla scoperta dei primi due casi positivi a Roma (due turisti cinesi in arrivo da Wuhan). Dopo un continuo e attento monitoraggio dei casi positivi si è giunti al “lockdown” in data 22 marzo 2020.
La situazione drammatica che ha colpito l’Italia sul piano sanitario ha vissuto una catastrofe senza precedenti. L’Italia è stata la prima nazione in Europa ad attuare rigide misure di chiusura oltre ad essere stata la prima ad essere gravemente colpita dall’epidemia di COVID-19.
La rapida diffusione del COVID-19, che in poche settimane ha travolto i sistemi sanitari di tutto il mondo, ha richiesto il rapido sviluppo e l’introduzione di nuovi metodi di prevenzione e cura delle malattie.
Situazioneattuale
L’Istituto Superiore di Sanità (ISS) si è prontamente adoperato per provvedere alla realizzazione di un sistema di sorveglianza integrata ad hoc (microbiologica ed epidemiologica) dopo che la diffusione del virus SARS-CoV-2 ha colpito l’Italia nei primi mesi del 2020.
Per l’analisi statistica di mortalità si è proceduti a prendere in esame i certificati di morte e alla successiva analisi da parte dell’Istituto Nazionale di Statistica (ISTAT). Inoltre, in ottemperanza alla Circolare del Ministero della Salute 0007922 del 09/03/2020, l’ISS ha avviato la raccolta e l’esame di campioni di cartelle cliniche ottenute dalle Regioni al fine di valutare le caratteristiche primarie dei decessi per COVID-19.
Ciò è stato fatto alla luce delle circostanze eccezionali che hanno caratterizzato lo stato di pandemia ed il conseguente stato di emergenza.
Nonostante siamo prossimi al verosimile annuncio da parte dell’OMS (Organizzazione Mondiale della Sanità) sulla fine dello stato pandemico, è necessario un continuo monitoraggio della diffusione del virus, delle sue varianti e dell’analisi dei dati clinici. Dal primo isolamento del virus, si è assistiti a numerose mutazioni fino all’attuale variante “Arturo”; si è assistiti in oltre tre anni a continue mutazioni del virus che hanno generato e mantenuto uno stato pandemico causando sia un elevato numero di decessi sia una rapida diffusione del virus stesso arrivando a renderlo endemico. I dati del flusso ISS nel periodo
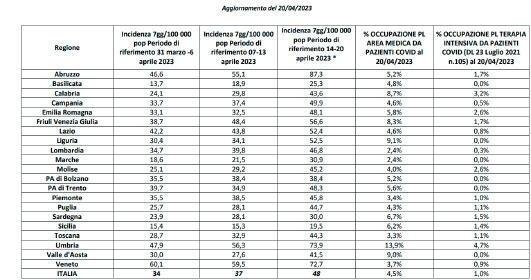
10/4/2023-16/4/2023 mostrano una in- cidenza in aumento (42 casi per 100.000 abitanti) rispetto alla settimana precedente (32 casi per 100.000 abitanti nel periodo 3/4/2023-9/4/2023). Trend in aumento anche nel dato più recente censito dal Ministero della Salute (48 casi per 100.000 abitanti nel periodo 14/4–20/4/2023 vs 37 casi per 100.000 abitanti nel periodo 7/4–13/4/2023). L’incidenza è in aumento in tutte le altre fasce d’età. L’età mediana alla diagnosi è di 56 anni, stabile rispetto alle settimane precedenti (dati flusso ISS). L’indice di trasmissibilità basato sui casi con ricovero ospedaliero è in aumento e sopra la soglia epidemica: Rt=1,07 (1,021,13) al 11/04/2023 vs Rt=0,91 (0,860,97) al 04/04/2023 (dati ISS).
Una continua analisi degli effetti del virus a livello cardiovascolare ha mostrato l’esistenza di un legame fisiopatologico tra l’infezione da SARSCoV-2 e gli eventi cardiovascolari
COVID-19 ECOMPLICANZECARDIOVASCOLARI
Come detto precedentemente, la pan- demia da COVID-19 e la relativa epidemia da SARSCoV-2 sul nostro territorio nazionale sono state la peggiore crisi di salute pubblica recente in Italia. Il COVID19 è stato associato a varie complicanze cardiovascolari tra cui ischemia miocardica, miocardite, aritmie e tromboembolia venosa. I pazienti con sindrome coronarica acuta (ACS) che sono infetti da SARS-CoV-2 hanno spesso una prognosi infausta. Nei pazienti con ACS, la riserva funzionale cardiaca può essere ridotta a causa di ischemia o necrosi miocardica. In caso di infezione da SARS-CoV-2, è più probabile che si verifichi insufficienza cardiaca, con conseguente improvviso deterioramento delle condizioni di questi pazienti. Una continua analisi degli effetti del virus a livello cardiovascolare ha mostrato l’esistenza di un legame fisiopatologico comune tra l’infezione da SARS-CoV-2 e gli eventi cardiovascolari ed è rappresentato dalle anomalie della coagulazione e dalla rottura dei fattori rilasciati dalle cellule endoteliali, le quali contribuiscono in condizioni normali a mantenere i vasi sanguigni in uno stato antitrombotico. Inoltre, nei pazienti ad alto rischio con polmonite indotta da COVID-19 e fattori di rischio cardiovascolare, una grave risposta infiammatoria sistemica può portare alla rottura di una placca aterosclerotica, che può manifestarsi come SCA.
Vaccinazionecontro
COVID-19
I vaccini che sono stati messi a punto contro infezione da SARS-CoV-2 sono stati sviluppati e messi in commercio utilizzando un ampia gamma di diverse tecnologie e con un velocità senza precedenti, testati in ampi studi clinici randomizzati. L’obiettivo primario è stato quello di raggiungere l’immunità in tutta la popolazione nel più breve tempo possibile per contrastare la pandemia da COVID-19.
Se da un lato si è pensato di elogiare l’efficienza con cui sono stati sviluppati questi ultimi vaccini, una percentuale considerevole della popolazione è rimasta scettica, non solo per la rapidità di realizzazione e messa in commercio, ma per l’impiego in particolare di quelli che utilizzano la tecnologia ad RNA, piuttosto distinti dai vaccini classici che utilizzano piattaforme più note. Queste preoccupazioni sono state ulteriormente amplificate da un’ondata di segnalazioni relative ai vaccini.
Miocarditiepericarditi
Una delle preoccupazioni maggiori a cui si è progressivamente assistiti dopo l’introduzione in commercio dei vaccini è stata quella di stabilire un confronto tra “danno al cuore” causato da infezione da SARS-CoV-2 e da vaccinazione. Il danno al cuore in questo confronto tra infezione e vaccinazione si riferisce in particolar modo ai casi segnalati di miocardite e/o pericardite. Questo aspetto è rilevante, poiché la miocardite, in modo maggiore rispetto alla pericardite, può portare a gravi complicanze, in particolar modo aritmiche ed è una delle cause più comuni di morte cardiaca improvvisa in giovani adulti sulla base di studi autoptici. Fino ad alcuni anni fa, è stata segnalata in letteratura una miocardite associata a vaccino come evento avverso molto raro prevalentemente nel contesto del vaccino contro virus vivi attenuati, ed è stata solo descritta mediante segnalazioni di casi per altri vaccini.
L’implementazione del vaccino COVID19 utilizzando una nuova tecnologia, come vaccini a base di RNA, negli studi di fase 3 e la loro attuazione clinica è stata seguita dal monitoraggio degli esiti basato sulla popolazione e tassi di complicanze. Utilizzando le informazioni da database di grandi dimensioni, è stato subito riconosciuto che c’è un basso, ma consistente tasso di pazienti che presentano dopo la vaccinazione miocardite e/o pericardite.
Inoltre, nonostante la maggior parte dei casi di miocardite non evolva verso la morte, una stretta sorveglianza dei sintomi e segni è necessaria, anche perché tra le varie forme esiste quella fulminante, associata a miocardite linfocitaria, a cellule giganti ed eosinofila riportata finora solo a livello di case report. Questa forma causa un grave deterioramento della funzione contrattile, blocco atrioventricolare, tachiaritmie ventricolari e sincope, fino al decesso. Infine, nelle forme che vanno a risoluzione del quadro infiammatorio, il rischio di complicanze cardiache sussiste, in particolare lo sviluppo di cardiomiopatia dilatativa.
MIOCARDITEDA COVID-19 CONTROMIOCARDITEPOST-VACCINALE
sottolineare che, secondo le attuali conoscenze, un esito sfavorevole appare molto insolito nella miocardite dopo la vaccinazione contro il COVID-19.
L’Associazione ESC (European Society of Cardiology) ed il gruppo di lavoro dell’ESC sulle miocarditi e pericarditi hanno raccolto e analizzato nel 2022 i dati ottenuti in merito ai casi di miocardite da infezione da SARS CoV-2 e quelli in seguito a vaccinazione. Se da un lato i risultati hanno dimostrato che i picchi di incidenza nei giovani maschi di 1517 anni identificavano con la seconda dose di vaccino un rischio più elevato rispetto alla prima dose (sintomi che iniziano a pochi giorni dalla somministrazione), dall’altro deve essere considerato il rischio correlato da contrarre infezione del virus SARS-CoV-2 stesso. È stato dimostrato dal Centro statunitense per il controllo delle malattie e prevenzione che l’infezione da SARS-CoV2 aumenta il rischio di miocardite di 16 volte da 9 casi su 100.000 a 150 casi per 100 000. Inoltre, un’altra questione cruciale quando si considera la prevalenza e l’incidenza di vaccinazione associata a miocardite è il fatto che la malattia si presenta attraverso uno spettro diverso per gravità e sintomatologia. Pertanto, lo screening completo richiederebbe una valutazione sistematica mediante accertamenti come elettrocardiogramma (ECG), troponina e risonanza magnetica cardiaca (CMR) e/o dati della biopsia endomiocardica (EMB) in una popolazione molto più ampia di individui che ricevono il vaccino. Sebbene la CMR rappresenti il gold standard per rilevare la miocardite in modo non invasivo, non fornisce una diagnosi definitiva di miocardite. Dato che non sussiste una popolazione di controllo, le potenziali conseguenze dei vaccini basato sul CMR potrebbe essere stato potenzialmente sovrastimato. È importante sottolineare che, secondo le attuali conoscenze, un esito sfavorevole appare molto insolito nella miocardite dopo la vaccinazione contro il COVID19. I vaccini COVID-19 sono nel complesso molto sicuri. Sebbene sussiste un tasso basso ma consistente e tangibile di miocardite e/o pericardite post-vaccinale identificata in diversi studi a livello nazionale e internazionale, la maggior parte dei casi si presenta in forma lieve e non associata ad ospedalizzazione o complicazioni degne di nota. Questo rischio deve essere bilanciato con quello molto più grande: rischio di morte, complicanze polmonari, vascolari e cardiache da parte del virus SARS-CoV-2 stesso. Nel complesso, il rapporto rischio/beneficio è enorme e rimane a favore della vaccinazione per la maggior parte delle classi di età, in particolare negli anziani. Questo messaggio è importante sia per il pubblico sia per decisori politici. Per la comunità medica, un messaggio chiave è l’identificazione delle persone affette (in particolare i giovani) che presentano con dolore toracico, palpitazioni o mancanza di respiro entro 7 giorni dalla seconda dose di un vaccino a RNA. e costante monitorizzazione dei casi di infezione da SARS CoV-2 e dei tassi di ospedalizzazione rimane ancora cruciale in Italia per gestire e cercare quindi di controllare al meglio la situazione sanitaria legata al COVID-19. Attualmente, data la sua scarsa virulenza, non esiste un reale rischio significativo legato al virus, anzi è verosimilmente stimato che l’attuale variante Arturo dia una forma simil-influenzale, per lo più come raffreddore e congiuntivite, maggiormente nella popolazione pediatrica. È stimato aspettarsi che la sua diffusione in futuro possa seguire la stagione fredda (autunnale-invernale) proprio come l’influenza ed essere definitivamente definito come virus endemico a carattere stagionale. Oramai usciti dalla fase pandemica, il lavoro di gestione e controllo sul virus dovrebbe essere quello di concentrarsi sulla precoce identificazione dei sintomi, delle varianti del virus che circolano in Italia e nell’identificare i pazienti a maggior rischio di esiti avversi, mediante un più attento monitoraggio a lungo termine. La dose di richiamo vaccinale, inserita nel programma di vaccinazione combinata con l’antinfluenzale nel periodo autunnale, rimarrebbe allo stato attuale indicata per le persone anziane ultraottantenni, personale sanitario ed in coloro che presentano compromissione del sistema immunitario.
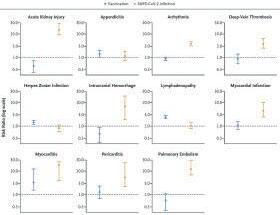
A sinistra: Panoramica su incidenza, diagnosi e terapia nella miocardite correlata al vaccino. CMR, risonanza magnetica cardiaca; EMB, biopsia endomiocardica; FANS, farmaci antinfiammatori non steroidei.
Grafici in alto: il rischio di complicanze dopo il vaccino COVID-19 rispetto all’infezione da COVID-19. I dati sono stati ottenuti da uno studio nazionale in Israele. Ogni coorte era composta da più di 800.000 individui. Il rischio relativo di sviluppare miocardite dopo il vaccino era 3,2, mentre è 18,3 a seguito di infezione da COVID-19. Da Barda et al.
THE COVID-19 PANDEMIC, MYOCARDITIS AND CURRENT STATE OF THE ART
by Andrea Vitali Specialist in Cardiology Lecturer in Anatomy and Physiology, UniCamillus University
The COVID-19 pandemic has required a rapid development and implementation of new methods for the prevention and treatment of diseases. In Italy, the National Institute of Health (Istituto Superiore di Sanità) has worked to create a surveillance system that integrates microbiology with epidemiology. Clinical records have been collected from every region to assess the main characteristics of COVID-19-related deaths. An analysis of this data has revealed a common pathophysiological link between SARS-CoV-2 infections and cardiovascular events. This link is represented by abnormalities in blood clotting and the release of factors from endothelial cells, which, under normal conditions, contribute to maintaining blood vessels in an antithrombotic state. COVID-19 has also been associated with various complications in patients. It is not surprising that those who suffer from acute coronary syndrome (ACS) and are infected with the SARS-CoV-2 virus often have a poor prognosis. In patients with ACS, cardiac functional reserve may already be reduced due to ischaemia or myocardial necrosis. Therefore, in the case of SARSCoV-2 infections, heart failure is more likely to occur, leading to a sudden deterioration in patients’ conditions. Furthermore, in high-risk patients with COVID-19-induced pneumonia and cardiovascular risk factors, a severe systemic inflammatory response can lead to the rupture of atherosclerotic plaques, which can manifest as acute coronary syndrome. Another major concern following the introduction of vaccines has been comparing cases of myocarditis and/or pericarditis caused by SARS-CoV-2 and those caused by the vaccines. New RNA-based technology was followed by population-based monitoring and complication rates, and it was found that there was a low but considerable number of patients who developed myocarditis after getting the vaccine. The European Society of Cardiology also observed incidence peaks among young males aged 15-17 years after the second dose. However, the Center for Disease Control and Prevention in the United States demonstrated that SARS-CoV-2 infection increases the risk of myocarditis by 16 times. It is important to highlight that the occurrence of myocarditis after vaccination remains an extremely rare event and is rarely severe. The risk-benefit ratio is significant and remains in favour of vaccination. Now that we are out of the acute phase of the pandemic, our focus should be on the early identification of symptoms, tracking the variants present in Italy, and identifying patients at higher risk of adverse outcomes through long-term monitoring.