Regionaalhaigla
Usaldusväärne kiiritusravi pälvis suure tunnustuse
Reportaaž: üks päev päevakirurgias
Kui kriis on tavalisest suurem –masskannatanute juhtumid
Kuidas töötab eetikanõukogu?

Usaldusväärne kiiritusravi pälvis suure tunnustuse
Reportaaž: üks päev päevakirurgias
Kui kriis on tavalisest suurem –masskannatanute juhtumid
Kuidas töötab eetikanõukogu?


Regionaalhaigla on alati vaadanud tulevikku, et pakkuda oma patsientidele kõige tänapäevasemat, tõenduspõhist ja inimkeskset ravi. Ka seekordne ajakirjanumber heidab pilgu sellele, kuidas meie haigla liigub üha enam tipptehnoloogia ja uute ravivõimaluste poole.
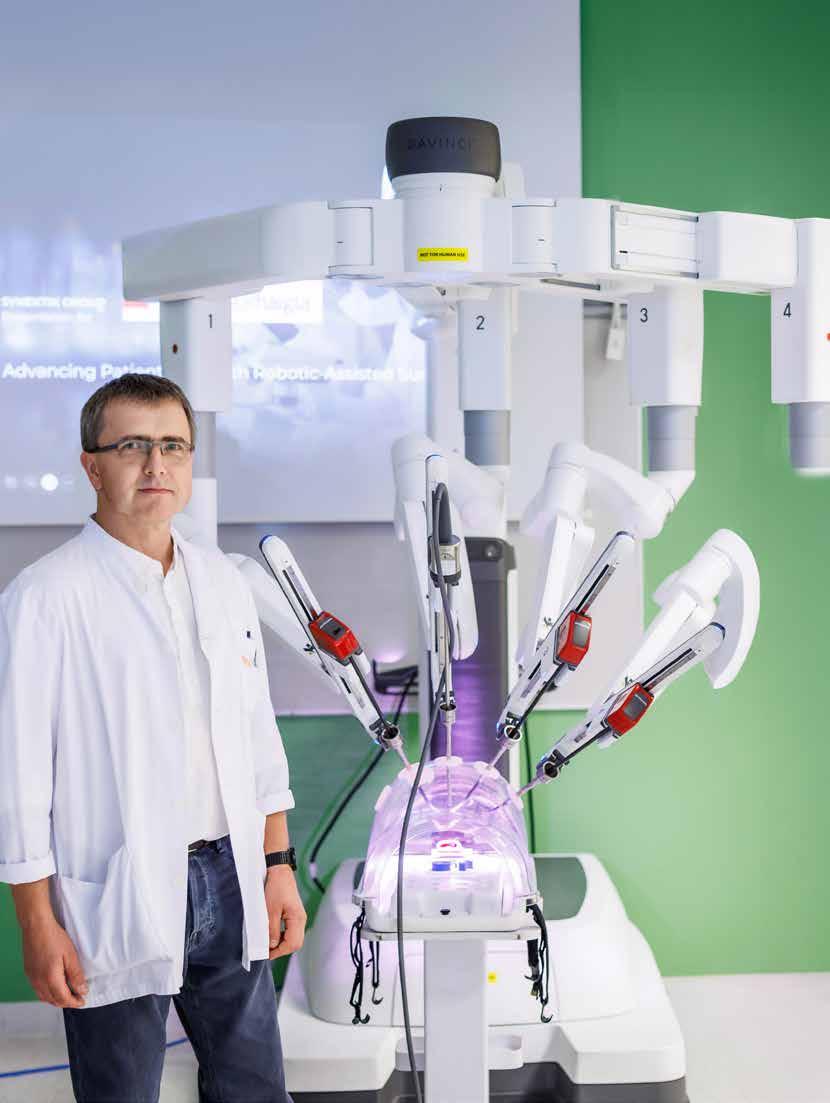
Üks olulisi samme on plaan hankida robotkirurgia süsteem, mis avab kirurgidele täiesti uue täpsuse ja võimaluste maailma. Robotkirurgia võimaldab teha keerukaid lõikusi väiksema verekaotusega ja valutumalt, pakkudes patsiendile kiiremat taastumist ja lühemat haiglas viibimist. „Kiiresti koju minev, probleemideta patsient on meie unistus,“ ütleb dr Toomas Ümarik robotkirurgia teemalises loos. Ajakirjast saad lugeda, millised on nõuded robotkirurgiale ja kuidas sellise tehnoloogia kasutuselevõtt muudab kirurgiat tervikuna.
Tuleviku meditsiin ei tähenda ainult tehnoloogiat, vaid ka vastutust ja eetikat. Seetõttu tutvustame seekord ka Regionaalhaigla eetikakomitee tööd – kuidas kaalutakse keerulisi otsuseid, mis puudutavad patsiendi õigusi, raviotsuseid ja arstide moraalseid valikuid. Eetiline raamistik on tänapäevases meditsiinis sama oluline kui uusim aparatuur.
Tulevikku vaatab ka Regionaalhaigla kiiritusravi keskus, mis on saanud Rahvusvahelise Aatomienergiaagentuuri koolitus- ja nõustamiskeskuseks. See tunnustus näitab, et meie spetsialistide töö ja kompetents on maailmatasemel ning et Eestis on võimalik pakkuda vähiravi, mis vastab rahvusvahelistele standarditele.
Ka päevakirurgia areng on osa tänapäevasest patsiendisõbralikust ravist. Mida vähem aega peab patsient haiglas viibima ja mida kiiremini saab ta oma igapäevaellu naasta, seda parem on tema tervenemine ja elukvaliteet.
Kõik need suunad – robotkirurgia, kiiritusravi, eetika ja päevakirurgia – on osa ühest suuremast tervikust: Regionaalhaigla soovist ja vastutusest olla sammuke ees, et pakkuda inimestele parimat võimalikku ravi.
Tänapäevane meditsiin on täpne, turvaline ja inimlik. Just sellest me oma tegevustes lähtume.
Stina Eilsen sisukanalite peatoimetaja
Toimetuse kolleegium: Agris Peedu, Kristo Erikson, Aivi Karu, Stina Eilsen, Hede Kerstin Luik, Katre Zirel
Väljaandja: SA Põhja-Eesti Regionaalhaigla, Sütiste tee 19, 13419 Tallinn Küsimused ja tagasiside: press@regionaalhaigla.ee
4 Robotkirurgia: võit nii patsiendile kui ka kirurgile
8 Usaldusväärne kiiritusravi patsiendi teenistuses
12 Intensiivravi õed digilahenduste eesrindel
16 Eetikanõukogu haiglas –kellele ja milleks?
22 Viisakas ja lugupidav suhtlemine – kõrge ravikvaliteedi vältimatu osa
27 Patoloogia tulevik on digitaalne
28 Tervenemise kiirteel ehk üks päev päevakirurgias
34 Masskannatanute juhtumid: Mis teeb kriisist kriisi?
40 Regionaalhaigla osales Raplamaa esimesel patsiendipäeval
42 Jooks kasvatas ühtsustunnet ja liikumisrõõmu
44 Rahvatants hoiab tasakaalus
46 EMO töötajad laulupeol
Makett ja teostus: Menu Meedia Trükk: K-Print

Tuleviku haigla ei ole ainult uus tehnoloogia või uus hoone – see on uus mõtteviis ja kultuur, mille loome iga päev oma töö ja otsustega. Regionaalhaigla on olnud aastaid Eesti tervishoiu teerajaja ja tugisammas, kuid meie eesmärk ei ole üksnes hoida positsiooni, vaid liikuda julgelt edasi.
Üheks heaks näiteks sellest on robotkirurgia. Veel mõni aasta tagasi kõlas see tulevikumuusikana, praegu on see aga osa meditsiini argipäevast. Robotid ei tee tööd arstide eest, vaid annavad meile võimaluse olla täpsemad, ohutumad ja patsientide suhtes hoolivamad. Nii nagu tehnoloogia areneb, peab arenema ka meie oskus seda inimlikul ja mõtestatud viisil kasutada.
Sama oluline kui tehnoloogiline uuendus on meie organisatsioonikultuur. Haigla tugevus ei seisne ainult seadmetes ja süsteemides, vaid inimestes ja väärtustes, mis meid ühendavad. Usaldus, austus ja koostöö – need on märksõnad, mis loovad keskkonna, kus nii patsiendid kui ka töötajad tunnevad end hoituna. Hea kultuur ei teki iseenesest, see vajab teadlikku kujundamist, avatud suhtlust ja eeskuju igal tasandil.
Loomulikult ei saa rääkida tulevikust ilma noorte arstide ja spetsialistideta. Nende kaudu kujuneb Regionaalhaigla homne nägu. Meie vastutus on anda noortele võimalus kasvada ja areneda, pakkuda tuge ja juhendamist, aga ka ruumi oma ideede ja energia väljatoomiseks. Kui suudame hoida noorte inimeste usku meditsiini ja sellesse, et Regionaalhaigla on parim koht, kus töötada ja õppida, on tulevik juba võidetud.
Tuleviku haigla sünnib siin ja praegu – operatsioonisaalides, õppeklassides ja meeskonnatöös. See sünnib igas otsuses, mis paneb inimese keskele ja annab parima, mida oskame.
Agris Peedu, Regionaalhaigla juhatuse esimees
Robotkirurgia annab arstile tööriista, mis aitab operatsioone teha millimeetri täpsusega, ilma käevärinata ka väga keerukates ning raskesti ligipääsetavates piirkondades. Kolmemõõtmeline pilt ja kõrgresolutsiooniline optiline suurendus, millele lisandub ka taktiilne tundlikkus, võimaldavad vältida konflikte närvide ja veresoontega, mis on eriti oluline näiteks eesnäärme- ja vaagnapiirkonna operatsioonidel. Regionaalhaigla on võtnud eesmärgiks tuua see tipptehnoloogia Eestisse ning viia kirurgia uuele täpsuse ja turvalisuse tasemele.
Tekst: Stina Eilsen Fotod: Raul Mee
Ühel sügishommikul on Regionaalhaigla nõupidamiste saali kogunenud ootusärevuses heatujulised meedikud. Kohe tutvustatakse siin Eestis esimest korda Da Vinci Xi robotkirurgiasüsteemi. Keset saali teevad viimaseid ettevalmistusi algavaks ettekandeks ja esitluseks robotkirurgia eestvedajad dr Toomas Ümarik ja dr Erast-Henri Noor Kirurgia on teinud viimastel kümnenditel läbi justkui kolm revolutsiooni. Kui avatud kirurgia oli oma ajastu meistrite tööriist – täpne, kuid suurte lõikehaavadega –, siis laparoskoopiline kirurgia muutis 1990. aastatel kõik. Hetkel seisame silmitsi uue hüppega, mida maailmas tuntakse kui kirurgia 3.0: robotassisteeritud kirurgia ehk RAK.
„Robotassisteeritud kirurgia on väga suur samm edasi ravikvaliteedis,“ rõhutab dr Ümarik. „Seda saame rakendada paljude operatsioonide puhul, sealhulgas onkoloogilises kirurgias. RAK tähendab järgmist taset täpsuses ja võimalustes minimaalinvasiivses kirurgias. Statistika näitab, et robotassisteeritud kirurgia kasutamine aitab märgatavalt vähendada tüsistusi.“
Kirurgi sõnul on eelised enim väljendunud keeruliste operatsioonide korral ja kitsastes tingimustes, nagu näiteks eesnäärme, pärasoole, emaka jm väikese vaagna kirurgia, söögitoru, kõhunäärme, transoraalse


1 Robotkirurgia ei tähenda, et operatsiooni teeb robot. Kõiki liigutusi juhib kirurg ise – robot on justkui ülitäpne „käepikendus “, mis teeb kirurgi käte liigutused oluliselt stabiilsemaks ja täpsemaks. Tegelikult on „robot“ vaid töövahend, mis ei tee ühtegi liigutust iseseisvalt.
2 Esimene ülemaailmselt tuntud robotoperatsioon tehti juba 2001. aastal. Prantsuse kirurg Jacques Marescaux teostas nn Lindberghi operatsiooni, mille käigus eemaldas ta 68-aastaselt naispatsiendilt sapipõie, viibides ise New Yorgis, samal ajal kui patsient oli Strasbourgis Prantsusmaal. Operatsioon tehti läbi kiire andmesideühenduse, mis pani aluse kaugkirurgia kontseptsioonile.
3 Maailmas on kasutusel üle 10 000 robotkirurgiasüsteemi, millest enim levinud on Intuitive DaVinci. Ainuüksi Euroopas töötab enam kui 2000 Da Vinci süsteemi, mis teevad igal aastal sadu tuhandeid operatsioone.
4 Kõige rohkem kasutatakse robotkirurgiat onkouroloogias ja onkoloogilises üldkirurgias, aga RAK liigub võimasalt ka rindkere-, pea- ja kaela- ning günekoloogilisse onkokirurgiasse Näiteks on robotassisteeritud prostatektoomia
(eesnäärme eemaldamine) ja nefrektoomia maailmas saanud „kuldseks standardiks“. USA-s tehakse juba üle 90% eesnäärmeoperatsioonidest robotiga.
5 Robotkirurgia aitab patsientidel kiiremini taastuda. Uuringud näitavad, et RAK vähendab keskmist haiglas viibimise aega 1–2 päeva võrra võrreldes laparoskoopiaga ning operatsioonijärgne valu ja verekaotus on väiksemad, kuna kirurgilise sekkumise trauma on väiksem.
6 RAK-i täpsus on inimkäest kordi suurem. Robotkäed suudavad teha liigutusi täpsusega kuni millimeetri murdosa ulatuses ja seda ilma käevärinata. Kiiresti arenevad ka taktilise tundlikkusega RAK-platvormid, mis võimaldavad sarnaselt inimkäega tajuda kudede omadusi.
7 Robotkirurgia areneb uueks „targa kirurgia“ etapiks läbi liitreaalsuse, mis kombineerib operatsioonitoas reaalse ja virtuaalse keskkonna. Järgmise kümnendi trend on tehisintellekti lisamine robotplatvormidele, mis võimaldab kirurgil saada reaalajas tagasisidet kas enne või operatsiooni käigus tehtavast piltdiagnostikast, kirurgilise piirkonna verevarustusest ning platvorm võib teha andmepõhiselt kirurgile ettepanekuid patoloogiast ja kirurgilise sekkumise mahukuse suhtes.
8 Robotkirurgia võimestab kirurgi rolli läbi parema ergonoomika. Robot võimaldab kirurgil keskenduda täpsusele ja otsustusvõimele, vabastades ta füüsilisest pingest. Pikad, tundidepikkused operatsioonid on roboti abil vähem kurnavad, mis tähendab ka vähem vigu ja paremaid tulemusi.
ja keskseinandi kirurgia puhul. Võrreldes tavaoperatsiooniga on kirurgi käsutuses seitsme vabadusastmega liigendatud instrumendid, nn robotkäte vahendusest tekkiv stabiilsus ning 3D-visualiseerimine.
Patsiendile tähendab see väiksemat verekaotust, vähem valu, lühemat haiglas viibimist ja kiiremat naasmist igapäevaellu, selgitavad arstid. „Kiiresti koju minev probleemideta patsient on meie unistus,“ muheleb dr Ümarik.
Regionaalhaigla arstid on käinud Saksamaal, Belgias, Prantsusmaal ja USA-s vastava süsteemiga tutvumas ning saanud juba käe n-ö valgeks. Aga ka RAK-iga alustamisel tuleb uuesti läbida õpikõver, mis on õnneks lühem kui laparoskoopilisel kirurgial. Selleks, et saada vajaminev kompetents, on märksõnaks harjutamine ja veel kord harjutamine ning vastava sertifikaadi saamiseks tuleb sooritada astmeline eksam maksimumpunktidele. Regionaalhaigla arstid on selleks igati valmis.
Tark, kuid mitte iseseisev abiline
„Kirurg, kes robotiga opereerib, ise patsiendiga kokku ei puutu – kõik tema liigutused vahendab robotiplatvorm,“ selgitab dr Noor
Ta istub demonstratsiooni ajal konsooli taga ja õmbleb svammi – klassikaline õppeelement, millega robotassisteeritud kirurgia omandamist alustatakse. See täpne töö nõuab suurt keskendumist, suurel ekraanil on võimalik jälgida tema töö tulemust.
„Õmblemine on üks keerulisemaid asju, mida laparoskoopiliselt teha,“ ütleb Noor. „Robot teeb selle lihtsamaks – liigutused on stabiilsed, pilt on 3D-s ja tööasend ergonoomiline. See tähendab vähem füüsilist pinget ja suuremat täpsust.“
Dr Toomas Ümarik lisab: „Masin on siin pigem orja rollis – ta ei mõtle ega tee midagi iseseisvalt. Peremees on ikka kirurg. Robot lihtsalt vahendab meie liigutusi palju täpsemalt, kui teised instrumendid seda suudaks. Seda karta, et kusagil „keegi teine otsustab“, ei ole põhjust.“
Huvi RAK-i vastu on suur. „Uuringud on näidanud, et nooruses arvuti- ja videomänge mänginud kirurgid on robotassisteeritud kirurgias osavamad ning omandavad oskusi kiiremini,“ räägib dr Noor. „Robotplatvormi juhtimine sarnaneb mängulise keskkonnaga – enne




pärisoperatsioone tuleb läbida kõik õpitasemed ja saada igas etapis maksimaalne tulemus.“
Seetõttu on robotkirurgia loomulik samm põlvkonnale, kes on üles kasvanud digitaalses maailmas.
Professor Peep Talving, Regionaalhaigla kirurgiakliiniku juhataja, rõhutab, et robotkirurgia ei ole pelgalt peen tehnoloogiline uuendus, vaid reaalne kvaliteedihüpe Eesti tervishoius
„Eesti peab selle arenguga kaasa minema. Regionaalhaigla on selleks valmis – meil on laiapõhjaline kirurgiline kompetents, kõige suuremad ravimahud ja väga suur erialade haare. Regionaalhaigla piirkondliku haiglana on keskkond, kus robotkirurgia saab loomulikult kasvada ja laieneda edaspidi ka teistesse haiglatesse.“
Inimese ja tehnoloogia koostöö kõrgeim vorm
Robotassisteeritud kirurgia on praeguseks kasutusel kõigis Põhjamaades, samuti Leedus. Poolas on 65 ja Tšehhis 25 haiglat, kus selline süsteem on püsivalt kasutusel. Eesti on nende riikide kõrval veel tühja lahtrina, kuid see võib muutuda juba lähiaastail. „Kui soovime pakkuda oma patsientidele sama taset, mida võimaldatakse meie naaberriikide haiglates, peame astuma selle sammu,“ ütleb professor Talving. „See ei ole luksus, vaid loomulik arenguetapp minimaalinvasiivses kirurgias, millest edasised muutused lähtuvad.“
Arstide sõnul peaks minimaalne eesmärk olema aastas 300–350 operatsiooni ühel platvormil, et saavutada kirurgide, anestesioloogide, meditsiinitehnikute ja tugiteenuste vilumus. Alles piisava mahu korral muutub investeering tasuvaks ja tagab kvaliteedi. Robotkirurgia ei tähenda, et masinad võtaksid arstide töö üle. Vastupidi – see on inimese ja tehnoloogia koostöö kõrgeim vorm, kus arst juhib ja tehnoloogia võimendab. „See on samm, mida meie patsiendid väärivad,“ ütleb professor Talving.

Tekst: Heli Lehtsaar-Karma Fotod: Regionaalhaigla, erakogu
Sel suvel jõudis Regionaalhaigla kiiritusravikeskuse pühendunud töö suure tunnustuseni – Regionaalhaiglast sai Rahvusvahelise Aatomienergiaagentuuri ankurkeskus. See tähendab, et nüüdsest ollakse kiiritusravi valdkonnas rahvusvahelise koolitaja ja nõuandja rollis.
„Tankurkeskuseks kandideerida. „Jah, see oli Eduardi hullumeelne idee,“ meenutab kiiritusravikeskuse juhataja Kätlin Tiigi . „Ma mõtlesin küll, et meil on niigi suured projektid käimas, kuidas me jõuame samal ajal ka mahuka kandideerimisprotsessiga tegeleda, aga Eduard arvas, et peame kohe tegutsema. Tema elab alati tulevikus,“ muigab Kätlin Tiigi kolleegi iseloomustades.
Nii asutigi enam kui saja lehekülje jagu kandideerimisdokumente täitma ja vastati virtuaalsetel hindamisintervjuudel komisjoniliikmete küsimustele. Intervjuudel osales lisaks meditsiinifüüsikutest Tiigile ja Gerškevitšile ka kiiritusravikeskuse ülemarst Mikk Saretok.
Maailmatasemel tehnika ja personal Põhjuseid, miks Regionaalhaiglast sai üks seitsmest ankurkeskusest Euroopa ja Kesk-Aasia piirkonnas,
See on tunnustus Regionaalhaigla ja Rahvusvahelise
Aatomienergiaagentuuri pikaajalisele koostööle ning meie panusele sellesse.
unne oli väga hea!
See on tunnustus Regionaalhaigla ja Rahvusvahelise
Aatomienergiaagentuuri (IAEA) pikaajalisele koostööle ning meie panusele sellesse,“ meenutab kiiritusravikeskuse meditsiinifüüsika talituse juhataja Eduard Gerškevitš tunnet, mis teda valdas uudisest teada saades.
Just Gerškevitš, kel 24 aastat Regionaalhaiglas töötamise staaži, sellest viimased 14 aastat meditsiinifüüsika talituse juhina, tegi 2024. aasta suvel ettepaneku, et Regionaalhaigla võiks IAEA
on küllap rohkem kui ühel käel sõrmi. Kätlin Tiigi toob välja pikaajalise hea koostöö IAEA-ga nii koolituste kui ka kvaliteediauditite vallas ja Regionaalhaigla kiiritusravi muljet avaldava arengu viimastel kümnenditel, millega saame teistele meiega samalt stardipositsioonilt alustanud endistele Nõukogu Liidu „vaba“riikidele ja selle mõjualas olnud teistelegi riikidele eeskujuks olla. Kätlin Tiigi sõnul võis rolli mängida ka tõsiasi, et Eesti inimeste võõrkeelte oskus on laialdasem võrreldes nii mõnegi suurema Euroopa riigi omaga. „Kui näiteks taanlased saaksid koolitada taani ja inglise keeles,
siis meie saame koolitada eesti, inglise, vene, soome ja ehk ka saksa keeles,“ toob Kätlin Tiigi näiteid. Ta lisab, et ankurkeskuseks saamine tõi Regionaalhaiglale tuntust ja võimaluse näidata, et ollakse maailmatasemel.
Eduard Gerškevitš rõhutab, et IAEA kiiritusravi kvaliteedihindamise ehk QUATRO eksperdid on Regionaalhaigla kiiritusravikeskust 2009. ja 2019. aastal auditeerinud ja mõlemal korral tunnustanud keskust kompetentsikeskusena. „Me oleme alates koostöö algusest 1997. aastal käinud kümnetel IAEA korraldatud koolitustel. Mingil hetkel usaldati koolitamine juba meie onkoloogidele, meditsiinifüüsikutele, radioloogiatehnikutele ja teistele kiiritusraviga seotud spetsialistidele,“ kinnitab Gerškevitš, et Regionaalhaigla kiiritusravikeskuse 90-liikmelise meeskonna teadmised on maailmatasemel ja kogemused kuldaväärt.
Samamoodi kuldaväärt on IAEA abi, mida on Regionaalhaigla kiiritusravi arendamiseks antud nii teadmisi jagades kui ka kiiritusravi seadmete soetamisse rahaliselt panustades. Kuidas aga koostöö omal ajal algas?
Kiiritusravi on teinud tiigrihüppe
Kuni 2000. aastate keskpaigani oli kiiritusravi planeerimine käsitöö ja ravi polnud kaugeltki sama efektiivne kui praegu, mil saab kiirguse täpselt kasvajasse suunata, järgides kasvaja kuju. Ka ravi kättesaadavus oli kehv – paljud kiiritusravi vajavad vähipatsiendid ei saanudki ravi, sest selleks vajalikke seadmeid polnud piisavalt.
Regionaalhaigla koostöö IAEA-ga sai tuule tiibadesse 1997. aastal dr Karl Kanne eestvedamisel. „Eestis arenes kiiritusravi tänu IAEA-le. Ilma selleta oleks meil kiiritusravi välja surnud,“ kinnitab Regionaalhaigla onkoloog-vanemarst Maire Kuddu. Ta teab, mida räägib, sest 1988. aastal Hiiul onkoloogiahaiglas tööle asunud ja aastatel 2000–2022 Regionaalhaigla kiiritusravikeskuse juhataja ametit pidanud tohter on näinud nii kiiritusravi kriisiaastaid kui ka fööniksina tuhast tõusmist. Viimane saigi juhtuda tänu IAEA-le, kes panustas
lisaks lühemate ja pikemate koolituste võimaldamisele ka rahaga uute kiiritusravi seadmete jaoks.
Esmalt osteti 2003. aastal kiiritusravi planeerimise süsteem ja 2006. aastal soetati esimene tänapäevane lineaarkiirendi, millega sai teha kolmemõõtmelist kiiritusravi. Seega just 2006. aastat võibki pidada nüüdisaegse kiiritusravi sünniajaks Regionaalhaiglas. Kaks aastat hiljem osteti järgmine sarnane kiirendi, 2011. aastal soetatud kolmas kiirendi võimaldas juba intensiivsusmoduleeritud kiiritusravi ning 2016. aastal astuti tubli samm edasi täppiskiiritusravi võimaldava kiirendi ostuga. Kokku on soetatud seitse kiirendit, neist kaks viimast tänavu, et vahetada välja vanemad kiirendid. Kui küsida Eduard Gerškevitšilt, kas ajaloo hõlma vajunud koobaltravimasinat ja tänapäevast lineaar-
Ankurkeskuseks saamine tõi Regionaalhaiglale tuntust ja võimaluse näidata, et ollakse maailmatasemel.
kiirendit võrreldes oleks paslik joonele panna Zaporožets ja Tesla –või hoopis Lamborghini –, soovitab Gerškevitš mõelda veel suuremalt, öeldes, et pigem on kohane võrdlus Zaporožets ja kosmoselaev. Kokku töötab Regionaalhaiglas selliseid „kosmoselaevu“ praegu neli tükki. Nii polegi imestada, et dr Maire Kuddu kinnitab: Regionaalhaigla kiiritusravi on teinud tiigrihüppe,
sest mitmekümneaastane mahajäämus tehti tasa kümmekonna aastaga. „Ma olen uhke, et suutsime kiiritusravikeskuse elus hoida ja tiigrihüppe sooritada tänu soojale ja intensiivsele koostööle IAEA-ga. Nad olid meiega väga rahul ja seetõttu oleme käinud oma tiigrihüppe kogemusi näiteks IAEA koolitustel jagamas,“ teatab ta.
Gerškevitš lisab, et Regionaalhaigla kiiritusravikeskus on seadmete poolest tipptasemel, kuid ega ainult seade ei ravi – seda teeb ikka inimene. „Meil on motiveeritud ja hästi koolitatud meeskond. Kui varem käisime IAEA koolitustel välismaal, siis nüüd toob ankurkeskus meile koolitused koju kätte. Saame nii ise neil osaleda kui ka teisi koolitada – oleme selleks valmis,“ võtab Eduard Gerškevitš teema kokku.
Eduard Gerškevitš: minu töös on iga hetk äge!

Tartlane Eduard Gerškevitš õppis 1990. aastate esimeses pooles Tartu Ülikoolis füüsikat, aga töised väljavaated ei paistnud füüsikutele kuigi head. Elu tõi aga ise võimaluse kätte. „Tartu Ülikooli Kliinikum sai 1995. aastal esimese lineaarkiirendi ja neil oli vaja füüsikut selle aparaadiga tegelema – meditsiinifüüsikuid ju toona ülikoolis ei õpetatud,“ meenutab Eduard oma teekonda meditsiini juurde. Tartu päevil algas ka tema koostöö Rahvusvahelise Aatomienergiaagentuuriga (IAEA), mis jätkus pärast seda, kui Eduard 2001. aastal Tallinna kolis ja Regionaalhaiglas tööle asus. Lisaks Regionaalhaigla meditsiinifüüsika talituse juhi ametile on Eduard ka hinnatud koolitaja ning teeb paljudes riikides IAEA kvaliteediauditeid, mistõttu viibib ta kolmandiku aastast kodusest Eestist eemal. „Üle maailma eri riikides koolitamine ja auditeerimine arendab mind ning saan neid teadmisi Regionaalhaiglas rakendada,“ kinnitab ta.
Kui küsida Eduardilt, millised on tema töös need hetked, kus ta tunneb, et teeb ägedat tööd, vastab Eduard kindlalt: „Iga hetk on selline! Olen 25 aastat meditsiinifüüsikaga tegelenud ja mulle on see kogu aeg meeldinud, sest leian erinevaid suundi ühe ja sama töö sees.
On rutiinseid tegevusi, teadustööd, koolitamisi, auditeerimisi – kõik on veidi erinevad, aga nende ühine nimetaja on meditsiinifüüsika kiiritusravis.“
Kätlin Tiigile teeb rõõmu, kui valmib suurem projekt
Arstide perest pärit Kätlin Tiigi tahtis pärast 2011. aastal Tallinna Tehnikagümnaasiumi lõpetamist matemaatikaja füüsikaõpetajaks õppida, kuid arstist vanaema laitis mõtte maha – õpetajate palgad polnud toona kiita. Seepeale asus Kätlin õppima Tallinna Tehnikaülikoolis tehnilist füüsikat. Õpingute ajal Regionaalhaigla kiiritusravikeskusesse osalise ajaga tööle tulnud Kätlin tegi bakalaureusetöö pooljuhtidest, juhendajaks Aleksei Gavrilov – mees, kes on Eesti onkoloogia rajaja dr Aleksander Gavrilovi sugulane ning rääkis onkoloogia ja kiiritusravi arengust põnevaid lugusid. Nii astuski Kätlin magistrantuuri meditsiinifüüsika erialale ja tegi lõputöö hingamisega kohandatud kiiritusravist – ravitehnikast, mida toona Regionaalhaiglas juurutama hakati.
Aastatel 2020–2021 viisid õpingud Kätlini Triestesse Teoreetilise Füüsika Keskusesse ning praktikale Verona ülikooli haiglasse. Plaani Itaaliasse jääda aga ei tekkinud. „Itaalias on väga mõnus puhata ja reisida, aga Eestis on hea elada ja töötada. Meie asjaajamine, näiteks digiriik, on kiire, meil on neli aastaaega – väga mõnus,“ põhjendab Kätlin. 2021. aasta lõpus Eestisse naasnud, kandideeris ta kiiritusravikeskuse juhiks ja võitis konkursi. Kätlin tunnistab, et tema tugevus on protsesside ja tehnoloogia, mitte inimeste juhtimine. „Keegi pole igas valdkonnas parim,“ nendib ta. Nii valmistabki talle töös kõige suuremat rõõmu see, kui mõnele suuremale projektile või tegevusele saab punkt pandud. „Näiteks tänavu märtsis sai tööle pandud kaks uut kiirendit – see oli hea tunne!“
Maire Kuddu – aastad kiiritusravi heaks


Tartu Ülikooli arstiteaduskonna cum laude lõpetanud Maire Kuddu jaoks ei olnud meditsiin ainuke valik – ka ajakirjandus ja juura paelusid teda. „Minu ema suur soov oli, et läheksin arstiks õppima. Ka ta ise soovis arstiks saada, kuid küüditamine ja järgnenud 17 aastat Siberis tõmbasid unistusele kriipsu peale,“ meenutab praeguseks ligi 40-aastase töökogemusega onkoloog, kuidas ema soov sai erialavalikul otsustavaks. Õpingute kuuenda aasta läbis Maire kirurgias, soovides spetsialiseeruda näo ja kaela plastilisele kirurgiale. „Hiljem sain aru, et mul poleks selleks kätt olnud,“ möönab ta, kuigi läbis ka internatuuri kõrva-nina-kurguhaiguste erialal. Õnnelik juhus viis ta 1988. aastal kokku Hiiul töötanud onkoloogiga, kes soovitas sinna tööle tulla. „Rääkisin peaarstiga ja selgus, et neil on vaja pea- ja kaelakasvajatega tegelevat arsti. Läksingi ja läbisin aastatel 1988–1990 kiiritusravi kliinilise ordinatuuri,“ meenutab Maire oma töötee algust. Kui aastal 2000 tabas kiiritusravikeskuse juhti dr Karl Kannet äkksurm, tuli Mairel päevapealt tema töö üle võtta.
Töid-tegemisi ja vastustust oli mõistagi palju. Isegi nii palju, et Maire toob selle piltlikustamiseks näite: „Mul on kaks poega. Üks neist ütles mulle kord: „Ema, lase sellest kiiritusravist lahti, see ei ole su kolmas poeg.“ Aga mina ei ole suutnud seda teha.“ Nii tugev on arsti elu kutse.
Tekst: Marina Lohk
Fotod: Regionaalhaigla, erakogu
Regionaalhaigla on ainus haigla Eestis, kus kõik intensiivravi osakonnad on paberivabad. Ka e-intensiivi konfigureerimise tiim on ainulaadne, koosnedes intensiivravi õdedest.

E-intensiivi juurutamise meeskonda (nn konfitiimi) kuuluvad intensiivravi osakonna õendusjuhi kogemusega õde Piret Sillaots ja veel neli õde, kes töötavad samaaegselt erinevates intensiivravi osakondades: Taivo Pihlak, Stefani Blüm, Marian Välling ning Dmitry Shmatkov. „Üldjuhul tegelevad erinevate arvutiprogrammidega IT-spetsialistid, aga meil on selleks viieliikmeline intensiivravi õdede meeskond. Nad töötavad igapäevaselt palatis patsientide kõrval ja saavad töö käigus tekkinud

Marian Välling

Taivo Pihlak
ideed süsteemi parendamiseks kohe sisse viia. Samuti mõistavad nad paremini teistelt kasutajatelt tulnud programmi muutmise ettepanekuid,“ märgib Regionaalhaigla intensiivravikeskuse ülemarst Kairi Marie Riigor. Meeskonna liige Taivo Pihlak kirjeldab, et varem kasutati intensiivis paberil jälgimislehte, kuhu läksid 24 tunni jooksul kirja kõik patsiendi elulised näitajad, kõik tema ravimid ja teostatud protseduurid, nüüd aga on selleks arvutiprogramm, millega on ühendatud kõik aparaadid – tänu sellele saavad kogutud andmed automaatselt dokumenteeritud.
„Üks suur hüpe on see, et varem pidime digitaliseeritud andmed iga tunni või kahe tagant jälgimislehele kirja panema. Nüüd jääb see vaheetapp ära ning andmed on ühtlasi täpsemad, kuna need saadetakse jooksvalt otse programmi,“ lisab täiskohaga e-intensiivi õena töötav Piret Sillaots. Uue ööpäeva alguses tuli andmed varem ka uuele lehele ümber kirjutada, millega paratamatult kaasnes vigade tekkimise oht, mida nüüd ei teki – andmed liiguvad uude ööpäeva edasi kuni korralduse lõppemiseni.
Mulle tundub, et meil on sattunud siia inimesed, kes teevad seda tohutult hea meele ja huviga, ja nii on hea.
Põhikohaga teises intensiivravi osakonnas töötav Taivo Pihlak sattus meeskonda enda sõnutsi suhteliselt juhuslikult. „Olen keskkooli ajal hobi korras IT ja kodeerimisega tegelenud. Kui pakuti, et hakatakse sellist meeskonda looma, olid mul juba oma mõtted olemas, mida teha tahaks, ja otsustasin liituda,“ märgib ta.
Ta toob näiteks, et alguses oli programmi kasutada kohati keeruline – mõne kindla infoväljani jõudmiseks, mida õdedel tuleb päeva jooksul korduvalt täita, võis kuluda kümneid sekundeid või isegi terve minut. „Tahtsin need esimese asjana käeulatusse tuua. Lisaks oli paljusid asju raske programmi kirja panna, sest puudusid vastavad lahtrid.“

Kolmandas intensiivravi osakonnas töötava Marian Vällingu sõnul sai e-intensiivi programm algselt seadis -
E-intensiiv on kliiniline infosüsteem, mis kogub reaalajas teavet patsiendi voodi ääres asuvatest meditsiiniseadmetest ja kuvab need andmed koheseks ülevaatamiseks arvutis.
Regionaalhaiglas hakati e-intensiivi esimest korda kasutama 2021. aastal, ent kuna töö pikaajaliste patsientidega tegi programmi aeglasemaks, jäi seda esialgu, kuni probleemide lahendamiseni, kasutama ainult kardiointensiiv. 2023. aasta septembris hakkasid e-intensiivravi programmi uuesti kasutama ka I‒III intensiivravi osakonnad.
Tänaseks on e-intensiiviga liitunud ka kõik
Tartu Ülikooli Kliinikumi intensiivravi osakonnad peale lasteintensiivi. Teised Eesti haiglad on e-intensiivi vastu huvi tundnud, kuid ei ole seda veel kasutusele võtnud, mis tähendab, et andmeid talletatakse siiani paberil.
Allikas: Regionaalhaigla
tatud võimalikult sarnaseks paberil jälgimislehega. Ent edaspidi on seda vastavalt vajadusele ja kasutajate soovidele muudetud järjest käepärasemaks. Väga mugav on töös patsientidega seegi, et vajalikke andmeid saab õde vaadata nii otse patsiendi kõrval kui ka oma tööpostil asuvast arvutist.
„Ajasääst võrreldes paberiga on metsik. Me dokumenteerime kordades rohkem kui varem paberil, aga ajaline sääst on samuti kordades. See on väga suur asi,“ tõdeb Taivo Pihlak. Ka patsiendi väljakirjutamisel teeb e-intensiiv töö oluliselt lihtsamaks ning annab võimaluse saada kiiresti põhjaliku ülevaate patsiendi seisundist haiglas viibimise ajal koos tabelite ja graafikutega.
Suur hulk infot mugavalt ühes kohas
E-intensiivi programmi ostmisel oli kaks võimalust: kas valida valmis toode, kus muudatuste tegemine käib ainult läbi tootja, või sellisel kujul, et seda saab haiglas koha peal endale sobivamaks muuta. Regionaalhaigla valis viimase variandi.
„On kindlasti suur pluss, et saame programmi vastavalt enda vajadustele muuta. Tootja kaudu oleks see protsess väga pikk. Mulle tundub, et meil on sattunud siia inimesed, kes teevad seda tohutult hea meele ja huviga, ja nii on hea,“ märgib Piret Sillaots.
Üks intensiivi eripärasid lisaks erinevate aparaatide, patsientidele manustatavate ravimite ja vastavate andmete rohkusele on ka süstlapumbad, mille kaudu manustatakse ravimeid kindla kiirusega. „Intensiivis on kõik täpse kiirusega, see on elu ja surma küsimus,“ tõdeb Taivo.
E-intensiivi programm on ka selles vallas väga lihtne ja mugav – arst sisestab korralduse, millist ravimit on vaja manustada ja millise kiirusega, õele tuleb vastav info nähtavaks ja kui ta süstlapumba käima paneb, kajastub see samuti programmis. Kõik patsiendil kasutatavad vahendid, näiteks kanüüli, saab täpselt ära märkida ‒ milline see on, kus asub, millal on see sisestatud, millal eemaldatud.
Kõik, mis on patsiendile vaja teha ja mis on juba tehtud, on programmis väga ülevaatlikult näha. Lisaks teeb programm kasutajate eest nii mõnegi arvutuse, mis varem tuli paberil käsitsi teha. Näiteks rehkendab see automaatselt välja vedelikubilansi, aga ka erinevad skoorid patsiendi seisundi hindamiseks ja ka Tervisekassa raviarvelduse jaoks. „Varem oli meil paberi peal suur tabel ja öösel lõi õde neid punkte käsitsi kokku. Praegu on meie mugavus see, et vajutame arvutist „täida ja arvuta“ ning kui kõik on eelnevalt korrektselt dokumenteeritud, siis see töötab automaatselt,“ kirjeldab Marian. Päris programmeerimisega e-intensiivi tiimi liikmed ei tegele, küll aga saavad nad kasutada programmi sees olevat arendusmoodulit, mis võimaldab ehitada
olemasolevatest komponentidest – lahtritest, rippmenüüdest – ehk justkui legoklotsidest uut sisu. Programmis on eraldi arsti vaade, õe vaade ja hooldaja vaade. „Need me oleme suures osas ise teinud,” märgib Taivo.
Hea vaheldus igapäevatööle
Programmi seadistamine on intensiivraviosakondades patsientidega tegelevatele õdedele hea vaheldus igapäevatööle.
Kui Marian Vällingule pakkus tiimiga liitumist tema osakonna õendusjuht, siis teises intensiivravi osakonnas töötav Stefani Blüm oli samal ajal alustanud õpinguid TalTechi e-tervise magistrantuuris ning palus ise Piret Sillaotsa, et ta tiimi võetaks. „Paar aastat tagasi poleks ma osanud arvatagi, et mulle hakkab programmi muutmisega tegelemine niivõrd meeldima,“ toob Stefani välja.
Kõige suuremaks e-intensiiviga seotud väljakutseks peab ta praegu uuenduste ootamist. „Meie konfigureerijatena teame, mis on selle programmi suuremad puudujäägid, ja kui väga me ka ei sooviks, et see oleks kasutuses mugavam, ei saa me kõiki asju iseseisvalt muuta. Suuremad muudatused tulevad programmi arendajatelt ning kahjuks võib nende sisseviimine võtta vahel väga kaua aega.“
kuluv aeg võib ulatuda minutist kuni sadade tundideni,“ räägib Taivo. Lisaks tuleb tegeleda uute seadmete süsteemi lisamise ja personali koolitamisega. Hiljuti sai valmis ka mahukas programmi kasutusjuhend.
Taivo on võtnud enda isikliku projektina ette e-intensiivi üldkuva taasloomise. „Selle käigus käin üle ja teen mugavamaks suurema osa programmist, liikumise programmis sees ja andmete sisestamise.“ Suurim väljakutse on tema jaoks praegu tasakaalu leidmine õe töö ja konfitiimi töö vahel. Ehkki tiimis töötab ta ainult veerand koormusega, pöördutakse tema poole e-intensiivi puudutavate muredega sageli ka siis, kui ta tegeleb parasjagu patsientidega ega saa muule keskenduda.

Stefani Blüm

Dmitry Shmatkov
Kõige suurem kasu programmist on selle kasutamisega võidetav aeg. Aeg, mille saame pühendada patsiendile ja tema igapäevastele väljakutsetele, millega ta haiglas viibides kokku puutub.
Nii Stefani kui ka Mariani arvates on tore, et tiimi kuuluvad õed on eri osakondadest, tuues töösse erinevaid kogemusi ja oskusi. „Eri osakondade tööharjumused kujundavad ka seda, kuidas töötajad programmi kasutavad. Muudatusi ja uuendusi tehes tuleb selle kõigega arvestada. Selle jaoks oleme teinud õdedele ja varsti ka arstidele koolitusi, et tutvustada programmi võimalusi ja uuendusi,“ räägib Marian Välling.
Kui alguses tehti tööd ainult terve tiimiga, siis nüüd on igaühel graafikus iseseisev tööpäev e-intensiivis. Korra nädalas saadakse kokku kogu tiimiga. Taivo sõnul algab iga tööpäev e-intensiivis osakondade külastamisega – nii saab kohe infot, kas öö jooksul on olnud programmi kasutamisega probleeme või on kellelgi tekkinud ettepanekuid. See võimaldab pakilisemad mured kohe ära lahendada.
Kui tiimi igapäevaste ülesannete hulgas on kasutajatoe pakkumine, seadmete ja arvutite ühendusvigadega tegelemine (näiteks kui hingamisaparaat ei saada andmeid arvutisse), siis kõige suurema osa tööst moodustab siiani programmi seadistamine ise. „Meil on tegemist vajavate tööde nimekirjas ligi 500 ülesannet. Ühele ülesandele
Dmitry Shmatkovil, kes töötab põhikohaga kardiointensiivis, tekkis huvi programmi juurutamisesse panustamise vastu siis, kui ta sai osaleda Soome spetsialistide korraldatud koolitusel. Tema sõnul on aja jooksul selgunud, et tiimis on igaühel oma tugevad küljed – kellel head tehnilised oskused, kellel suurepärased suhtlemisoskused, kes kirjutab väga ilusti kirju ja oskab hästi organiseerida. „Aga kõik see poleks võimalik, kui meil ei oleks super toetust.“ Dmitry hinnangul on kõige suurem kasu programmist selle kasutamisega võidetav aeg. „Aeg, mille saame pühendada patsiendile ja tema igapäevastele väljakutsetele, millega ta haiglas viibides kokku puutub.“ Taivo toonitab ka info kättesaadavuse aspekti. „Kui varem tahtis kuu aega haiglas olnud patsient teada saada, kuidas tal läks või mida talle tehti, siis tuli lugeda käsitsi kirjutatud, kohati loetamatut teksti. Digitaalsena on see info väga kergesti loetav ning ülevaatlik.“ Samuti võimaldavad digitaliseeritud andmed teha väga lihtsalt statistikat.
Paberil jälgimislehtedega töötamist ei kujuta e-intensiivi kasutajad enam üldse ette. Marian meenutab COVID-19 aega, kui e-intensiivi programm oli juba mõnda aega kasutusel olnud, aga kuna sellega oli probleeme, oli tekkinud paus ning kasutusele oli jälle võetud paberil jälgimisleht. Et COVID-osakond oli nii-öelda must ala, kust ei tohtinud midagi välja viia, siis iga tööpäeva alguses läks õde patsiendi jälgimislehega printeri juurde ja skaneeris selle sisse, et andmed oleks ka väljaspool osakonda kättesaadavad.
„Hetkel ei kujuta me enam ette, et peaksime taas kõike paberil dokumenteerima hakkama!“ tõdeb ka haigla intensiivravikeskuse õendusjuht Piret Kleemann
Dr Kairi Marie Riigor, Regionaalhaigla intensiivravikeskuse ülemarst-juhataja
Andmete automaatne dokumenteerimine annab personalile rohkem aega patsientidega tegeleda, aitab igapäevast töövoogu parandada, tagab parema patsientide eest hoolitsemise ja patsientide ohutuse. Lisaks saame kogutud andmeid analüüsida ja selle alusel oma tööd tõhustada.
Kliinilisel poolel on palju lihtsam, kui intensiivravi pädevusega õel on ka IT-pädevus. Eriti oluline on see igapäevases kasutajatoe pakkumises, kui jooksvaid probleeme aitavad lahendada inimesed, kes teevad sedasama tööd ja saavad aru meie spetsiifikast.
Oleme väga tänulikud, et meil on selline väike pühendunud e-intensiivi meeskond. Et neil oleks jõudu ja jaksu seda ka edaspidi teha!


soodustab koostööd
Piret Kleemann, Regionaalhaigla intensiivravikeskuse õendusjuht
Programm aitab veelgi täpsemalt dokumenteerida ning ka töövoogu paremini järgida, et midagi ei ununeks. Digitaalsed andmed on tulevikus kasutatavad ka uuringutes, doktoritöödes.
Programmi konfigureerimises osalemine võimestab meie õdesid, annab neile uusi oskusi ja teadmisi tervishoiu digimaailmast ning soodustab õdede omavahelist koostööd ja kommunikatsiooni. Intensiivraviõed konfigureerijatena toovad praktilise kogemuse palatist otse programmi seadistamise „tulipunkti“ ning see annab võimaluse kohe reageerida ja uuendusi sisse viia.
Panus, mida meie e-intensiivi õed igapäevaselt programmi toimimisse annavad, on hindamatu!

Eetilised printsiibid toetavad arsti ja kaitsevad patsienti.
Regionaalhaigla eetikanõukogu
põhikiri ütleb, et nõukogu
eesmärk on kaasa aidata eetiliste väärtuste järgimisele
Põhja-Eesti Regionaalhaigla töös.
Tekst: Tiia Kõnnussaar
Fotod: Regionaalhaigla, Shutterstock
Professor Peep Talving on eetikanõukogu esimees alates 2024. aastast, ta on ka arstide esindaja nõukogus. Nõukogu koosseis vahetub iga nelja aasta järel; eetikaekspert, Tartu Ülikooli eetikakeskuse juhataja ja praktilise filosoofia professor Margit Sutrop on nõukogu püsiliige. Põhikiri näeb ette, et nõukogu on laiapindne – sinna kuuluvad veel haigla nooremarstide esindaja, õendusvaldkonna esindaja, elutööpreemia laureaatide esindaja, tugiteenistuste esindaja ja tütarhaiglate esindajad. Patsientide esindaja on praeguses koosseisus Indrek Treufeldt.
„Nõukogu loomise ajal olin haigla ülemarst,“ meenutab prof Talving, „ja tollal tundus, et Regionaalhaiglas oli üks väga oluline komponent puudu, sest meditsiinis tekib alatasa dilemmasid, millel on ka eetiline varjund. Uue institutsiooni loomisel tuleb kõigepealt mõelda, kas meil on selle jaoks ressurssi. Mis on nõukogu õigused, mis on tema mandaat? Kui me taunime mingit käitumist suures haiglas eetiliselt, siis kas see on eetikanõukogu, mis pöördumisele reageerib, või menetleme seda ja anname korrigeerimiseks mandaadi haigla juhatusele?“
Kõigi nende küsimuste üle arutati põhjalikult ja 2018. aastal kinnitati eetikanõukogu põhikiri, mille kohaselt on nõukogu pädevuses juhtimises, ravi- ja õppetöös esile kerkinud eetiliste probleemide ennetamine ja lahendamine.
Juhtumid, mis eetikanõukogusse jõuavad, on pärit haigla igapäevapraktikast ja nende vaagimisel lähtutakse neljast bioeetika printsiibist: (patsiendi) autonoomia, hea tegemine, mittekahjustamine ja õiglus. „Nende printsiipidega arvestamisel oleme muidugi lihtsatest lahendustest kaugel,“ märgib prof Peep Talving ja toob näite. Oletagem, ütleb ta, et EMO-sse sattunud alkoholijoobes patsiendil on kruvikeeraja- või noahaav südame piirkonnas, kuid kannatanu väidab, et tal pole viga midagi, ja tahab lahkuda. Ja oletagem, et arsti pädev küsimus eetikanõukogule on: on see joobes inimese enda vastutus, kas ta võtab arstlikku abi vastu või mitte? Ilma eetikanormideta võiks öelda, et patsient pole nii joobes, et ei suudaks pädevat otsust vastu võtta: ta saab aru, ta räägib ja on täiesti kindel oma autonoomses soovis lahkuda. „Lihtne lahendus oleks arstil öelda: ise tead, mine,“ ütleb professor Talving. „Aga eetikanõukogus pöörasime sellel mündil teise külje: meditsiinieetika järgi peaks antud juhul patsiendi autonoomia üle domineerima hea tegemise printsiip. Tegime nõukogus säärase otsuse: diagnostiliste toiminguteta on arstil eluohtlikkust keeruline hinnata. Arstil tuleks võtta aega ja inimesele öelda: teeme ikkagi diagnostika ära, ja kui me leiame, et südamevigastus on olemas, siis otsusta uuesti. Kui diagnostika tulemusel selgub meditsiinilise sekkumise vajadus, patsient keeldub jätkuvalt ravist, ent arsti hinnangul on patsient otsust tehes tegelikult otsustusvõimetu, võime ja peame alustama raviga, mida iganes see endas kätkeb,“ selgitab Regionaalhaiglas kirurgiakliinikut juhtiv professor Talving. „See võib tähendada ka seda, et me anname patsiendile rahusteid, viime ta
opituppa, intubeerime, avame rindkere või kõhukoopa, millele järgneb kaks nädalat ravi intensiivravi osakonnas.“
Ehk teisisõnu: kui küsimuse all on elu ja surm, on hea tegemine ja elu päästmine patsiendi autonoomiast tähtsamad.
Kui 2020. aastal puhkes pandeemia, olid eetikanõukogul käed-jalad tööd täis.
„COVID-19 ajal oli palju eetilisi probleeme: näiteks kas inkubeerida või ventileerida 90-aastast patsienti, nagu haige omaksed õigeks pidasid? Väga palju abi oli eetikanõukogust ses mõttes, et me sätestasime printsiibi: kronoloogiline vanus ei piira ravi, küll aga võib piiravaks osutuda bioloogiline vanus. Kui inimene on 90-aastane, saab üksi hakkama ja käib jooksmas, ravime teda samamoodi kui 50-aastast.“
Ühel komitee koosolekul kerkis praktiline küsimus: mis on see, mille alusel me ei võimalda COVID-19-haigele patsiendile täisravi.
Ühel komitee koosolekul kerkis praktiline küsimus: mis on see, mille alusel me ei võimalda COVID-19-haigele patsiendile täisravi, meenutab professor Talving. Pandeemia ajal oli pudelikaelaks mitte ainult patsientide suur hulk, vaid ka ventilaatorite arv. „Meil oli 40 III astme intensiivravikohta ja lisaks kaksteist kardiointensiivi kohta. Eeldasime aga, et vaja võib minna isegi kuni 80–100 ventilaatorikohta,“ meenutab professor Talving. „Mille alusel ravile pääsevad inimesed välja valida? Meil oli vaja tööriista.“
Nii sai koos Tartu Ülikooli Kliinikumi eetikanõukoguga loodud dokument, mis sätestab, mille põhjal pandeemia tingimustes triaažis otsuseid langetada. Kui dokument publitseeriti, tekitas see avalikkuses pahameeletormi: kuidas nii, et inimesi hakatakse sõeluma?
„Mitu selleaegset valitsuseliiget võtsid mind ja Agris Peedut haiglajuhina ette. Me saime kriitikat, et säärane teemapüstitus üldse tekkis; selline dokument oleks nende meelest pidanud olema hoopiski riikliku bioeetika nõukogu otsus. Aga meie ütlesime, et meie eetikanõukogu on täiesti pädev organ seda hindama – nõukogu liige oli ka professor Margit Sutrop, parim eetikaekspert Eestis, nii et me jäime oma seisukoha juurde,“ ütleb professor Talving.
Aidates patsienti ja arsti
Anneli Habicht juhib haigla klienditeenindust ning on haigla teenindusjuht. Ta esindab eetikanõukogus haigla 15 tugiteenistust, nende hulgas on finants-, personali-, IT-, kommunikatsiooni- ja haldusteenistus ning teised, mis kõik peavad taustal hästi toimima, et arstid ja õed saaksid
teha oma põhitööd – inimesi aidata. Habichti õlul on Regionaalhaigla suhtluskultuuri edendamine. „Meditsiinieetikast ma alustades palju ei teadnud,“ tunnistab ta. „Algul oli nõukogus ikka väga hirmus (naerab).“
Ent võimalus õppida nii praktikute kõrvalt kui ka seminaridel ja koolitustel on talle eetikadilemmade üle arutlemisel enesekindlust andnud. „Ma tajun oma rolli nõukogus inimesena, kes ei ole klinitsist ja kes näeb rohkem ka patsiendi tasandit. Kuna ma eelmises elus juhtisin puuetega inimeste koda, siis patsiendi õiguste ja vajaduste taust on mul ka.“
Patsiendi elulõpu tahtevalduse dokumendi abil on inimesel võimalus oma autonoomiat rakendada ka neis olukordades, kui ta ise ei saa enam oma arvamust avaldada.
Kuidas eetikakomitee tegevus aitab patsienti ja kuidas haigla töötajat, arsti? „Me oleme tulnud paternalistliku meditsiini ajajärgust, kus arst rääkis patsiendile, kuidas ravi käib. Mõnikord palju ei rääkinud ka. Kliiniline eetika seab tähtsaks patsiendi autonoomia – seda vanasti oluliseks ei peetud. Kui me oleme veendunud, et inimesel on otsustamiseks kogu vajalik info ja ta on otsusevõimeline, võib ta ravist loobuda. Teine meditsiinieetika põhiprintsiip on mittekahjustamine. Kuna meditsiin on arenenud ja suudab ka väga raskes seisundis inimesi kaua elus hoida, siis arsti ajalooline ülesanne – säilitada elu – ei ole enam igas olukorras kohane. On juhtumeid ja seisundeid, kus
elu säilitamine on patsienti kahjustav.“
Tartu Ülikooli eetikakeskuse ning Arstide Liidu eetikakomitee eestvedamisel on nüüdseks taoliste olukordade tarvis kirja pandud patsiendi elulõpu tahteavalduse dokument. Selle ettevalmistusse panustas töörühm, kuhu kuulusid Eesti Arstide Liidu, Regionaalhaigla ja Tartu Ülikooli Kliinikumi eetikanõukogude, Anestesioloogide Seltsi, Palliatiivravi Seltsi, Perearstide Seltsi, Tallinna Lastehaigla, Eesti bioeetika ja inimuuringute nõukogu, Patsientide Liidu, õiguskantsleri büroo, riigikantselei innovatsioonitiimi ja Sotsiaalministeeriumi esindajad. Välisekspertidest kutsuti kaasa mõtlema Soome patsienditestamendi süsteemi tundjaid.
„Patsiendi elulõpu tahtevalduse dokumendi abil on inimesel võimalus oma autonoomiat rakendada ka neis olukordades, kui ta ise ei saa enam oma arvamust avaldada,“ ütleb Habicht. „Nüüdisaegsete meditsiinitehnoloogiate keskkonnas tekitab arsti ajalooline ülesanne säilitada elu mõnikord keerulisi dilemmasid. Meditsiinieetika võib nendes olukordades arstile toeks olla. Näiteks kui on vaja otsustada ravi lõpetamise üle, saab arst kaaluda otsust nii mittekahjustamise, hea tegemise kui ka patsiendi autonoomia printsiibist lähtuvalt.“
Kliiniline eetika aitab otsuseid teha
Kas mittekahjustamine tähendab seda, et sa ei põhjusta patsiendile liiga pika elushoidmisega asjatuid kannatusi, sest ta ei parane, ent piinleb? „Just. Kolmanda astme intensiivravi on patsiendile väga koormav,“ ütleb Anneli Habicht. „Inimesed, kes on intensiivravi kogenud, kirjeldavad seda väga traumaatilisena. Igal tohtril, kes tahab aidata, tekib sisemine konflikt ravi lõpetamise otsuse tegemisel. Kliiniline eetika aitab neid otsuseid teha.“
Üks uusi teemasid, mis lähiajal vallutab ka tervishoiusüsteemi, on tehisintellekti kasutamine. Mis võiks olla perspektiiv? „Me oleme tehisintellekti teemat arutanud ja sõnastanud soovitused haigla töötajatele,“ ütleb Habicht. „Praegu on peamine suunis selline, et AI-d võib kasutada ja seda ka kasutatakse, aga vastutust tehisintellektile panna ei saa. Kriitiline otsustajaroll on inimesel. See on valdkond, mida me keegi ei suuda ennustada, kuidas see tulevikus muutub.“
Habichti sõnul on üks hea näide vähiravi. „Kiiritusravi keskuse juhataja Kätlin Tiigi käis eetikanõukogus teemat tutvustamas ning kinnitas, et AI aitab kiiritusravis väga palju aega kokku hoida ja ravi täpsemini sihtida.“
Praegu vastutab ka tehisintellekti toel teostatud ravi eest arst. „Kui edasi mõelda,“ arutleb Habicht, „siis võib-olla seisame juba mõne aasta pärast silmitsi paradigma muutusega. On meditsiinieetiline dilemma, kes hakkab vastutama, kui juhtub välditav raviviga. Praegu vastutab inimene. Kas tulevikus vastutab robot? See on lähiaastate küsimus.“
∫ prof Peep Talving, arstide esindaja, eetikanõukogu esimees
∫ prof Margit Sutrop, eetikaekspert
∫ Indrek Treufeldt, patsientide esindaja
∫ Merit Kudeviita, nooremarstide esindaja
∫ Liivi Maddison, arstide esindaja
∫ Helen Valk, õendusvaldkonna esindaja
∫ Viktor Sergejev, Regionaalhaigla elutööpreemia laureaatide esindaja
∫ Anneli Habicht, tugiteenistuste esindaja
∫ Kadi Lambot, tütarhaiglate esindaja
∫ Katrin Luts, tütarhaiglate esindaja
Eetikanõukoguga saab kontakti e-posti aadressil eetika@regionaalhaigla.ee.
Eetiliste probleemide ennetamisel on eetikanõukogu peamises fookuses personali teadlikkuse tõstmine eetikaküsimustes ning haigla eetikapõhimõtete ja juhendmaterjalide väljatöötamine.
Eetiliste probleemide lahendamisega seotud küsimustes kujundab nõukogu arvamusi ja nõustab probleemide lahendamisega seotud isikuid.
Valdkond, millega nõukogu ei tegele, on kliiniliste uuringute eetikaküsimused.
Nõukogu koguneb vastavalt vajadusele 6–8 korda aastas.

Professor Margit Sutrop on Regionaalhaigla eetikanõukogu eetikaekspert, Tartu Ülikooli eetikakeskuse juhataja ja praktilise filosoofia professor, keda võib nimetada ka „eetika maaletoojaks“ Eestis: pärast Konstanzi ülikoolis doktorikraadi kaitsmist naasis ta 2001. aastal Tartusse ja asutas Tartu Ülikoolis eetikakeskuse, mida juhib tänini. Praktilise filosoofia professorina on tema valdkonnad bioeetika, tehisintellekti eetika, haridusfilosoofia jpm.
„Olin pikki aastaid Tartu Ülikooli Kliinikumi eetikakomitee liige,“ ütleb professor Margit Sutrop oma kogemuse kohta. „Sellest ajast, kui Regionaalhaiglas loodi eetikakomitee, olen siinses töös osalenud. On olnud väga huvitav vaadata, kuidas me sisuliselt ehitame üles eetilist nõustamist.
Komiteedel võib olla väga erinevaid ülesandeid. Ameerikas Johns Hopkinsi Ülikooli eetikakeskust külastades märkasin, et neil on kaks kliinilise eetika komiteed ning nende ülesanne on 24/7 olla arstidele toeks ja neid nõustada. Ka see võib olla eetikakomitee ülesanne – aidata arstidel keerulistes juhtumites lahendust leida.
Regionaalhaigla eetikakomitee ei ole sel moel mehitatud, me analüüsime probleemseid olukordi pigem tagantjärele või anname nõu.
Eetikaprintsiipe rakendades
Kõige huvitavamad on nõukogu tegevuses olnud kaks asja: esiteks, kui rakendada eetikaprintsiipe konkreetse juhtumi puhul. Need on enamasti mitme väärtuse vahel kaalutlemised, kui tuleb teha otsus, milline neljast väärtusest on antud olukorras primaarne: kas autonoomia, hea tegemine, mittekahjustamine või õiglus. Sageli on vaja põhjendada, miks üks väärtustest on antud olukorras teistest kõrgem.
Teiseks, COVID-19 pandeemia ajal koostasime kõigile Eesti haiglatele juhendmaterjali, mille alusel patsiente triaažis jagada. Võtsime appi ka Tartu Ülikooli Kliinikumi eetikakomitee, kes oli Lõuna-Eesti eest vastutav. Need juhendmaterjalid on ka avaldatud. See oli väga huvitav töö. Õnneks olukord nii hulluks ei läinud, et neid materjale oleks pidanud kasutama, aga pandeemia näitas, et kriisiolukorras võivad tekkida rasked dilemmad.
Hiljem oleme tegelenud patsiendi elulõpu tahteavalduse loomisega ning andsime sellele oma sisendi. Tahteavaldust saab praegu täita elektrooniliselt. Nüüd töötame välja viisi, kuidas haiglatöötajaid sellest informeerida; kuidas inimesed, kes tahavad tahteavaldust teha, saaksid vajaliku info ja kuidas omakseid nõustada. Need on olnud suuremad regulatiivsed tööd.
Tundlikud teemad
Juhtumid, mis on tulnud haiglast, on seotud patsiendi enda vastutusega oma tervise eest. Mida teha, kui inimene haiglast lahkumise järel ise oma tervist kahjustab või ei soovi end vaktsineerida ja on saanud raskeid tüsistusi? Oleme arutanud patsiendi autonoomia küsimust või ka turvalisuse küsimust, kui patsient käitub kaaspatsientide või arstidega agressiivselt.
Arutlusel on olnud ka aktiivravi lõpetamise küsimus – kas hoida inimest voolikute ja juhtmete küljes, kui tema elukvaliteet on nullilähedane ja ravi toob kaasa tüsistusi? Selle otsustuse tegemise vastutus on omaste teha, aga mida teha, kui omaksed on eriarvamusel?
Nii tundlikud teemad nõuavad mitte ainult head selgitamisoskust, vaid ka head kuulamisoskust. Tuleb aru saada, milline on inimeste informeeritus, mida oleks veel vaja selgitada. Võib-olla pole nad valmis rasket otsust tegema ja vajavad tuge. Sageli viivad eetilised küsimused ka kommunikatsiooniküsimusteni.
Pigem on see dialoogiline kommunikatsioon, mida me vajame.
Olen tähele pannud, et eetilised väärtuskonfliktid ei ole enamasti väga suured. Pigem on küsimus selles, et ei võeta aega rääkimiseks või on omaksed erutunud ega suuda rahulikult arutleda, töötajad aga liiga kurnatud. Üks uusi teemasid on, mis keeles peaks patsient ravi saama. Hiljuti jõudis ajakirjandusse juhtum, kus patsiendil oli ootus, et ta saaks omakeelset ravi, aga Eestis oleme otsustanud üle minna eestikeelsele keelekeskkonnale. Samas on Regionaalhaiglas printsiip, et vältimatu abi osutamine ei tohi sõltuda patsiendi keelest ja tema võimekusest end verbaalselt väljendada. Siin võiks aidata tehisintellekt ja sellega tegeldakse, sest Regionaalhaiglal on palju venekeelseid patsiente. Lisaks AI-küsimustele on laual ka andmekaitseküsimused.“
Professor Peep Talving möönab, et mitte kõik haigla töötajad ei suhtu eetikaküsimustesse ühtviisi, kuid lõpptulemusena on nende printsiipide rakendamine abiks ka haiglale ja arstidele.
„Ameerika meditsiinisüsteemis öeldakse, et kui haigla jälgib neid nelja põhiprintsiipi –autonoomia, hea tegemine, mittekahjustamine ja õiglus –, saab iga mõistlik kohus aru, et arst ei ole ravi ebaõnnestumisel süüdi.
Ka Eestis on hakanud juurduma meditsiiniasutuste kohtusse kaebamise tava.
Patsiendivastutuskindlustuse seadusega arstid lootsid ja eeldasid, et maandatakse võimaliku kriminaalsüüdistuse stress, mis on pidevalt kuklas ja mis viib selleni, et ravi muutub n-ö kaitsvaks arstitööks: ma teen igaks juhuks veel mõne uuringu, et olla 110% kindel (ingl defencive medicine ).
Samas on see kulukas ja pole mõistlik. Meil on arstiabi kättesaadavus nii nagu ta on –kas me siis ühele patsiendile teeme miljoni euro eest uuringuid, teine aga ootab oma kopsuhaigusega polikliiniku järjekorras vastuvõttu aastakese?
Ameerikas töötades loomulikult mõtlesin kogu aeg võimalikele ravivigadele, aga ma ei olnud ärevil ega hirmul, sest ma teadsin, et mul on haigla poolt soliidne kindlustus.
Eestis on aga arstidel juba ärevus tekkinud. Ma näen kliiniku juhatajana kogu seda dokumentatsioonivoogu –palju liigub kaebusi, pöördumisi, ravivigade väiteid PCU-le, kes on ainuke firma, mis menetleb patsientide kindlustusjuhtumeid.“
siibid, tekib käitumisstandard. Me oleme lahendid avaldanud ka siseveebis, kuhu kõik haigla töötajad saavad ligi.
Teiseks, kui kuskil tekib mingi küsimus ja inimene usaldab selle lahendamise analüüsi meile, ei lähe see valesse suunda. Muidu võiks ju eksikombel praktiseerida edasi midagi, mis ei ole eetikaprintsiipidega kooskõlas.
Kolmandaks, me toetame selles valdkonnas ka oma piirkonna väiksemaid haiglaid – meie grupi Hiiumaa, Raplamaa ja Läänemaa haiglatel on eetikanõukogus oma esindus.“
Kuidas teile tundub, kas haigla töötajad mõistavad eetikanõukogu tegevust ja kas eetilisi põhiprintsiipe võetakse vastu teadlikult või on ka umbusku?

Eetikanõukogul ei ole võimalik kõiki üksikjuhtumeid korduvalt käsitleda.
Kuidas eetikanõukogu saab kaasa aidata, et selliseid kohtusse minekuid oleks võimalikult vähe?
„Ma arvan, et olulised on need neli meditsiinieetika printsiipi: kui me kirjeldame võimalike juhtumite lahendeid, kordame üle, mis on eetika põhiprint -
„Ma usun, et võib olla ka umbusku. Ütleme, hüpoteetiliselt, et ma olen kirjutanud eetikanõukogule oma praktika põhjal kirja, kus kirjeldan vigastusega patsienti, kes mind korduvalt solvas ja ähvardas ning ma saatsin ta ära koju. Ja eetikanõukogust tuleb vastus, et doktor, meie haiglas me toimetame nende nelja printsiibi – autonoomia, hea tegemine, mittekahjustamine, õiglus – järgi, mille kohaselt tuleks sellises olukorras patsiendile öelda: härra XX, mina toimetan siin teie huvides, proovime ikka maha istuda ja arutada teie ravi.
Selline vastus ei pruugi langeda vastuvõtlikule pinnasele. Arst võib mõelda, et te võite ju arutada, aga mina selle lähenemisega ei nõustu. Eetikanõukogul ei ole võimalik kõiki üksikjuhtumeid korduvalt käsitleda –meil ole nii palju ressurssi. Aga me anname põhiprintsiibid. Need on siseveebis üleval ja see on avalik info. Suurem osa kontakte patsientidega lähevad väga hästi. Aga mõned on, kus oleks ehk tuge vaja. Meie koolitame oma inimesi ja professor Margit Sutropi eestvedamisel teeme suviti kahepäevaseid Eesti haiglate eetikaseminare Susimetsa Philosoficumis Pärnumaal. See on üks koht, kus me saame üle Eesti kokku ja mõtleme ühtemoodi.“
Tekst: Kristina Traks
Fotod: Shutterstock, Regionaalhaigla
Viisakas ja lugupidav suhtlemine töökaaslaste, patsientide ja nende lähedastega on ravikvaliteedi väga tähtis osa. „Hea kommunikatsioon igas olukorras muudab stressirohkes meditsiinivaldkonnas igapäevase hakkamasaamise lihtsamaks,“ sõnab Põhja-Eesti Regionaalhaigla teenindusjuht Anneli Habicht.
Viimastel aastatel on Põhja-Eesti Regionaalhaiglas suhtlemis- ja kommunikatsiooniteemadele enam rõhku pandud. 2023. aasta märtsis kinnitas haigla juhatus Põhja-Eesti Regionaalhaigla suhtlemise hea tava. See lähtub haigla põhiväärtustest ja puudutab suhtlust igas vormis –sõnalist, sõnatut, kirjalikku, suulist, digitaalset – ning kõiki osapooli, kellel haiglatöös omavahel vaja suhelda. Lühike, kahe ja poole leheküljeline dokument sisaldab konkreetseid juhiseid, kuidas suhelda ja mida teatud töös ette tulevates olukordades teha.
Anneli Habicht selgitab, et suhtlemise hea tava on mõeldud järgimiseks igasugusel suhtlemisel, mis haiglas toimub, ja kõikidele haigla töötajatele, olenemata nende ametikohast. „See ei puuduta ainult töötaja-patsiendi suhtlust, vaid ka seda, kuidas me omavahel suhtleme,“ sõnab ta. „Meil on väga mitmekesine kollektiiv – oleme eri põlvkondadest, kultuuridest, rahvustest, erineval ajal hariduse omandanud. Sellises olukorras ei piisa, kui lepime lihtsalt kokku, et oleme viisakad ja sõbralikud. Nende omadussõnade tähendus võib igaühe jaoks olla erinev ja selleks, et saaksime asjadest ühtmoodi aru, ongi hea toetuda suhtlemise heale tavale.“
Mõistes tegelikku muret ja vajadust
Kuigi suhtlemise hea tava on Regionaalhaiglas kehtinud vaid kaks ja pool aastat, siis toob Habicht välja, et juba praegu on näha tulemusi. „Olen märganud, et patsientide tagasisides on selle aja jooksul kasvanud tänu ja tunnustus meie töötajate sõbraliku ja hooliva suhtlemise aadressil,“ ütleb Anneli Habicht. Samal ajal on suhtlemisteemaliste kaebuste osakaal langenud. Anneli Habicht on ka tähele pannud, et haigla poolt patsientide tagasisidele vastamine on muutunud sisulisemaks ja empaatilisemaks. „Pingutame rohkem, et tagasiside andja tegelikku vajadust ja muret mõista. Kui vastuses on vaja anda selgitusi meditsiiniliste toimingute kohta, püüame seda viisil, et need oleks mõistetavad ka meditsiinilise hariduseta inimestele,“ lisab ta.
Olen märganud, et patsientide tagasisides on selle aja jooksul kasvanud tänu ja tunnustus meie töötajate sõbraliku ja hooliva suhtlemise aadressil.
Anneli Habicht märgib, et tunnetuslikult on paranenud ka tööõhkkond. „Eks selle hea tava juurutamise laiem eesmärk ongi parandada töökeskkonda, juhtimiskvaliteeti ja töörahulolu ning anda meie inimestele praktilisi oskusi, mida nad saavad igal pool kasutada.“ Just viimane – praktiliste suhtlemisoskuste edasiandmine ja nende kasutusele võtmine – on Habichti sõnul see, mis muudab suhtlemise hea tava väärtuslikuks. Ta viitab haigla selleteemalistele sisekoolitustele, kus juba viiendik haigla tööperest osalenud. Koolitused jätkuvad ning on näha, et huvi parema

Põhja-Eesti Regionaalhaigla suhtlemise hea tava viis kõige olulisemat põhimõtet on hästi inimlikud ja oma olemuselt lihtsad. Need on järgmised.
1 Me aitame inimesi. Päriselt. Hooliv ja empaatiline suhtlemine on kvaliteetse raviteenuse ja toetava töökultuuri tähtis osa. See aitab meie patsientidel tervisemuredega toime tulla ja hoiab meie enda töörõõmu.
2 Suhtleme nii, et teine saab aru.
Peame mõistma, et inimeste võime infot vastu võtta ja sellest aru saada on erinev. Kui arstid võivad omavahel rääkida peaaegu et ladina keeles, siis hoopis teiselt elualalt pärit inimesega samamoodi suheldes läheb tõenäoliselt väga palju kaduma. Suheldes tuleb valida selline sõnastus, millest teine pool aru saab.
3 Me ei jooksuta inimesi.
Meie haiglas töötab tuhandeid inimesi ja meil on väga palju telefoninumbreid. Isegi oma töötajatel võib olla keeruline aru saada, kuhu täpselt pöörduda. Väldime olukorda, kus anname küsijale järjekordse telefoninumbri, vaid korraldame pigem haiglapoolse tagasihelistamise ning ära jääb inimese asjatu jooksutamine.
4 Anname viivitustest teada.
Pingelises haiglatöös võib tulla ette olukordi, kus oma vastuvõttu, uuringut või haiglaravi tuleb oodata arvatust kauem. Selline viivitus võib tekitada pahameelt, kuid kui anname ootajale teada tekkida võivast viivitusest ja ka vabandame, siis on lihtsam olukorraga leppida.
5 Vabandame, kui on mingi jama. Kui suhtlemine mingis olukorras kisub pingeliseks, siis jääme rahulikuks, vabandame ja väljendame kahetsust, et nõnda on juhtunud. NB! Vabandamine ei tähenda, et oleme süüdi.
suhtlemise teemade vastu on suur, sest grupid on alati täis. „Suhtlemisoskust saab lihvida aina paremaks ja sellega me koolitustel tegelemegi,“ lisab Habicht. „Need koolitused ei ole olemuselt loengud, vaid pigem juhtumiarutelud ja aktiivõppe meetoditel õppimine. Koolitusel osalejad saavad oskused, kuidas lahendada töös ette tulevaid raskeid olukordi ja seejuures hoida ka oma vaimset tervist.“
Samas ei kujuta me kõrgel tasemel raviteenust ette ilma oskusliku ja lugupidava kommunikatsioonita.
Habicht märgib, et kommunikatsioonioskustele pööratakse tänapäeval tervishoiutöötajate väljaõppel küll tähelepanu, aga varem on jäänud see valdkond üsna kõrvale. „Samas ei kujuta me kõrgel tasemel raviteenust ette ilma oskusliku ja lugupidava kommunikatsioonita. Olgu selleks siis patsiendi kaasamine, selgituste jagamine, koduste juhiste andmine või ka erimeelsuste lahendamine.“
Hea suhtlemisoskus kaitseb stressi eest Habichti sõnul on stressirohkus meditsiinivaldkonna vältimatu osa, mis ei kao kunagi päriselt ära. „Meie patsientidel on mure tervise pärast. See tähendab, et
Ehk patsiendi tagasiside, kus olulise osa saadud kogemusest moodustab suhtlemine. Soovime südamest tänada kolme inimest-meeskonda!
1 Kutsusime oma emale välja kiirabi. Ema kukkus väga pahasti. Me ei tea nende inimeste nimesid, kuid see kiirabibrigaad oli tõeliselt professionaalne, väga toetav ja kaastundlik nii patsiendi kui lähedasega suhtlemisel. Esimene paanika sai maha ja tekkis usaldus edasise osas.
2 Ema veetis väga pika aja EMO-s ning kindlasti andsid kõik oma parima, kuid soovime veel tänada kõiki õdesid, kes temaga toimetasid. Jällegi ei jäänud ärevuses ükski nimi meelde, kuid täname eriliselt õde, kes helistas lähedastele ja andis esimese väga rahustava tagasiside ning kes jaksas ka lihtsalt kuulata! Samuti ortopeed, kes vaatas ema üle ja helistas hiljem lähedastele. Jällegi, soe ja väga täpne selgitus, mis abi anti ja mis saab edasi. Inimlik ☺ Loomulikult täname kõiki, kes sellel ööl valves olid.
3 Ja soovime ka tänada sotsiaaltöötajat, kes võttis vaevaks meid aidata, et kus anda emale järelravi. See tundub nii loomulik, kuid lähedastele on see mõõtmatult suur abi!
nende eneseregulatsiooni võime võib olla vähenenud ja meile tundub, et nad on nõudlikud ja närvis. Seda olukorda on hea enda jaoks lahti mõtestada ning seeläbi ka mõista teise inimese emotsioone ja tema vaatepunkti. Kui me ei hakka temaga vaidlema ega süüdlast otsima, siis juba hoiame mõlema poole vaimset tervist,“ räägib ta. „Me kõik oskame inimestena hinnata seda, kuidas meid koheldakse. Seda enam, et kui kommunikatsioon on jäänud puudulikuks, näiteks jäid arusaadaval viisil jagamata kodused ravijärgsed juhised, siis võib patsiendil teadmatusest tekkida ka mingi tüsistus. Ehk ravi võis olla tehtud väga hästi, aga kui kommunikatsioon jäi nõrgaks, siis nullib see ravitulemuse ära.“
Lisaks kaitseb hea suhtlemisoskus ka suhtlejat ennast. Ta oskab ennast säästvamal moel hakkama saada pingeliste ja raskete suhtlusolukordadega ning seeläbi paraneb kogu töökeskkond ja töötajate vaimne heaolu. „Mõnikord piisab juba lihtsatest asjadest ja pinge töökeskkonnas väheneb. Näiteks viivitustest teada andmine – selle asemel, et lasta kellelgi enda järel oodata, muretseda ise hilinemise pärast ja lasta

Suhtlemise hea tava teemapäev 2. oktoobril 2025.
Põhja-Eesti Regionaalhaigla teenindusjuht Anneli Habicht
Üks viis suhtlemise hea tava tutvustamiseks töötajatele on sügiseti toimuv meeleolukas teemapäev.
2024. aastal said töötajad osaleda suhtlemise hea tava viktoriini lahendamisel. 2025. aastal lahendati ristsõna ning Ampsukliinikusse improviseeritud telestuudios toimus rohkearvulise publikuga „Pudruvisioon“, saatejuhtideks Urmas Vaino ja Joonas Hellerma. Nauditavasse vestlushommikussse mahtus nii suhtlemisteemalist huumorit, filosoofiat kui ka praktilisi näpunäiteid. Oskuslike paralleelide, metafooride ja vaimukate näidete toel selgus, et ajakirjandus, kommunikatsioon ja tervishoid ei olegi nii erinevad valdkonnad, kui esmapilgul tunduda võib.

Urmas Vaino tõi esile, kui oluline on, et patsiendiga suheldes oleks keerukas meditsiiniline info „tõlgitud“ inimkeelde. Joonas Hellerma arutles töö sügavama tähenduse tunnetamise tähtsuse üle. Kui igapäevatöös kogetud takistused ja ebaõnnestumised kipuvad tuju, motivatsiooni ning enesekindlust murendama, aitab mõtlemine suuremale eesmärgile – töö tähendusele ja põhjusele, miks inimene üldse seda tööd teeb. Regionaalhaigla suhtlemise heas tavas peegeldab sama ideed sõnum „Aitame inimesi. Päriselt“.
Pudruvisiooni lõpetuseks kõlasid kultuurisoovitused – just nii, nagu nendega lõppevad kõik Joonas Hellerma juhitud „Plekktrummi“ saated ETV2-s. Urmas Vaino soovitas kuulata ansambli SADU värsket albumit „Probleemid paradiisis“. Joonas Hellerma aga suunas lugema klassikat, teost „Friedrich Reinhold Kreutzwaldi ja Lydia Koidula kirjavahetus 1867–1873“, kus soovitaja arvates tuleb selgelt esile arstist autori püüdlus sõnastada teksti arusaadavaks mittearstile.

ka ootajal närvitseda, on hea võtta pinge maha lihtsalt teada andes, et läheb pisut kauem,“ toob Habicht näite. „Üldiselt aga näeme juba üsna lühikese aja jooksul märgatavat suhtlemisteemaliste patsiendikaebuste vähenemist ja see annab meile teadmise, et oleme oma suhtlemisoskuste lihvimisel õigel teel.“
Anneli Habicht ütleb, et hea on kuulda, kuidas kolleegid suhtlemise hea tava positiivsele mõjule viitavad, kas siis tervishoiuteenuse kvaliteedi ja patsiendiohutuse teemaga seoses, juhtimisoskuste kontekstis või lihtsalt igapäevases rutiinis. Suhtlemise hea tava lühisõnumeid tsiteeritakse, näiteks „Me ei jooksuta inimesi.“ või „Suhtleme nii, et teine saab aru.“ „Samuti olen märganud, et kaastöötajad, keda ma isiklikult ei tunne, kuid keda olen maja peal järjekindlalt teretanud, on hakanud mind esimesena teretama, naeratades!” ütleb Anneli Habicht. „Väike, aga oluline märk kultuuri muutusest.“
Ta oskab ennast säästvamal moel hakkama saada pingeliste ja raskete suhtlusolukordadega ning seeläbi paraneb kogu töökeskkond ja töötajate vaimne heaolu.
Suhtlemise hea tava sisekoolitajate kogukond on Anneli Habichti sõnul väga äge seltskond: õhinapõhiselt kokku tulnud, kuid väljaõppelt ja tegudelt professionaalne.
„Koolitused on saanud töötajatelt positiivset tagasisidet just tänu aktiivõppe meetodite ning haiglatöö spetsiifika sissetoomisele,“ märgib ta.
Tava rakendamisel on võtmeroll juhtidel, vastav teema on sisse viidud ka juhtide aastavestlustesse. „Seega võime öelda, et suhtlemise hea tava järgimine ja juurutamine on üks juhtimiskvaliteedi mõõdikutest,“ kinnitab Anneli Habicht.
Regionaalhaigla algatus on pälvinud ka teiste haiglate tähelepanu. Anneli Habicht on suhtlemise hea tava kontseptsiooni tutvustanud näiteks Tartu Ülikooli Kliinikumi kliinilise eetika komitee liikmetele, Tallinna Lastehaigla juhtidele, Ida-Tallinna Keskhaigla kvaliteetija klienditeeninduse juhtidele, Eesti Õdede Liidu Põhja piirkonna liikmetele.
Enamlevinud kaebused aastate lõikes suhtlemine ravitegevus töökorraldus
Raportit saab lugeda siit:
https://hdl.handle.net/ 10062/109002
Patoloogia digitaliseerimine on vajalik, et tagada eriala kvaliteet ja jätkusuutlikkus. Digipatoloogia rakendatavuse, kulutõhususe ning eelarvemõju hindamiseks Eestis tehti analüüs, mille tulemused avaldati maikuus tervisetehnoloogia raportis „Digipatoloogia rakendamine Eestis“.
Tekst: Stina Eilsen
Eesti on liiga väike, et siinsed patoloogiakeskused igaüks eraldi eriala arengusse panustaksid, patoloogia eriala tuleb ühise koostööna digitaliseerida ning luua ühtne riiklik digipatoloogia võrgustik. Viimastel kümnenditel on toimunud valdkonnas kiire tehnoloogiline areng digitaliseerumise suunas ning juba ammu ei ole patoloogi põhiliseks tööriistaks ainult valgusmikroskoop.
Rakendamise võimalused Eestis
Eesti patoloogia spetsialistide eestvedamisel koostati ülevaade digipatoloogia rakendamise võimalustest Eestis, raporti koostamiseks kulus 14 kuud ning selles osalesid Tartu Ülikooli peremeditsiini ja rahvatervishoiu instituudi tervisetehnoloogiate hindamise keskuse (TÜ TTH) analüütikud ning Regionaalhaigla patoloogiakeskuse ja meditsiinitehnikateenistuse spetsialistid.
Tänaseks on paljud patoloogialaborid nii Euroopas kui ka mujal maailmas oma töö edukalt digitaliseerinud, kuid üheski riigis ei ole veel õnnestunud luua ühtset riiklikku digipatoloogia võrgustikku.
Digipatoloogia hõlmab endas nii uuringumaterjalist digitaalsete tervikslaidide valmistamist kui ka digitaliseerimisel saadavate andmete haldamist, jagamist,
tõlgendamist ja arhiveerimist digikeskkonnas.
Digipatoloogia täiustab ja toetab patoloogide tööd, võimaldades laiendada diagnostilisi võimalusi, standardida uuringute hindamist, parandada uuringute kvaliteeti ning uuringuvastuste kättesaadavust.
Lisaks annavad tarkvaralahendused haiguse kohta täiendavat raviotsuseid mõjutavat prognostilist teavet, milleni jõudmine valgusmikroskoopias oleks kas võimatu või ebarealistlikult ajakulukas.
Digipatoloogia perspektiiv koos tehisintellektiga võimaldab muuta patoloogi töö efektiivsemaks ja täpsemaks ning rakendada lahendusi ja uusi, seni kättesaamatuid uuringumeetodeid, tagamaks patsiendi parima käsitluse ja ravi.
Raportis võrreldi digipatoloogiat valgusmikroskoopiaga ning digipatoloogia rakendatavust, lisandväärtust ja eelarve mõju, tagamaks Eesti ülene jätkusuutlik, kvaliteetne ja kaasaegne patoloogia teenus.
Teksti on retsenseerinud ja tagasisidestanud nii Tervisekassa kui ka Tartu Ülikooli peremeditsiini ja rahvatervishoiu instituudi tervisetehnoloogiate hindamise keskus.
Tekst: Evelin Kivilo-Paas Fotod: Raul Mee
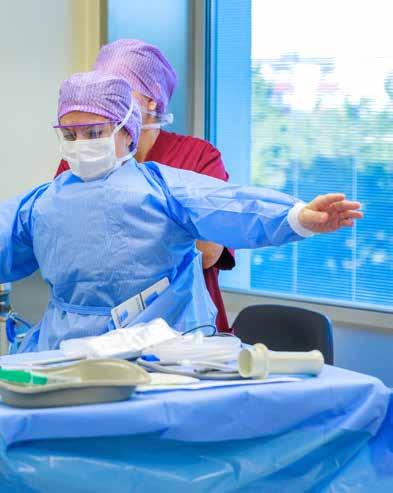
Päevakirurgia osakond töötab kui hästi õlitatud kellavärk. Patsiendid saabuvad hommikul – kes ootuse, kes ärevusega –, koju aga naastakse juba loetud tundide pärast kergenduse ja tänutundega.

Reede, 26. september. Kell on 8.30. Põhja-Eesti Regionaalhaigla päevakirurgiakeskuse ooteruumis istuvad esimesed patsiendid, hommikumantlid seljas. Nende terviseseisund on juba põhjalikult hinnatud: anestesioloogi küsitlusleht täidetud, teada on läbipõetud ja kaasuvad haigused – nagu ka harjumused, sh suitsetamine ja alkoholi tarvitamine –, võetavad ravimid ning seegi, kas patsient on millegi suhtes ülitundlik. Vajalikud vereanalüüsid ja uuringud on tehtud. Patsiendid on öelnud operatsioonile
Operatsiooniriided saavad selga sätitud.
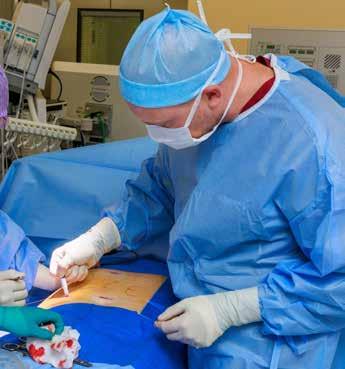
Kirurgid Mariliis Rauk ja Jaan
Kirss liimivad patsiendi haavad kokku.
Päevakirurgia on viimastel aastatel arenenud helikiirusel ja võimaldab teha üha keerukamaid operatsioone, ilma et patsiendil tuleks öid haiglas veeta. Et päevakirurgia patsientide valikul ei määra enam mitte ainult vanus, vaid elujõulisus ja üldine toimetulek kaasuvate haigustega, tuleb erilist rõhku panna kommunikatsioonile ning ohutust tõstvate protseduuride järgimisele. Tähtis on patsientide informeerimine operatsioonieelses rahulikus keskkonnas, kirurgilise ohutuse kontrollkaart ning arvestada vanusega seotud riske. „Sestap pöörame ka päevakirurgias üha suuremat tähelepanu patsiendi hiljutistele kukkumistele, mis on võetud ka Euroopa patsiendiohutusprogrammis fookusesse,“ selgitab päevakirurgia osakonna õendusjuht Evelin Paisujõe. „Selle kohta on vaja täita küsimustik – kui patsient on kukkunud, tuleb teda eriti hoolikalt jälgida, sest operatsioonist tingitud lisastress, ravimid ja võõras keskkond võivad kukkumise riski suurendada. Küsimustiku alusel määratakse skoor ning õde hindab patsiendi liikumisvõime stabiilsust ja abivahendi vajadust. Meie eesmärk on patsient võimalikult kiiresti pärast operatsiooni liikuma saada, sest nii paraneb inimene kiiremini. Oluline on, et patsient saaks kodus oma igapäevatoimetustega hakkama ning jätkaks ka kodus liikumist.“
Päevakirurgia
on viimastel
aastatel
arenenud helikiirusel ja võimaldab teha üha keerukamaid operatsioone, ilma et patsiendil tuleks öid haiglas veeta.
jah. Pole midagi, mis võiks seda takistada. Nad on nii valmis, kui olla saab.
Operatsioonile eelnenud päeval on neile helistanud päevakirurgia õde-nõustaja Diana Tõkke. Ta on käinud patsiendiga läbi kõik olulise: mis kell ja kuhu täpselt tulla, mida ja millal enne operatsiooni tohib süüa-juua, selgitanud, et verd vedeldavad ravimid tuleb ära jätta või asendada ning et viirushaiguste tunnuste korral tuleb jääda koju. Et midagi kõrvust mööda ei läheks, saadab ta patsiendile ka e-kirjaga meeldetuletuse ja infolehe.
Kõik algab patsiendi ohutusest
Päevakirurgia töö algab patsiendi ohutuse ja turvalisuse tagamisest – see on vundament, milleta ei püsi püsti ükski ravi ega hooldus. Sarnaselt statsionaarse kirurgilise raviga on ka päevakirurgias määravad selged tööprotsessid ja kokkulepitud standardid. Määrav on personali regulaarne koolitus ning kompetentsi hoidmine.
Regionaalhaigla päevakirurgia osakonnas on viis operatsioonituba. Kui muidu töötab neist täie võimsusega neli, siis täna kolm – ka kirurgil võib laps haigeks jääda. Viies tuba ootab vajalikku sisustust. Ühe päeva jooksul jõuab päevakirurgias operatsioonile 25‒30 patsienti, neist 10‒15 opereeritakse lokaalanesteesiaga. Siin tehakse operatsioone üheksal erialal: neurokirurgia, otorinolarüngoloogia, ortopeedia, pea- ja kaelakirurgia, näo- ja lõualuukirurgia, üldkirurgia, uroloogia, günekoloogia ja mammoloogia.
Üks operatsioon kestab keskmiselt poolteist tundi, suuremad lõikused kuni kaks ja pool tundi. Septembrikuu viimase reede operatsioonigraafikus on neli nimmelülide vahelise diski operatsiooni, kaks songa, ühe sapipõie ja üheksa nahakasvaja lõikust, nende hulgas nii hea- kui ka pahaloomulised.
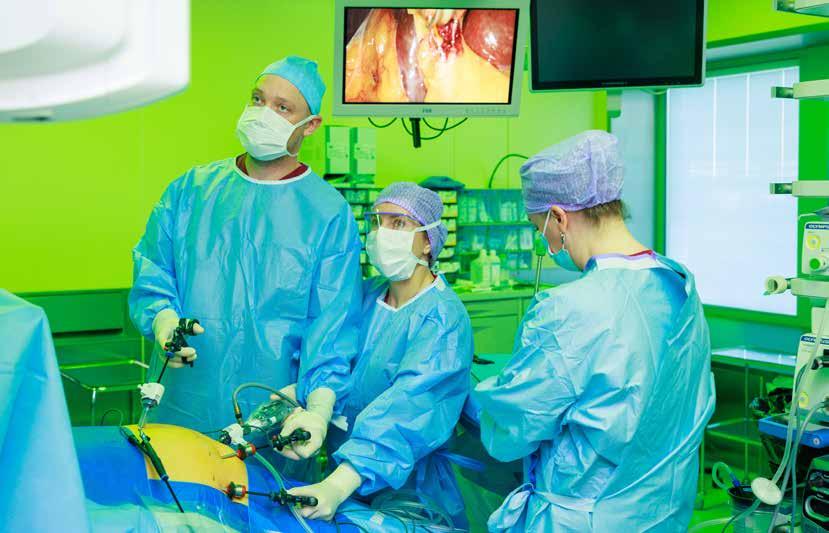
Päeva esimene lõikus: Arturi sapipõis Kell 9.00. Kolmandas operatsioonitoas on sapipõie operatsiooniks ette valmistatud Artur (55). Operatsiooni tiimi kuulub seitse inimest: operatsiooniõde ja õendustöö koordinaator Eva-Heleen Koit, operatsiooniõde Anneli Soolmann, operatsioonitoa tehnik Svetlana Smirnova, anestesioloog Jevgenia Hudolejeva ja anesteesiaõde Kirke Kotkas ning kursusekaaslastest kirurgid Jaan Kirss ja Mariliis Rauk
Igaühel on oma kindel roll ja vastutus ning üks ei saa toimida teiseta. Õed on ette valmistanud operatsioonitoa ja patsiendi: puhastanud patsiendi naha; sättinud silmadele
Kirurgide valvsal juhtimisel jõuab laparoskoop patsiendi sapipõide.
plaastrid, et need operatsiooni ajal lahti vajudes ära ei kuivaks; paigutanud lauale vajalikud töövahendid. Opereeriv kirurg ei võta laualt ise midagi, kõik ulatab talle õde. Patsiendi povidoon-joodi lahusega kollaseks võõbatud kõhul on kirjutatud suurte trükitähtedega kolm tähte LCE, mis on lühend operatsiooni nimest. „Isegi patsiendi katmine linaga on täppistöö – kui lina paigas, ei tohi seda enam nihutada,“ mainib operatsiooniõde Eva-Heleen Koit.
Kolmest komponendist ehk unerohust, valuvaigistist ja lihaslõõgastist koosnev anesteesia on Arturi unne suigutanud. Anesteesiaarst ja -õde hoolitsevad selle eest, et patsiendil oleks võimalikult vähe stressi, südametegevus oleks normis, aparaat hingaks tema eest ning kui peaks tekkima verejooks, tuleb sellele reageerida.
„Kirurgi ülesanne on lihtsalt korralikult käituda ja õigel ajal kohale tulla,“ muigab dr Jaan Kirss. „See on hästi suur töö, mis siin taustal käib. Meie teeme siin täna ainult selle jäämäe tipu osa ära.“
Igal meedikul oma kindel roll
Opitoas mängib taustaks muusikat Relax FM. Selgub, et sarnase muusikavalikuga kanalid on vaat et kogu maailma opitubades eelistatuim valik. Muidugi on ka kirurge, kes tulevad oma playlist’iga, kuid dr Jaan Kirss ja dr Mariliis Rauk nende hulka ei kuulu. Nemad hoopis mõtlevad teinekord ise laule välja.
Veel enne, kui laparoskoop Arturi sapipõie suunas liikuma hakkab, tutvustab tiim end maskide tagant veel korra nimepidi ning ütleb, millist rolli keegi täidab. See on operatsiooni kontrollkaardi üks osa ning patsiendi ohutuse tõttu vajalik. Kõigi osapoolte koostöö on ülioluline.
Aastaid tagasi tehti sapipõie lõikus avatult, nüüd jäävad laparoskoobist vaid väikesed lõikehaavad. Sapipõie operatsioon sõltub paljuski inimese anatoomiast, selle kestus varieerub 20 minutist kuni pooleteise tunnini. Tänase operatsiooni aeg liigub rekordi suunas – umbes 15 minuti pärast on Arturi sapipõis võidukalt Eva-Heleen Koidu käes, pistetud „Gucci kotti“ formaliinilahusesse ning uurimiseks valmis.
Kirurgid õmblevad-kleebivad väikesed lõikehaavad niidi ja liimiga kokku. Õde kuivatab naha ning hoolitseb, et haavad oleksid kaitstud. „Sulavad niidid on väga mugavad – nii hoiab patsient operatsioonijärgsete tegevuste pealt kokku kuni terve päeva oma elust,“ nendib dr Kirss. Tõsi, vahel on vaja kasutada eemaldatavaid niite, näiteks kui opereeritud piirkond saab tugevalt mehaanilist koormust, koed vajavad pikaajalist toestust või on tegu mustade haavadega, samuti võib see sõltuda operatsiooni eripärast. Kirurgid on töö lõpetanud, neid ootab täna ees veel kaks songa operatsiooni. Patsienti jääb mõneks ajaks veel jälgima anestesioloog ja anesteesiaõde – et opereeritu ise hingama hakkaks ja tema lihaste töö taastuks.
Operatsiooniõeks otse koolipingist ei saa, nemad koolitab välja haigla. „Operatsiooniõe eripära seisneb selles, et siin on vaja palju tehnilist kiirust, kuid patsiendiga suhtlemist on vähe,“ selgitab õendustöö koordinaator Eva-Heleen Koit. „Kõik operatsioonikäigud peavad õel selged olema – kirurg ei pea midagi ütlema, vaid õde juba teab, mida ta parasjagu vajab. Ajaga on läinud töö

Anesteesiaõde Kirke Kotkas kontrollib patsiendi näitajad üle.

keerulisemaks ja tehnilisemaks, juurde on tulnud lisavahendeid. Kogu aeg nihutame piire.“
Kaili on staažikas jalgpallimängija. Kaks aastat tagasi opereeriti tal Regionaalhaiglas põlve. Kui see korda sai, algasid jalavalud. Kaili kannatas aasta aega, lootes, et küll valu taandub ja ta taastub ise. Siis läks naine aga füsioterapeudi vastuvõtule, kus selgus, et probleem on hoopis seljas, mitte jalas.
Kaili pidi loobuma suuremast sporditegemisest: jalgpallist, jooksust, jõusaalitrennist. Harjutas pool aastat hoolsalt füsioterapeudi nõuannete järgi, käis ujumas, kõndis 10 000 sammu päevas – kõik see aitas kaasa taastumisele ja leevendas ka valu, kuigi lõplikult see ikkagi ära ei kadunud. Ta lonkas, jalg suri alatasa ära ning tallaalune muutus tundetuks. Kuna valu ei lasknud enam ka öösiti magada, tuli arstiga aru pidades otsus opereerida. Magnetresonantstomograafia (MRT) näitas nimmelülide vahelise diski sopistust, mida oli vaja puhastada, kuna see surus närvi vastu.
Jalgpallis tekib adrenaliin, mille tõttu ei tunne isegi kukkudes valu, vaid jooksed lihtsalt edasi.
Regionaalhaiglas on aastaid panustatud sellesse, et tõsta patsientide teadlikkust ravi käikudest ning muuta tema teekond keerukana tunduvas süsteemis võimalikult selgeks ja lihtsaks. Päevakirurgiasse operatsioonile jõudes on patsiendil enamasti juba pikem meditsiiniteekond selja taga: perearst ja -õde, polikliinik, uuringud ja analüüsid, teised erialaspetsialistid.
Vahetult enne operatsiooni kohtub patsient ka hooldaja, õe ja opereeriva kirurgiga. Kui on tekkinud veel mõni probleem või küsimus, saab see lahenduse. Ka valuraviga alustatakse kohe, kui patsient osakonda saabub. See on ennetav valuravi – valu tuleb peatada enne, kui see tekkida võib.
Operatsioonilaualt viiakse patsient anesteesiaõdede ja hooldajate valvsa silma alla ärkamispalatisse. Ärgates saab patsient juua-süüa, infot edasise kohta ning valuravi jätkub. Kui valu ei häiri, saab patsient lihtsamini liikuma ja rutem koju.
Ortopeedipatsienti nõustab ka füsioterapeut, kes selgitab välja vajaduse edaspidiseks taastusraviks ning annab harjutused kiiremaks paranemiseks. Kirurg teeb ülevaate operatsiooni õnnestumisest ning annab kaasa väljavõtte haigusloost, kus on kirjas operatsioonijärgsed soovitused režiimiks ning õe-nõustaja telefoninumber, kuhu küsimuste korral helistada. Ja ongi patsient kojuminekuks valmis.
Neurokirurgia tuba: Kaili diski sopistus Keskuse teises operatsioonitoas opereerib neurokirurg ja neurokirurgia innovatsiooni üks eestvedajatest päevakirurgias dr Martin Keba nimmelülide vahelist diski Kailil (44). Selline lõikus kestab tavapäraselt 40 minutist pooleteise tunnini.
Ärkamispalatis operatsioonist toibunud Kaili tõdeb, et võrreldes paari aasta taguse ajaga, mil tal põlve opereeriti, on päevakirurgia areng olnud märkimisväärne. „Mäletan, et toona tulin haiglasse hommikul, kuid operatsioonile sain alles pärastlõunal, nii et jõudsin söömata olemise tõttu juba väga tigedaks muutuda. Nüüd toimus kõik nii kiiresti. Tulin haiglasse ja juba poole tunni pärast algas operatsioon. Teavitused ja juhised olid selged ja arusaadavad,“ kiidab ta. „Kui mul algas nohu ja hakkasin kõhklema, kas saan üldse operatsioonile tulla, helistasin haiglasse ja sain kõikidele küsimustele vastused. Teadsin ette, mis tuleb, nii et mul polnud mingisugust hirmu. Kõik on hea eesmärgi nimel.“
Voodi kõrvale lauale on Kailile pandud banaan, kohupiimakreem ja mahl. Ta ootab, et arst annaks talle edasised juhised, ning seejärel kojuminekut.
Jalgpalli plaanib ta tulevikus asendada mõne rahulikuma ala, näiteks padeliga. „Jalgpallis tekib adrenaliin, mille tõttu ei tunne isegi kukkudes valu, vaid jooksed lihtsalt edasi. Vigastuste oht on väga suur,“ sõnab ta. Kohe kindlasti ei kavatse ta aga spordist loobuda. „Sport on üks minu elu osa, see annab energiat,“ sõnab Kaili.
Kuu aja eest ametisse astunud päevakirurgia osakonna õendusjuht Evelin Paisujõe tuli Regionaalhaiglasse tänavu mais. Ta on kaardistanud, mis sujub päevakirurgias väga hästi ning kust on võimalik veel paremaks minna. „Ma sooviksin, et erialad tunneksid üksteisega koos töötades veelgi mugavamalt ning inimesed julgeksid olla rohkem avatumad. Aeg-ajalt kohtab ikkagi vanast ajast jäänud lahterdust, mis on arsti, mis õe vastutus. Tahaksin, et õdedel kaoks ära hirm arstiga suhtlemisel, et arst usaldaks õde ja õde arsti – see on minu ideaal. See tagab ka parema ravikvaliteedi ning patsiendi turvalisuse,“ räägib Paisujõe.
Patsiendi turvalisus ja ohutus on osakonnas olnud esmatähtis aegade algusest, küll aga soovib Paisujõe, et
Teel operatsioonitoast ärkamispalatisse.
patsientide ärevus oleks enne operatsiooni väiksem. „Ärevus tekitab segadust ja unustamisi – me küll räägime, et ei tohi päev varem teatud ravimeid võtta või süüajuua, aga ärevuse tõttu see ikkagi mõnikord ununeb,“ sõnab ta. Üks võimalik parendusvõimalus selleks on erinevad digirakendused, mida näiteks mujal maailmas kasutatakse patsientidele meeldetuletuse tegemiseks. Ka suurema hulga tugipersonali kaasamine võib olla üks lahendustest. Paisujõe sõnul on üks patsientide peamisi hirme endiselt narkoos – mida see ikkagi endast kujutab ning mis nendega sel ajal toimub. „Kõik invasiivne, mis läbib patsiendi nahka ega ole nende kontrollitav, tekitab hirmu. Kõheldakse, kas nad saavad kodus iseseisvalt haavahooldusega hakkama,“ selgitab Paisujõe. „Kui vastused küsimustele on olemas ning vajaduse korral ka lisaselgitused, väheneb ka ärevus.“ Õendusjuht tõdeb, et palju kohtab osakonnas ka patsientide õpitud abitust. „Julgustame patsiente palju liikuma, et nad tuleksid ise oma tervisega toime. Selleks on vaja aga jällegi rohkem selgitusi, et inimesel tekiks kindlustunne, et turvaline keskkond on tagatud,“ selgitab Paisujõe.
Haiglas pikutades ei saa keegi otseselt terveks, täie tervise ja harjumuspäraste tegevuste
juurde jõutakse ikkagi kodus.
Kõik on mõistetav – viimane haiglakogemus jääb Arturil lapseikka, millest ta ei mäleta suurt peale meeletu valu. „Praegu on mul supertunne, kohe ei usugi, et nii võib olla,“ ütleb Artur naeratades. „Ja kui kiiresti see kõik toimus! Mul on tohutult vedanud, et mulle tehti sellised uuringud, avastati valude põhjus ja leiti minu jaoks aega,“ kiidab Artur. Nüüdsest ajab mees läbi ilma sapipõieta – keha on aga tark ega salli tühja kohta: maks toodab endiselt sappi, mis voolab otse peensoolde.
Esmaspäeval plaanib Artur tööl olla. Nii nagu ka kõik teised tänased patsiendid, tõdeb kirurg Jaan Kirss. „Päevakirurgia on mugav ja toibumine kiire. Haiglas pikutades ei saa keegi otseselt terveks, täie tervise ja harjumuspäraste tegevuste juurde jõutakse ikkagi kodus,“ tõdeb dr Kirss.
Reedel operatsioonile, esmaspäeval tööle Ärkamispalatis on narkoosist toibunud sapipõie operatsiooni läbi teinud Artur. Ta tunnistab, et oli enne operatsiooni väga närvis ja ärevuses. „Ootasin midagi hullu –hakkavad lõikama, veri hakkab voolama, oeh ... kuid jäin magama ja oligi kõik,“ tunnistab mees kergendusega.
Koos dr Kirsiga päevakirurgias peamiselt kõhupiirkonna operatsioone tegev kirurg Mariliis Rauk tõdeb, et võrreldes 2012. aastaga, mil ta kirurgina päevakirurgias tööd alustas, on tempo läinud kiiremaks, haigeid on rohkem ning lõikused muutunud keerulisemaks. „Varem olid raskemad haiged, keda nüüd võetakse vastu ka päevakirurgiasse, teises statsionaarses keskuses,“ täpsustab ta. „Päev täidetakse siin operatsioonidega maksimaalselt ära. Enamik lõikusi on muutunud laparoskoopiliseks – see on juhtunud viimase kümne aastaga. Mõnesid operatsioone, näiteks veenilõikusi, aga üldse ei tehtagi,“ räägib dr Rauk.
Päevakirurgia – võit kõigile osapooltele „Ühiskond vananeb, haigusi tuleb juurde – seetõttu oleme pidanud vaatama, mida annab haiglast rohkem välja tuua ning kuidas lühendada patsientide haiglas viibimise aega,“ ütleb operatsioonikeskuse juhataja, anestesioloog Markko Pärtelpoeg, kellel äsja täitus kahekümnes tööaasta Regionaalhaiglas. „Sellele on kaasa aidanud kogu meditsiini areng: operatsiooni meetodid on läinud vähem traumat tekitavaks, anesteesia mõju on muutunud lühiajalisemaks ja inimesed toibuvad kiiremini: kui varem võis selleks kuluda kuni terve päev, siis nüüd möödub toime enamasti juba 20 minutiga,“ tõdeb dr Pärtelpoeg. Näiteks seljaoperatsioonid, mille järel viibis inimene varem kolm kuni neli päeva haiglas, tehakse nüüd päevakirurgias.
„Päevakirurgia on kiire ja riikliku meditsiinisüsteemi jaoks odavam. Tänu päevakirurgiale saame inimestele rohkem pakkuda ehk võtta vastu rohkem patsiente. Patsiendile on see turvalisem, kasulikum ja psühholoogiliselt parem – ta ei jää haiglasse teiste murede keskele, vaid võib minna koju, kus ei ole võõraid teekondi tualetini, saab süüa oma toitu ning teha jõukohaseid toimetusi. Pärast operatsiooni on ülioluline õige valuravi,
kuid ka see on tänapäeval võimalik inimesele koju kaasa anda, selle manustamiseks ei ole vaja meedikut. Teada on ka, et haavad paranevad kodus kiiremini. Nende hoolduse teeme siin patsiendile selgeks.“
Tulevikku vaadates näeb operatsioonikeskuse juhataja, et abiliste osakaal võiks jääda osakonnas pigem väiksemaks, seevastu peab suurenema nõustamise osa ja patsientide teadlikkuse tõstmine, et patsiendid saaksid iseenda eest hoolitsemisega pärast operatsiooni kodus hakkama. „Osakonnas töötav abistav personal ei kao küll päris ära, nagu näiteks tänapäeva lennujaamades või kauplustes näeme, kuid tähtis on korraldada süsteem selliselt, et patsiendi teekond oleks hästi turvatud ja ohutus tagatud,“ sõnab dr Pärtelpoeg.
Ühest unistab dr Pärtelpoeg küll – sellest, et tulevikus näeks päevakirurgia osakonna ärkamispalat välja nagu lennujaama lounge, kus narkoosist toibudes saab patsient rahulikult ringi liikuda, endale ise millal tahes võileiva valmistada ning soovi korral arvutiga tööd teha. „Tõsi, tähtsad elumuutvad otsused ja näiteks tööalaste lepingute sõlmimine tasub endiselt küll pigem hilisemaks jätta,“ sõnab ta sooja muigega.
Oleme astunud ühte sammu ühise eesmärgi nimel
Janika Rukis, päevakirurgia osakonna üks loojatest, 15 aastat päevakirurgia õendusjuht
Põhja-Eesti Regionaalhaiglas alustas 6. septembril 2010 tööd esimene päevakirurgia osakond Eestis – aeg oli selleks küps. Eesmärk oli viia patsiendi haiglas viibimise aeg miinimumini ja tagada tema kiire operatsioonijärgne taastumine. Tehnoloogiliselt olid operatsioonid muutunud keerulisemaks, kuid patsiendile vähem traumeerivaks. Selgeks oli saanud, et kodune keskkond aitab paremini kaasa patsiendi taastumisele ja paranemisele.

Seisin 2010. aasta alguses toonase kirurgiakliiniku juhataja dr Leonhard Kuke kabinetis ning suutsin teda veenda, et olen õige inimene selle osakonna loomisel kaasa aitama. Osakonna valmimine sai teoks kirurgia- ja anesteesiakliiniku juhtide tõhusa koostööna. Dr Andrus Remmelgas juhtis siis anesteesiakliinikut. Ilma operatsioonikeskuse juhi dr Sergei Kagalota ning operatsioonikeskuse õendusjuhti Kai Sletita poleks päevakirurgia osakond olnud see, milleks ta kujunes.
Päevakirurgia osakonda koondusid operatsioonideks kirurgiakliiniku 11 eriala kirurgid, keda oli umbes paarisaja ringis, lisaks anestesioloogid, anestesistid, operatsiooniõed, tehnikud, osakonna õed, hooldajad – kõik pidid astuma ühte sammu ühise eesmärgi nimel, milleks oli patsiendi kvaliteetne kirurgiline ravi ning kiire ja turvaline taastumine. Kokku tuli koondada erinevate isiksuste soovid ja vajadused.
Esimesetel kuudel paiknes osakond Mustamäe korpuse 0-korrusel vastvalminud kiiritusravi ruumides, seejärel kolisime Hiiu onkoloogiahaiglasse. See periood tõi välja puudujäägid päevakirurgiapatsientide valikus, osapoolte arusaamades, patsiendile informatsiooni kättesaadavuses. Töötasime välja patsiendi teekonna skeemid, haiguste ja operatsioonide infolehed ja -voldikud.
Patsientide positiivne tagasiside 2016. aasta aprillis jätkas osakond tööd vastvalminud kaasaegse sisustuse ning tipptehnoloogiaga varustatud viie operatsioonitoaga ruumides Mustamäel C-korpuses. Nüüdseks on kujunenud päevakirurgiakeskus suuremaks, tugevamaks, patsiendisõbralikumaks ning seda tänu suurepärasele meeskonnatööle ja eri erialade spetsialistide koostööle.
Mulle on olnud hästi südamelähedane päevakirurgia õe-nõustaja ametikoha loomine, millega kaasnes osakonna sujuvam töö, paranes patsiendi informeeritus ning suurenes tema kindlustunne, et operatsioonijärgselt kodusele ravile suundudes on olemas õde, kes vajaduse korral tema küsimustele vastab ja aitab probleemidele lahenduse leida. Suurt rõõmu on valmistanud patsientide positiivne tagasiside. Kiidetakse meeldivat ja hoolivat personali ning asjalikke arste. Mõnedki on maininud, et esimest korda tunnevad nad ennast haiglas nii koduselt ja meeldivalt, et tahaksid tagasi tulla. Patsiendid on aastatega muutunud teadlikumaks, aga samas ka nõudlikumaks.

Tekst: Evelin Kivilo-Paas
Fotod: erakogu
Möödunud suvel tuli Regionaalhaigla erakorralise meditsiini ja kiirabikeskusel lahendada mitu masskannatanute sündmuste juhtumit. Kuidas meeskond sellega hakkama sai?
JUHTUM 1: LUX EXPRESSI
BUSSIÕNNETUS
28. juulil kell 13.15 saab Põhja prefektuur teate, et Tallinna–Pärnu–Ikla maanteel Saue lähedal on juhtunud liiklusõnnetus. Tallinnast Pärnusse teel olnud reisijaid täis Lux Expressi buss on sõitnud otsa teepervel peatunud veokile. Liinibuss on reisijaid täis – pardal on 52 inimest.
Põhja-Eesti Regionaalhaigla erakorralise meditsiini keskusse (EMK) jõuavad esmased vihjed bussiõnnetusest kiirabi raadiojaama kaudu. Sündmuskohale sõidavad Tallinna Kiirabi brigaadid ja välijuht ning Regionaalhaigla kiirabikeskusest kolm brigaadi.
Kuna infot olukorra kohta napib ja kiirabi raadiojaama eetris käib aktiivne arutelu, võtab päeva vastutav
valvearst, erakorralise meditsiini arst Aleksei Dolgov ühendust kiirabi välijuhiga.
Kell 13.35 saab Regionaalhaigla kinnituse, et tegu on masskannatanute olukorraga.
Triaaži kõrgendatud valmisolek Sündmuskoha esimese METHANE-raporti kohaselt on vigastatuid 30, neist 29 kergema vigastusega (rohelise triaažikategooria) patsiendid ning üks keskmise raskusega (kollane).
EMK on kõrgendatud valmisolekus ja asub tegema ettevalmistusi. Esmatähtis on tühjendada EMK ruumid, et võtta vastu suurem hulk kannatanuid. Kiirelt moodustatakse EMK meeskonnad kõigisse triaažikate -
gooria tsoonidesse ja määratakse juhtivad positsioonid. Sündmuskohalt jõuab haiglasse 23 patsienti, neist 21 kiirabiga ja kaks tuleb ise. Haigla on täielikult pühendunud masskannatanute sündmuse lahendamisele.
Samal ajal saabuvad EMKsse ka sündmusega mitteseotud kiirabibrigaadid. Hoolimata suuremast inimhulgast ei teki ummikuid ega tõrkeid, patsientide vastuvõtt kulgeb sujuvalt.
Haigla personali professionaalne ja hooliv lähenemine tõi tunnustava tagasiside juba suurõnnetuse õhtul.
„Soovin avaldada kiitust ja tänu. Jõudsin oma suurtes valudes välismaalasest sõbraga EMO-sse umbes tund aega enne seda, kui sinna hakkasid saabuma suure bussiõnnetuse kannatanud. Vaatamata äkitselt alanud kriisiolukorrale leidsid meditsiinitöötajad aega osutada tähelepanu ka mu sõbrale, anda juurde valuvaigistit, võtta analüüse ning leida erakliinikut, mis ta kiiremini vastu võtaks, kui EMO-s toimuv olukord võimaldanuks. Personali suhtumine oli hooliv, toetav ja abivalmis. Südamlik tänu neile ja hoolivatele aitajatele registratuuris.“
Bussiõnnetuses kannatanute hulgas on ka teise riigi kodanikud ja lapsed. Sellises olukorras tuleb kiirelt koordineerida tegevust ka suursaatkonnaga, kes pakuks patsientidele 24/7 telefoninumbri ja vajalikku tuge. Kiiresti leitakse tõlkijad, appi võetakse ka mitteametlikud abivahendid, nagu telefoni tõlkerakendused, et kindlaks teha, millised on patsiendi kaebused ja selgitada, millist ravi ta täpselt vajab. Keelebarjäär on eriti vigastada saanud laste korral tõsine väljakutse.
Ajavahemikus 14.17–15.41 jõuab Regionaalhaigla erakorralise meditsiini keskusesse kokku 28 kiirabibrigaadi toodud patsiendid, peale selle jätkub isepöördujate vool. Olukorra pingelisusest hoolimata on töörütm sihipärane, rahulik ja süsteemne. „Võrdluseks – tavapärase tööpäeva tipptundidel võib kahe-kolme tunni jooksul saabuda EMK-sse kiirabibrigaadidega 20–25 patsienti – see juba iseenesest põhjustab EMK ülekoormuse ja kõrge raamikohtade hõive,“ nendib Regionaalhaigla erakorralise meditsiini keskuse juht Marit Märk. „Sellistes olukordades kaasame Secapp-teavituse kaudu haigla valvearstid ja konsultandid, et kiirendada hospitaliseerimist ja raviotsuseid.“
EMK meeskondade väsimuse ja ülekoormuse leevendamiseks kutsutakse öine vahetus varem tööle.
Hoolimata pingeolukorrast säilib inimlikkus
Triaaž toimib ladusalt ja täpselt. Bussiõnnetuse patsientidega tegeleb üheaegselt kaks triaažiõde, kes hindavad kiirelt iga patsiendi seisundit ja suunavad nad vastavasse tsooni edasiseks käsitluseks.
Esmase triaaži tulemusel vajab üks 23 patsiendist kohest abi (punane triaažikategooria), kaheksa patsienti vajavad kiiret abi (kollane kategooria) ja 14 esineb kergemaid vigastusi (roheline kategooria). Kannatanute hulgas on kuus last, keda hoitakse nii palju kui võimalik vanemate juures ja pideva järelevalve all, et vähendada nende hirmu ja segadust. „See hetk jäi mulle eredalt meelde: hoolimata kogu sagimisest ja meditsiinilisest rutiinist oli tunda siirast inimlikku soojust, millega väikseid patsiente koheldi. See andis kindlustunde, et meeskond toimis ühtse tervikuna ka
kõige pingelisemas olukorras,“ tõdeb Aleksei Dolgov hiljem sündmust meenutades.
Kannatanute peamised vigastused on marrastused, verevalumid, pindmised haavad, mõnel ka luumurrud. Vigastunud suunatakse ambulatoorsele ravile või järelkontrolli – murdude lahastamisele, haavade puhastamisele ja korrastamisele, sidumisele ning valuravile. Haiglaravi õnneks keegi ei vaja.
Lühikese aja jooksul saabuvad kolm psühholoogi, et pakkuda tuge traumaatilise kogemuse saanud patsientidele. Kui selgub, et osa kannatanutest on Soome kodanikud, sh lapsed, tuleb kohale ka soome keelt kõnelev psühholoog. „Sattuda avariisse on juba iseenesest ebameeldiv, kuid saada vigastatud võõral maal ja sattuda teise riigi tervishoiuasutusse – see on kahekordne stress,“ tõdeb Regionaalhaigla kriisi- ja riskivaldkonnajuht Mari Kolga. „Sellises olukorras on psühholoogiline tugi emakeeles hindamatu.“
„Selles juhtumis polnud ootamatud olukorrad niivõrd meditsiinilised, kuivõrd seotud logistika ja töökorraldusega: kuidas võtta lühikese aja jooksul vastu nii suur hulk patsiente, tagada neile kiire triaaž ja esmased protseduurid ning samal ajal hoida EMK avatuna ka teistele erakorralistele juhtumitele,“ nendib Dolgov.
Toetav töökultuur kinnitab valmisolekut „Tagantjärele, kui kiirabi välijuht näitas pilte sündmuskohalt, oli selge, kui tõsine see õnnetus tegelikult oli,“ räägib Dolgov. „Bussi eesmise osa parem külg oli tugevalt deformeerunud, mis jättis mulje, et tagajärjed oleksid võinud olla palju raskemad. Teatud mõttes oli ime, et reisijad pääsesid peamiselt vaid kergemate vigastustega.“
Dolgov tõdeb, et võrreldes varasemate masskannatanute sündmustega, millega tema on kokku puutunud, oli laste osalus ja keelebarjäär kaks aspekti, mis muutsid olukorra nii EMK töökorralduse kui ka logistika poolelt keerukamaks. „Samas oli julgustav näha, et meeskond suutis paindlikult kohaneda ja leida toimivad lahendused. See näitas, et kriisiolukorras loeb lisaks protseduuridele väga palju ka inimlik leidlikkus ja empaatia,“ ütleb Dolgov.
„Mulle jäi sellest olukorrast väga positiivne tunne just meeskonnatöö suhtes. Oli selgelt näha meie EMK töötajate professionaalsust ja pühendumust, igaüks teadis oma rolli ja täitis seda kindlalt. Teiste osakondade kolleegid tulid kiiresti appi ja olid toetavad. Oli tunda tõeliselt ühtset, toetavat töökultuuri, mis andis kindlustunde, et oleme valmis ka keerulisemateks olukordadeks.“
Regionaalhaigla erakorralise meditsiini keskuse juht Marit Märk ja kriisikoordinaator Mari Kolga kommenteerivad bussiõnnetusega seotud tegevust ja kriisi lahendamist EMK-s.
Millised olid kõige kriitilisemad sammud, et tagada kiire abi bussiõnnetuses kannatada saanutele?
Marit Märk: Kõige kriitilisemad sammud olid kohene kriitilise olukorra väljakuulutamine erakorralise meditsiini osakonnas, masskannatanute situatsiooni Secapp-teavituste edastamine kriitilise intsidendi grupile ja teate „laps“ edastamine punase trauma meeskonnale, kuna oli teada, et saabumas on ka lapskannatanuid.
Järgnevalt alustati ettevalmistustega EMK tühjendamiseks, teavitati haigla valvekonsultante Secapp-rakenduse kaudu, paluti alustada viivitamatult erialaprofiilsete haigete statsionaarsele või ambulatoorsele ravile suunamisega EMK raamikohtade vabastamiseks. Määrati EMK patsiendivoo koordinaator, et saada ülevaade olemasolevatest haigetest EMKs, keda saab kohe osakonda suunata või koju lubada, keda saab üle viia jälgimispalatisse, kuni olukord on lahenenud. Tänu kiirele tegutsemisele ja koostööle suutsime tagada sündmuses kannatada saanutele abi ja ka teiste haigete ohutuse.
Milline oli haigla kriisiplaan ja kuidas see käivitati?


Mari Kolga: Bussiõnnetuse kannatanute hulgas oli õnneks vähe raskesti ja kriitiliselt vigastatud inimesi. Sellest tulenevalt võtsid haigla kriitilise intsidendi grupp ja EMK juhataja vastu otsuse, et masskannatanutega sündmuse plaani ei aktiveerita täielikult. Muudatusi oli vaja teha EMK töös, kuid mitte haigla osakondades. Samuti polnud vajadust kokku kutsuda operatiivstaapi ja sündmusele reageerisime vastavalt intsidentide haldamise korrale.
Milliseid vajalikke järeldusi saite sellest juhtumist edaspidiseks kriisijuhtimiseks?
Mari Kolga: Peamised õppetunnid olid tegelikult juba
ette teada: täiendamist vajavad kiiret haiglasisest kommunikatsiooni toetavad lahendused, näiteks koostatud sõnumid ja varem määratud sõnumisaajate grupid meie kriisiteavitustarkvaras Secapp ning patsiendikaartide kasutamine (kaardid tuleks võtta kasutusele juba sündmuskohal, et kõik tema seisundi ja ravitegevuse kohta käivad andmed liiguksid temaga kaasa).
Kokkuvõttes aga saime selle olukorra lahendamisega hästi hakkama, mis näitab, et meie töötajate teadlikkus suurõnnetusele reageerimisest on heal tasemel. Suurõnnetusele reageerimisel tõuseb töö tempo meeletult. Lisaks toetavale ja koostöisele kliinilisele personalile olid ka haigla tugiteenistused olukorra lahendamisel kohe olemas. Suureks toeks oli klienditeeninduse teenistus, kelle esindaja võttis enda peale suhtluse ambulatoorses tsoonis viibivate rohelise ja sinise triaažikategooria patsientidega, suunates neid kas tervisekeskustesse või mujale kuni MKS-olukorra lahendamiseni. Nii töötajate kui ka patsientide heaolu nimel tegutses ka haigla toitlustusteenistus. Kui kliiniku õendusjuht helistas toitlustusjuhile palvega tuua vett ja suupisteid, olid vähem kui poole tunni pärast kohal veepudelid, kohupiimasaiakesed ja puuviljad. See oli väga hooliv samm nii patsientide, kellel oli stressist ja hirmust janu, kui ka personali suhtes, kes ei saanud sel hetkel lõunale minna.
Kuivõrd juhtum mõjutas haigla tavapärast töökorraldust?
Marit Märk: Juhtum mõjutas haigla tavapärast töökorraldust eeskätt EMK-s. Ajutiselt katkestasime rohelise ja sinise triaažikategooriaga patsientide
teenindamise EMK isepöördujate tsoonis, et suunata tööjõuressurss kiirabitsooni. Andsime isepöördujatele teada, et ooteajad võivad pikeneda ja soovitasime pöörduda perearstile. Terviseametiga kooskõlastades said tavakiirabibrigaadid suunatud ümber Ida- ja Lääne-Tallinna keskhaiglasse, v.a Regionaalhaigla käsitlust vajava profiiliga patsiendid. Ümbersuunamist hakkas koordineerima välijuht.
Milliseid kitsaskohti selle masskannatanute sündmuse käigus kogesite?
Marit Märk: Olukorra käigus ilmnes mõningaid kitsaskohti. Kiirabi ei kasutanud „MASCAL“-patsiendikaarte ning info liikus valdavalt suuliselt, mistõttu puudus alguses täielik ülevaade patsientide seisundist. Samuti oli Secappi MKS-teavituste mallide seas puudujääke, mille täiendamine on juba uues plaanis ette nähtud. Samas toimisid teatud kriitilised protsessid väga hästi. EMK tühjendamise faasis võtsid osakonnad kiiresti patsiente vastu, tuldi patsientidele ise järele, nagu MKS-situatsioonis ette nähtud. Raskemate haigete „fast-track“ toimis efektiivselt –patsiendid said kiiresti FAST-uuringu ning esmase hinnangu kirurgidelt ja ortopeedidelt. Punases alas oli tugev kirurgiline valmisolek, radioloogid reageerisid operatiivselt. Kogu olukorra vältel ei esinenud EMK-s kaost ega paanikat – personal tegutses professionaalselt ning andis endast parima.
Milliseid muudatusi või täiustusi olete pärast seda juhtumit taoliste olukordade lahendamiseks juba ellu viinud või plaanite teha?
Mari Kolga: Masskannatanutega sündmuse plaani uuendamine oli meil töös juba enne seda õnne -
tust. Selle sündmuse tagantjärele tarkus on see, et lisaks meditsiinilisele personalile reageerib sellisele sündmusele alati ka meie tugitegevuste pool, seekord ennekõike klienditeeninduse teenistus, toitlustusteenistus ja kriisipsühholoogid, mistõttu neid tuleks suurõnnetusest teavitada igal juhul võimalikult vara.
Kuidas hindate Regionaalhaigla valmisolekut tulevaste sarnaste masskannatanutega juhtumite lahendamiseks?
Mari Kolga: Suurõnnetuseks ei saa kunagi päris valmis olla. See teebki kriisist kriisi, et lahendamine eeldab tavapärasest erinevat lähenemist ja lõplik tegevusplaan valmib sündmuse lahendamise käigus. Küll aga on personali teadlikkus kokku lepitud lahendamise põhimõtetest aina parem, peame koolituste ning õppustega kindlasti jätkama, et neid teadmisi värskena hoida ja uutele töötajatele edasi anda.
Millise soovituse annaksite teistele haiglatele ja päästeasutustele sarnasteks olukordadeks valmistumisel?
Marit Märk: EMK vaates aitab meeskonna koostöö harjutamine, olgu koostöö või lauaõppuse vormis, kujundada vajaliku rutiini ja kindlustada, et igaüks teab oma rolli, sõltumata sündmusest. Regulaarne treening MKS-plaani alusel tagab meeskonnale kindluse oma ülesannete täitmisel ning võimaldab kriitilise intsidendi korral kiiresti reageerida.
Mari Kolga: Sama kehtib kogu haigla vaates: mida enam koostööd õppustel harjutada, lahenduskäike läbi arutada ja personali koolitada, seda paremini suurõnnetuse ajal koostöö toimib.

19. juulil kell 21.25 saab häirekeskus teate, et Rummus Aia tänava kortermaja trepikojas on tunda tugevat kemikaali lõhna, mis takistab hingamist. Sündmusele reageerivad Paldiski, Keila, Kesklinna ja Lilleküla päästjad koos Hüüru vabatahtlikega. Kohapeal näitavad mõõtmised, et keemiline reostus on levinud maja kõikidesse trepikodadesse. Alustatakse trepikodade tuulutamist ja kogu maja elanike evakuatsiooniga. Kohale kutsutakse päästeameti erikeemiagrupp.
Kaks suurintsidenti ühel ajal Kiirabikeskuse ülemarst-keskuse juhataja asetäitja Juri Oganjan on just saanud reanimobiili valves olles teada liiklusõnnetusest Tallinna ringteel. Sealt on oodata mitut patsienti Regionaalhaigla reanimatsioonisaali. Samal ajal jõuab temani eetri kaudu info, et Rummus on käivitatud suurõnnetuse ehk MIMMS-valmidus.
Oganjan võtab ühendust Rummu sündmuse kiirabibrigaadiga ja palub ennast jooksvalt sündmustega kursis hoida, kuna ühel ajal on toimunud kaks suurt intsidenti. Saabub kutse raskes seisundis patsiendi transpordiks Pärnu Haiglast. Oganjan alustab selle korraldamist ning hoiab samal ajal kontakti Rummu sündmuse meedikuga, kes organiseerib sündmuskohal evakueeritud inimeste meditsiinilist kontrolli. Oganjan annab korralduse teavitada Regionaalhaigla EMK vastutavat arsti, kelleks tol päeval oli erakorralise meditsiini vanemarst Merike Rahkema
Kui Oganjan Tallinna tagasi jõuab, selgub, et Regionaalhaigla lüüs on saastunud ning üks kiirabibrigaad on isoleeritud võimaliku ohtliku ainega kokkupuute tõttu.
Kell 23.14 jõuab info Rummu kortermaja kemikaaliõnnetusest Regionaalhaigla triaaži. Keemiagrupp on saanud kaks positiivset tulemust, et tegu võib olla närvigaasiga.
See kahtlus viib erakorralise meditsiini vanemarsti Merike Rahkema esmased mõtted tapvale kolmikule – bradükardia, bronhospasm ja bronhorröa ning EMK alustab ettevalmistusi patsientide vastuvõtuks ning dekontaminatsiooniks.
Kahel patsiendil esineb sündmuskohal hingamisteede ärritust ja nad sõidutatakse haiglasse. Oganjan sõidab sündmuskohale, et toetada kolleege moraalselt ning viia neile toitu.
Valmisolek peab igal juhul olema
Kui Oganjan Tallinna tagasi jõuab, selgub, et Regionaalhaigla lüüs on saastunud ning üks kiirabibrigaad on isoleeritud võimaliku ohtliku ainega kokkupuute tõttu. Koos Rahkemaga alustavad nad kiirabibrigaadide sissepääsulogistika reorganiseerimist. Oganjan võtab ühendust Regionaalhaigla kriisi- ja riskivaldkonnajuhi ning kiirabikeskuse õendusjuhtidega, et koordineerida valmisolekut ressursside suurendamiseks.
Haiglasse saabumise ajaks pole patsientidel enam algseid kaebusi ja nende üldseisund on stabiilne. Ka kolmel kiirabibrigaadi liikmel ei esine sümptomeid.
Patsientidelt võetakse rutiinsed analüüsid, et hinnata elektrolüütide, maksa- ja neerufunktsiooni, kardiaalseid fermente, tehakse kliinilise vere analüüs ning vere gaasianalüüs ehk Astrup. Spetsiifilisemaid toksikoloogia analüüse ei tehta, sest kliiniline leid ei anna alust kahtlustada kindlat mürgistust.
Kommunikatsioon kui parenduskoht
Hommikul, kui intsident on lõppenud, esitab Oganjan juhtkonnale juhtunust raporti. „Arvestades, et selline sündmus oli meie jaoks esmakordne, reageerisime hästi, rakendades kõiki oma olemasolevaid teadmisi ja oskusi. Nõrgimaks lüliks pean siiski kommunikatsiooni – seda on näidanud ka varasemad õppused,“ tunnistab kiirabikeskuse ülemarst. Erakorralise meditsiini arst Aleksei Dolgov tõdeb, et Rummu juhtum on haigla praktikas ainulaadne, millele võrdlusmomente pole. Küll aga meenub talle eelmise aasta jäätmejaama põleng Suur-Sõjamäel, kus suits haaras suure osa linna elurajoonist. Tollal ei kuulutatud välja eriolukorda ning EMK-sse pöördusid vaid üksikud patsiendid, kellel olid ülemiste hingamisteede ärritused. „Õnneks jäi haigestunute arv väikeseks, kuid valmisolek keemilise reostuse tõttu abivajajaid vastu võtta oli toona olemas,“ nendib ta. „Seoses sellega, et jäätmejaamas põles sisuliselt terve Mendelejevi tabel, oli alguses keeruline prognoosida, millised terviseprobleemid meid ees võiksid oodata. Selliseid juhtumeid, kui on vaja teha patsientide dekontaminatsiooni (ohtlike ainete eemaldamine – toim .) juhtub harva ja reeglina ei ole tegu suure patsientide hulgaga.“
Rummu kemikaalijuhtumi valguses kommenteerivad Regionaalhaigla valmisolekut taolistele sündmustele reageerida erakorralise meditsiini keskuse juht Marit Märk ja kriisikoordinaator Mari Kolga.
Millised olid suurimad väljakutsed Rummu kemikaalijuhtumi lahendamisel võrreldes tavapäraste erakorraliste olukordadega?
Marit Märk: Kõige suurem väljakutse on alati tagada personali ohutus. Näiteks puudus meil vajalik kaitsevarustus, keemiakaitseülikonnad. Õnneks on olemas isolaatorid, kus on võimekus haigete dekontamineerimiseks. Olukorra teeb keeruliseks ka teadmatus. Ennustamatu kannatanute hulk.
Millised on peamised järeldused ja õppimiskohad, mida saite tulevikus sarnaste juhtumite jaoks?
Marit Märk: Õppetunde oli mitu, kuid neid ei saa üksinda haigla vaatest lahendada. Sündmuskohal ei tehtud dekontaminatsiooni, mis on standardiseeritud käsitlus, sõltumata kemikaalist. Seetõttu on vaja tugevdada koostööd Päästeametiga ja korraldada ka täiendavalt ühiseid masskannatanute saasteärastuskonteineri harjutusi.
Pärast Rummu keemiasündmust on intsidendis osalenud kiirabi ja EMK töötajad käinud koolitusel. EMK-s peame suurendama keemiakaitseülikondade hulka – olemasolevale kahele on vaja lisaks kaht komplekti. Taotlus on esitatud Terviseametile ja veel sel aastal on lubatud uued komplektid. Samuti on selgunud, et igapäevases töös puuduvad selged tegevusalgoritmid keemiasündmuse korral toimimiseks. Koostöös Terviseametiga on plaanis võtta kasutusele rahvusvaheliselt tunnustatud CBRN (Chemical, Biological, Radiological, and Nuclear) juhiste tõlkeformaat.
Kuidas hindate haigla valmisolekut sarnaste keemiliste reostuste ja massiliste evakuatsioonide korral?
Mari Kolga: Rummu keemiasündmuse valguses võib ilmselt tõdeda, et mitte ainult haiglal, vaid kõigil sündmusele reageerivatel asutustel on omajagu arenguruumi ja õpivajadusi. Vaja on koolitusi, õppuseid ja ühiseid tegevuskavasid ning juhendeid, et parandada oskusi, täiendada teadmisi ning lihvida omavahelist koostööd.

Septembris toimus Rapla kultuurikeskuses esimest korda patsiendipäev, kus käisid tervisenõu andmas ka Regionaalhaigla südamekeskuse arstid ja õed, füsioterapeudid ning patsiendinõukoja liikmed.
Tekst ja fotod: Stina Eilsen
Raplamaa esimese patsiendipäeva avas Raplamaa Haigla juht dr Piret Sell, kes tõi oma kõnes välja huvitavaid fakte haigla ajaloost. Pärast avasõnu jätkus programm loengutega kultuurikeskuse suures saalis.
Regionaalhaigla poolt esines südametervise loenguga prof Margus Viigimaa, kes andis ülevaate südamesõbralikust toitumisest ja liikumisest, vajalikest terviseuuringutest ning uuematest rahvusvahelistest soovitustest südametervise hoidmisel.
Niipea kui kell sai 11, tekkis Rapla kultuurikeskuse teisele korrusele kammersaali järjekord huvilistest, kes soovisid mõõta vererõhku, kolesterooli ja veresuhkrut
ning kardioloogide nõu kuulda. Ennetusjuht Kai Kuuspalu ja koolitusvaldkonna juht Kristi Remmik, kellele Rapla ka kodulinn, jagasid järjekorranumbreid ja suunasid inimesi õige spetsialisti juurde. Laudade taha olid ennast sisse seadnud Regionaalhaigla arstide ja õdede kõrval ka Rapla Haigla õed.
„Seda toimetamist oli kõrvaltvaataja pilguga väga vahva kogeda – Rapla Haigla õed siniste ja Regionaalhaigla õed punaste pusadega mõõtmas tervisenäitajaid ja patsientidega vestlemas, teises nurgas individuaalsed vestlused arstidega. Väga palju suhtlemist, aktiivset inimese ära kuulamist, naeratusi, sõbralikkust,“ ütleb Kai Kuuspalu rahulolevalt. Ennetustöö on tema südameasi.
Kardioloog Martin Sergi nõustamislauast tõuseb püsti rõõmsameelne Ave, kes elab Rapla lähedal, võtab aktiivselt osa erinevatest tervisepäevadest ja seda


mitte ainult enda pärast. „Kuna minu töö massöörina on tihedalt seotud tervise ja inimestega, siis olen terve elu käinud tervisega seotud üritustel. Mulle on oluline, et oskaksin enda kliente mure korral õigesse kohta suunata. Tänasel infopäeval oli mulle oluline professor Viigimaa kõnest üks infokild, millest ma senini teadlik ei olnud: kord elu jooksul tasub kõigil täiskasvanutel mõõta lipoproteiin a taset, sest see on geneetiliselt määratud ja seda ei mõjuta vanus ega elustiil, aga selle lihtsa vereanalüüsiga saab tuvastada kõrgenenud südame-veresoonkonna haigustega inimesed,“ räägib aktiivne naine. Enda tervisenäitajatega võib ta üldjoontes rahul olla. „Öeldakse küll, et kui tulla piisavalt lähedale, küll neid vigu leiab, aga ei, midagi tõsist mul ei leitud. Sain dr Martin Sergilt ka vajalikke nõuandeid.“
Abielupaar Marika ja Sulev on tulnud nõustamisele koos. Ühiselt on ka üle saadud erinevatest eluraskustest, näiteks Sulevil on olnud tõsisemaid terviserikkeid. Mõlemad paistavad rahulolevad. „Minule meeldib ette võtta pikki jalutuskäike tervise heaks, aga õhtusest jäätisesöömisest ma loobuda ei suuda. Samas armastan väga puu- ja juurvilju,“ räägib Marika. Sulev täiendab kõrvalt: „Mina teen kodus trenažööril regulaarselt harjutusi.“
Kokku külastas südametuba 76 inimest. Taastusravi spetsialistid panid inimesed liikuma ja käte jõudu testima
Valgre toas olid ennast sisse seadnud taastus- ja palliatiivravi kliiniku juht dr Annelii Jürgenson ja füsioterapeut Taavi Metsma, kes andsid liikumissoovitusi ja näitasid lihtsamaid harjutusi, samuti sai spetsiaalse dünamomeetri abil mõõta käte jõudu ning võrrelda seda vastava eagrupi normväärtusega. Huvi liikumistoa vastu oli suur, hoolega prooviti järele harjutusi ning testiti käte

jõudu. „Pigista nüüd nii tugevalt, kui suudad,“ juhendas dr Jürgenson järjekordset huvilist, kes enda haardejõu proovile pani. „38 tuli, see on väga hea tulemus,“ saab ta kiita.
Suures saalis toimusid samal ajal vestlusringid, Insuldiseltsi esindajad rõhutasid, kui oluline on insuldi puhul kiire abi ning insuldijärgselt lähedaste toetus.
Esimene patsiendipäev läks edukalt
Raplamaa Haigla ravijuhil dr Kadi Lambotil on põhjust rahul olla, sest Raplamaa patsiendipäev õnnestus igati. „Osalejaid oli rohkelt ning huvi südame tervise vastu oli selgelt tuntav. Päeva esimeses pooles said sajad Raplamaa inimesed kasulikku teavet ennetuse ja isikliku panuse vajalikkuse kohta tervise hoidmisel ning muidugi praktilisi nõuandeid tervislikeks eluviisideks. Päeva teises pooles toimunud seminar pakkus maakonna tervishoiutöötajatele väärtuslikku teadmiste vahetust ja koostöövõimalusi patsientide raviprotsessis.“
Dr Lamboti sõnul aitab Regionaalhaigla ja tütarhaiglate koostöö maakonna teiste tervishoiutöötajatega parendada ravivõimalusi suurematest tõmbekeskustest väljas elavatele inimestele ning täita konkreetse sisuga võrgustumise algeesmärki. „Kordaläinud ürituse valguses on südamesoov muuta sellised teemapäevad koostöös Regionaalhaigla, tütarhaiglate ja kohalike omavalitsustega regulaarseteks sündmusteks. Kõik eeldused – tahe, oskused, ideed ja huvi – on selleks olemas. Suur tänu kõigile!“
Ka Regionaalhaigla ennetusjuht Kai Kuuspalu leiab, et tervisepäev läks korda. „Koostöös Raplamaa Haiglaga jõudsime toreda ja tiheda päevani täis patsientidega suhtlemist ja ettekandeid. Aktiivne osavõtt näitas, et huvi terviseteemade vastu on Raplamaal suur. Esimene patsiendipäev kinnitas, et sellistel ettevõtmistel on kogukonna jaoks suur väärtus.“
3. septembril toimus Regionaalhaigla töötajate esimene ühisjooks, mis tõi värskesse õhku ja liikumisrõõmu nautima kokku 29 haigla töötajat. Ühisjooks leidis aset täpselt kümme päeva enne Swedbanki Tallinna maratoni nädalavahetust ning pakkus osalejatele mõnusat seltskondlikku liikumist.
Jooks kulges Sütiste parkmetsa radadel umbes 5,2 kilomeetri pikkusel distantsil. Rahulik jooksutempo võimaldas kõigil – nii kogenumatel kui ka alustavatel jooksjatel – üheskoos mõnusalt liikuda ja nautida toetavat meeskonnavaimu. Erilise ühtsustunde lõi see, et enamik osalejad olid Regionaalhaigla punastes spordisärkides – nii paistsime rajal hästi silma ja moodustasime äratuntava tiimi.
Pärast jooksu pakuti väikest kosutust ning jagati kasulikke nõuandeid pikema distantsiga jooksuks valmistumisel: kuidas sättida treeninguid, mida süüa ja juua ning mida rajal eriti silmas pidada.


Dr Martin Serg annab soovitusi, kuidas valmistuda maratoniks, et terviseriske vältida.
Esimene maratonijärgne äkksurm juhtus 490. aastal eKr, kui Pheidippides, kes tõi joostes võidusõnumi Marathoni lahinguväljalt Ateenasse, kukkus seejärel kokku ja suri – selleks hetkeks oli ta paari päeva jooksul läbinud ligi 280 kilomeetrit.
On hästi teada, et regulaarne füüsiline koormus vähendab südamehaiguste tekkeriski. Samas on vale arvata, et spordiga tegelevad inimesed oleksid immuunsed südame isheemiatõve tekkele.

Üldiselt on maratonijooks turvaline spordiala, kus äkksurma risk on väga madal. Ka sportlastel esinevad samasugused südamehaiguste riskitegurid nagu tavainimestel: kõrge vererõhk, kõrgenenud kolesterooliväärtused, diabeet, perekondlik südamehaigus, mistõttu on ka neil soovituslikud regulaarsed tervisekontrollid.
Koormusel tekkiv rindkerevalu, ebatavaline õhupuudus ja südamekloppimine on kaebused, mille puhul peab kindlasti pöörduma arsti poole. Nagu ka üldrahvastikus, on üle 35-aastastel sportlastel peamiseks äkksurma põhjuseks südame isheemiatõbi.
Juhul kui jooksjal esinevad südamehaiguse riskitegurid, on treeningute eelduseks, et need riskitegurid on kontrolli all. Ka südame isheemiatõvega patsiendid võivad tegeleda vastupidavusaladega, kuid kindlasti peaks eelnevalt arstiga konsulteerima.
Treeningutega on nagu maja ehitamisega – vajalik on hea vundament, mille peale ehitada ülejäänu. Seega sõltub treeningute alustamise hetk pinnasest, st eelnevast füüsilisest vormist, treeningute mahust, aga ka eesmärkidest. Ka juba eelnevalt hea ettevalmistusega kestvussportlasel on enne maratoni soovituslik vähemalt kolmekuuline ettevalmistusaeg. Treeningmahte ei tohi liiga järsult suurendada – kuldreegel on <10% nädalas.
Maratoniks ettevalmistus peaks koosnema erinevatest treeningutest, sh intervalltreeningust ja pikkadest jooksudest. Ära ei tohiks unustada soojendusjooksu, venitusi ja jõutreeningut, et vältida traumasid ja ennetada ka järsku koormust südamele ja veresoonkonnale. On tehtud vigu, minnes maratoni jooksma teadmisega, et sportlik vorm on hea – samas ei ole tehtud eelnevalt spetsiifilist maratonitreeningut.


Kindlasti ei tohiks treeninguid ega võistlusi teha haigena. Ei ole ealist piiri, millal vastupidavusala treeninguga alustada, kuid üle 40-aastaselt alustavad inimesed peaksid kindlasti läbima laiendatud tervisekontrolli. Huvitaval moel on isegi leitud, et hilisem (alates 30. eluaastast) vastupidavusalade treeninguga alustamine avaldab südamele veidi soodsamat toimet võrreldes enne 30. eluaastat alustatud treeningutega.
Maratonipäeval peab olema puhanud, oluline on piisavalt juua, et vältida keha ülekuumenemist ja vedelikupuudust, samuti riietuda vastavalt ilmale. Hiljutise uuringu järgi esineb äkksurmasid enim maratoni viimasel kilomeetril, n-ö lõpuspurdil, mistõttu on eriti just siis vaja oma keha kuulata – kas teha viimane pingutus või võtta rahulikult. Pheidippidese näitel, kes jooksis tänapäeva mõistes järjest kaks ultramaratoni ja ühe täismaratoni distantsi, on kindlasti vajalik jälgida ka mõistlikke treeningu ja võistluste koormusmahte. Kuigi maratonidel ja teistel spordiüritustel esineb äkksurma juhte, esineb valdav osa südamehaigustest siiski istuva ja ebatervisliku eluviisiga inimestel.
Regionaalhaigla EMO arst-resident Kadri Ustav leiab rahvatantsust
jõu, rütmi ja rõõmu, tasakaalustamaks sageli ettearvamatut ja pingelist arstitööd erakorralise meditsiini osakonnas.
Tekst: Stina Eilsen Fotod: Sven Začek , erakogu

Rahvatants Kadri Ustavi elus sai alguse üsna juhuslikult. „See oli gümnaasiumi üheteistkümnendas klassis,“ meenutab ta. „Mu poiss-sõber tantsis, aga me elasime eri linnades. Käisin tal nädalavahetustel külas ja istusin tantsutrenni ajaks lihtsalt saalis. Ühel hetkel mõtlesin – miks ma istun, läheks parem ise tantsima. Nii ma trenni läksingi.“
Esimene tantsuperiood kestis poolteist aastat, kuni Kadri läks Tartusse ülikooli arstiteadust õppima ning tants jäi mõneks ajaks pausile. „Kui ma kuuenda kursuse
alguses Tallinna tagasi tulin, otsustasin, et tahan uuesti tantsida,“ räägib ta. „Ja nüüd olen juba neljandat hooaega Tallinna Ülikooli rahvatantsuansamblis Soveldaja.“
Rahvatants – nii vaimule kui ka füüsisele Rahvatants meeldib Kadrile eelkõige tänu mitmekesisusele. „See on korraga nii füüsiline kui ka vaimne väljakutse,“ ütleb ta. „Vahel on tunne, nagu teeks jõutrenni, vahel nagu sportmängu. Samas mõte töötab kogu aeg ja ümber on nii toredad inimesed. Ja kuna trennid on kindlatel kellaaegadel, siis ei saa jätta minemata – 20 inimest



ootavad su järel, lihtsalt pead kohale minema. Tants ei toimi ilma sinuta.“
Proovid toimuvad kaks korda nädalas, kokku umbes kolm tundi. Lisaks esinemised, laagrid ja tantsupeod – rahvatants on ajamahukas hobi. „Ei ole kerge, aga annab nii palju vastu,“ ütleb Kadri. „See viib täiesti teisele lainele ja toob tööpingest välja.“
Ja seda on ühel arstil väga vaja, sest töö erakorralises meditsiinis võib kohati olla vägagi ettearvamatu ja pingeline.
Tantsupeol osalemine oli tipphetk
Üks eredamaid hetki on tal seotud eelmise aasta lauluja tantsupeoga. „See kogemus oli erakordne – tantsida valikrühmas laulupeol 70 000 inimese ees on midagi, mida võib-olla kunagi enam ei koge,“ räägib ta. Tantsupeol juhtus ka ootamatu seik: „Meie rühmas oli kaks varupaari ja ma olin üks neist. Ühel Pärnumaa rühmal jäi aga tüdruk puudu ja mind paluti tema asemele tantsima. Nii ma tantsisin lõpuks peol hoopis võõras rühmas, võõraste inimestega ja võõrastes rahvariietes. Ja siis, kui see tüdruk oma jala korda sai ja tahtis viimasele etendusele minna, lubasin talle seda. Mu oma rühm kutsus mind siiski nende viimasele tantsule ja ma läksin – ilma et oleksin nendega üldse koos proovinud. See oli nagu hüpe tundmatusse, aga väga eriline kogemus.“
Tantsupeo ajal tundis Kadri tuge ka oma töökaaslastelt ja käis neid pidevalt vaatamas. „Kui mul oli vaba hetk, läksin alati EMO tiimi juurde tere ütlema. Nad olid mind nähes nii rõõmsad, nende telefonid olid pilte täis! Oli hea teadmine, et meie inimesed on seal, minu ümber, ja elavad kaasa.“ Ja tööd kolleegidel jagus, pidevalt tuli mõnele tantsupeolisele turgutust pakkuda ja esmaabi osutada.
Rahvatants viib mured minema
„Tants aitab end muredest tühjaks laadida. Samas peab seal koos tegutsema, täpselt nagu haiglas.
Pead olema kohal, tunnetama teisi, pidevalt koostööd tegema. See ongi hea harjutus eluks.“
Kadri ütleb, et ehkki rahvatants nõuab aega ja pühendumist, annab see vastu sõpruse ja tugeva kogukonnatunde. „Meie rühm on nagu suur pere. Meil on omad siseringi naljad, ühised peod, matkad ja pannkoogihommikud. Nendest inimestest on saanud minu tugi ja rõõm igapäevaelus.“
Kas Regionaalhaiglal võiks olla oma rahvatantsurühm?
Kadri mõtleb hetkeks ja naeratab. „Kindlasti võiks,“ ütleb ta. „Ainult et graafikutega oleks keeruline –meil on ju nii erinevad tööajad. Aga kui see kunagi teoks saaks, oleks see väga vahva.“
Ja miks peaks üldse rahvatantsuga tegelema?
„Võib-olla isegi mitte ainult rahvatantsuga,“ ütleb Kadri mõtlikult. „Iga meedik peaks leidma endale kindlasti hobi ja kui võimalik, siis sellise, kus on ka liikumist ja head seltskonda. Rahvatantsus saad mõlemat. Kui motivatsiooni pole, lähed kasvõi sõprade pärast ja tuju on pärast alati parem.“
Fotod: Stina Eilsen





Mina olen Kairi Marie ja töötan kiirabiarstina.
Lisaks tööle aitan inimesi doonorina.
Tule Sina ka doonoriks ja aitame koos!

verekeskus.ee/kontakt
#topeltkangelased #doonoridjasõbrad