Gesund.at
DER ARZTTERMIN ALS HÜRDENLAUF
Für Menschen mit Behinderung bestehen im Gesundheitssystem noch viele Barrieren


Hohe Nachfrage in Österreich
Praevenire Presseeinladung: Kostenlose Herpes-Zoster-Impfung gestartet
Bei einer Pressekonferenz am 5. November in Wien informierten Expert:innen über die Herpes-Zoster-Impfung, die seit Monatsbeginn für bestimmte Gruppen kostenlos erhältlich ist. Herpes Zoster entsteht, wenn VarizellaZoster-Viren – die bekanntlich auch Windpocken auslösen – reaktiviert werden. In Österreich gibt es jährlich über 30.000 Fälle. Rund ein Drittel der Bevölkerung erkrankt einmal im Leben, vor allem Personen über 50 Jahre, bei denen oft Komplikationen auftreten. Symptome sind Nervenschmerzen, Fie -
ber und juckende Hautblasen. Etwa sechs Prozent müssen stationär behandelt werden; zudem steigt das Risiko für Herzinfarkt und Schlaganfall. Die Nachfrage nach dem Impfstoff ist sehr hoch, Nachlieferungen sind im November geplant. Gesundheitsministerin Korinna Schumann betonte, die Impfung werde ab sofort kostenlos parallel zu Influenza- und PneumokokkenImpfungen angeboten.
Den Nachbericht in voller Länge finden Sie auf Gesund.at
Wechseljahre sichtbar machen

v. li. n. re: Birgit Gerstorfer, MBA, Prim. Univ.-Doz. Dr. Robert Müllegger, Korinna Schumann, Ingrid Korosec, Priv.-Doz. Mag.a Dr.in Maria Paulke-Korinek.

Menopausekongress 2025: Mehr als nur klassische klimakterische Themen
Rund 400 Teilnehmende zählte der diesjährige Menopause-AndropauseAnti-Aging-Kongress, zu dem die Österreichische Menopausegesellschaft vom 23. bis 25. Oktober ins Hotel Savoyen Vienna lud. Das lokale Organisationskomitee war mit Prof. Dr. Markus Metka, Prof. DDr. Johannes Huber und Dr. Wolfgang Clementi (Universitätsklinik für Frauenheilkunde, MedUni Wien) prominent besetzt. Die thematischen Schwerpunkte waren breit gestreut: Die Expert:innenvorträge deckten nicht nur klassische, klimakterische Themen ab,
sondern stellten die Wechseljahre im größeren Kontext von Altern, Prävention und gesellschaftlicher Relevanz dar. So widmete sich etwa eine hochkarätig besetzte Podiumsdiskussion am Freitagnachmittag dem wichtigen Thema: „Gemeinsam für Veränderung! Die aktuelle Sichtbarkeit der Wechseljahre als große Chance für Medizin und Arbeitswelt.“
Das Team der Hausärzt:in nahm am Freitagvormittag an der Wissenschaftlichen Sitzung „Gynäkologische Endokrinologie und Menopause“ teil. Unter anderem sprach Prof. Dr. Johannes
Ott (stv. Leiter der Klinischen Abteilung für Gynäkologische Endokrinologie und Reproduktionsmedizin, MedUni Wien) zum Thema „PCOS und Postmenopause: Gibt es einen langfristigen Einfluss?“ und stellte Studienergebnisse vor.
Den Vortrag von Prof. Ott als Nachbericht finden Sie auf Gesund.at
Alles rund um klinische Immunologie
Landsteiner Tagung gibt Einblicke in Forschung und Klinik
Am 04. November 2025 fand im Billrothhaus in Wien zum 15. Mal die Landsteiner Tagung statt, die sich aktuellen Fragestellungen der klinischen Immunologie widmete. Schwerpunkte lagen auf Allergien, Autoimmunität und neuen Ansätzen immuntherapeutischer Interventionen. Prim.a Priv.Doz.in Dr.in Judith Sautner präsentierte aktuelle Inzidenzraten zur rheumatoiden Arthritis in Österreich und diskutierte deren klinische Implikationen. Sophie Erlacher, BScMed,
stellte mit ihrem Team innovative Forschungsergebnisse zur Analyse von Zytokin-Autoantikörpern mittels Durchflusszytometrie bei entzündlich rheumatologischen Erkrankungen vor. OÄ Dr.in Judith Haschka beleuchtete den immunologischen Hintergrund von Knochenerkrankungen im Kontext entzündlicher Prozesse. Dr.in Tanja Kalic Kamath erläuterte die Bedeutung globaler Unterschiede bei Fischallergien, deren klinische Relevanz und wichtige Ansätze in der klinischen

Praxis. Univ.-Prof. Dr. Paul Sevelda thematisierte die Rolle der Immuntherapie beim Mammakarzinom.
Weiterführende
Video-Interviews zu den einzelnen Themen finden Sie auf Gesund.at

Editorial
Mehr als ein „Nice to have“
In Österreich hat das Thema „barrierefreie Gesundheitsversorgung“ zuletzt mehr Aufmerksamkeit in der Politik bekommen. So wurde im März 2025 im Nationalrat die Erstellung eines Berichts zur gesundheitlichen Situation und Versorgung von Menschen mit Behinderungen beschlossen – als Basis für weitere Maßnahmen.
Die Gesundheit Österreich GmbH (GÖG) ist mit dem Projekt „O ptimierung der Versorgung von Menschen mit Behinderungen“ beauftragt und eine Vereinbarung zur Erhebung von Daten (Projekt „ Behinderungs- und Teilhabestatisti k“) mit der Statistik Austria getroffen worden.

selfiguren in der Versorgung von Schmerzpatient:innen gewesen seien … und immer noch als solche fungierten. Auch aktuelle Herausforderungen und politische Forderungen kommen im Jubiläumsartikel nicht zu kurz.
Freundlichkeit ist eine Sprache, die Taube hören und Blinde sehen!
Mark Twain
Ein triftiger Grund für den Beschluss dieser Maßnahmen war freilich, dass Österreich von einer barrierefreien Gesundheitsversorgung – die nicht nur wünschenswert wäre, sondern auch ein Menschenrecht darstellt – noch weit entfernt ist. Es fehlen flächendeckend barrierefreie Arztpraxen. Es mangelt an Kommunikation in leichter Spra che. Die Untersuchungszeiten sind zu kurz für Patient:innen mit Behinderung. Und es gibt immer noch Vorurteile ihnen gegenüber. Hinzu kommt, dass Menschen mit Behinderung im Durchschnitt häufiger gesundheitliche Probleme haben – und somit einen höheren Bedarf an guter Versorgung.
Für die Ordinationen heißt das konkret: Barrierefreiheit und Inklusion sind kein „ Nice to have“, sondern ein elementarer Teil einer zeitgemäßen Versorgungsqualität. Nur wer es schafft, Umgebungs-, Organisations- und Kommunikationsbarrieren abzubauen, ermöglicht Menschen mit Behinderung, selbstbe stimmt und gleichberechtigt auf seine Praxisleistungen zuzu greifen. Ziel ist eine Gesundheitsversorgung, in der Vielfalt Normalität ist.
Schlüsselfiguren in der Versorgung
Ebenfalls mehr als ein „ Nice to have“ stellt eine moderne Schmerzversorgung der Bevölkerung dar. In unserer Jubi läumsserie anlässlich „ 35 Jahre Hausärzt:i n“ ist diesmal die Schmerzmedizin am Zug. In seiner Funktion als ÖSG-Präsi dent berichtet Prof. Dr. Richard Crevenna, Leiter der Unikli nik für Physikalische Medizin, Rehabilitation und Arbeitsme dizin der MedUni Wien, wie sich der Umgang mit Schmerzen in der Medizin in den vergangenen dreieinhalb Jahrzehnten ver ändert hat. Er betont, dass Hausärzt:innen immer schon Schlüs
Wir hoffen, Sie können sich beim Durchschmökern unserer druckfrischen Hausärzt:in viele Impulse für den Praxisalltag mitnehmen!

Ihre
Mag.a Karin Martin Redaktionsleiterin RegionalMedien Gesundheit,

Croma bietet ein umfassendes Skin Booster Portfolio für verschiedene Indikationen: –four sizes fits all
PolyPh il Zellregeneration & Reparatur
Feuchtigkeit, Glow
Strukturverbesserung
05 Wenn Fieber in die Gelenke fährt
Sanfte Hilfe bei schmerzenden Gliedern
06 Schmerzmedizin seit den 1990er-Jahren Von der Niederlage zur interdisziplinären Erfolgsgeschichte
09 Ein Volksleiden im Wandel Rückenschmerzen
16 „Schwieriger Weg zur Diagnose und Behandlung“
Postvirale Syndrome
18 „Mehr telemedizinische Angebote“ Frühe Maßnahmen bei Long Covid entscheidend
19 Was tun gegen die Impfmüdigkeit?
Mit neuen Schwerpunkten Impfquoten erhöhen
20 DFP-Praxiswissen: Kardiomyopathien
Ein Überblick für die hausärztliche Praxis
24 Unterschätztes kardiovaskuläres Risiko
Diskrepanzen zwischen Leitlinien und Praxis
26 Ein komplexes Krankheitsbild
Adipositas: Sensibler Umgang in der Betreuung
28 Management der peripheren arteriellen Verschlusskrankheit
Therapieschemata und -ziele
38 „Ein holistischer Ansatz ist gefragt“ Neue Entwicklungen bei Morbus Crohn und Colitis ulcerosa
41 Häufig, belastend –oft unterschätzt Übelkeit und Erbrechen in der Schwangerschaft
42 „Selten entwickelt man mit perfektem Gehör einen Tinnitus“ Ohrgeräusche und Hörverlust
44 Guten Schlaf priorisieren Für Hirngesundheit unerlässlich
02 Was gibt es Neues Nachberichte von aktuellen Hintergrundgesprächen
60 SPRECHStunde Abdominelle Beschwerden bei junger Frau
62 Termine Aktuelle Kongresse und mehr
63 ORDI-GEFLÜSTER Wie ein Online-Auftritt Abläufe vereinfacht
64 Nachhaltigkeit in der Ordination Praxis in wenigen Schritten klimafit machen
Thema des Monats
12 Der Arzttermin als Hürdenlauf
Barrieren und Lösungsansätze für Menschen mit Behinderung
DIALOG
Rare Diseases
31 Fehlgefaltet Kardiale Amyloidose: Diagnostik und Therapie
34 Einen Schritt voraus Familienscreening als Chance bei Morbus Fabry
36 Neue Hoffnung bei LGS, Dravet und TSC? Cannabidiol zur Behandlung von seltenen Epilepsien

Frühzeitige Erkennung von Kardiomyopathien ist zentral.

46 „Cannabinoide –Nebenwirkungen und Wechselwirkungen“ Worauf beim Einsatz zu achten ist
49 Die Top-InsomnieProdukte nach Menge und Wert Marktanalyse von Maria Koeppner-Bures, IQVIA Austria
51 „Vom viralen Infekt zum chronischen Husten“ Diagnose, Ursachen und Risikofaktoren
52 Leben mit der Hausstaubmilbe Allergenvermeidung oft herausfordernd
53 Phytopharmaka und ihr Potential Pflanzliche Wirkstoffe bei Erkältung, Stress und Schlafstörungen

Verhaltensweisen beeinflussen die Schlafqualität.

54 Impressum
Kardiale Amyloidose ist mittlerweile behandelbar.
Cannabinoide können Lebensqualität verbessern.

Wenn Fieber in die Gelenke fährt
Sanfte Hilfe bei schmerzenden Gliedern
Fieber ist eine physiologische Reaktion auf Infektionen und Entzündungen, vermittelt durch Zytokine wie Interleukin-1, Interleukin-6 und TNF- α . Im Rahmen dieser Immunaktivierung kommt es häufig zu systemischen Begleitsymptomen wie Myalgien und Arthralgien. Die Gelenkschmerzen entstehen durch die Freisetzung proinflammatorischer Mediatoren, die die Schmerzrezeptoren sensibilisieren und die lokale Mikrozirkulation verändern. Bei unkomplizierten viralen Infekten sind sie meist selbstlimitierend und klingen mit dem Rückgang der systemischen Entzündungsreaktion ab. Dennoch können sie die Rekonvaleszenz erheblich beeinträchtigen – insbesondere bei älteren oder rheumatisch vorbelasteten Patient:innen.
Phytotherapeutische Unterstützung
Neben physikalischen Maßnahmen wie Bettruhe, ausreichender Hydrata-
tion und moderater Wärmeapplikation kommen zur symptomatischen Unterstützung auch phytotherapeutische Präparate infrage. Mädesüßkraut (Filipendula ulmaria), etwa, enthält Salicylatverbindungen, die antiphlogistisch und analgetisch wirken – vergleichbar, jedoch milder als synthetische Salicylate. Teeaufgüsse oder standardisierte Extrakte können bei fieberhaften Erkältungserkrankungen mit Gliederund Gelenkschmerzen zur Linderung beitragen.

Nervös?
Angespannt?
Herzklopfen? Corimia®
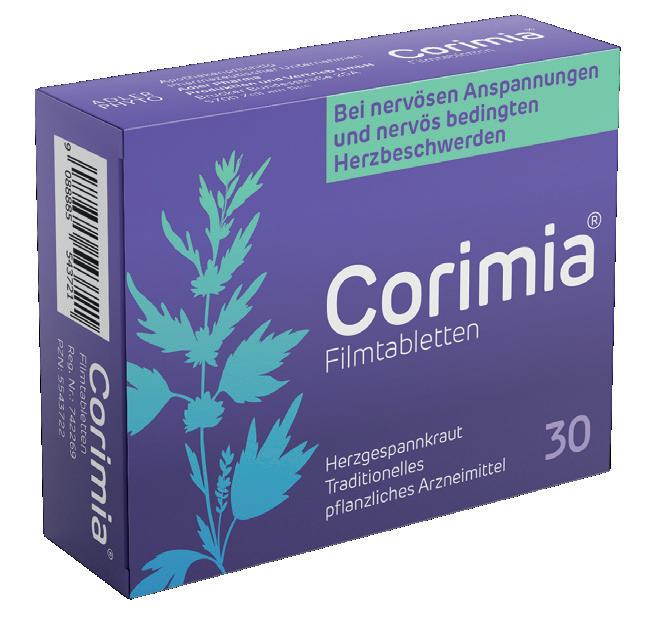
Erstmals Herzgespannkraut als Arzneimittel erhältlich. Filmtabletten (30 oder 60 Stück).
Corimia®. Bei nervösen Anspannungen und nervös bedingten Herzbeschwerden (Herzklopfen).
Rezeptfrei erhältlich in Ihrer Apotheke.
Über Wirkungen und mögliche unerwünschte Wirkungen informieren Gebrauchsinformation, Arzt oder Apotheker.
Ergänzend kommen u. a. Weidenrindenextrakt (Salicis cortex), Teufelskralle (Harpagophytum procumbens) und Ingwer (Zingiber officinale) zum Einsatz. Ihre Inhaltsstoffe wirken ebenfalls entzündungshemmend. Auch ätherische Öle aus Rosmarin oder Eukalyptus können in Einreibungen oder Bädern empfohlen werden.
Weiterführende Abklärung
Bei persistierenden, asymmetrischen oder entzündlich geschwollenen Gelenken ist eine weiterführende Diagnostik indiziert, um rheumatologische oder infektiöse Arthritiden differenzialdiagnostisch auszuschließen. Sanfte phytotherapeutische Unterstützung kann die Rekonvaleszenz begleiten, ersetzt selbstverständlich aber nicht die klinische Beurteilung der Schmerzursache.
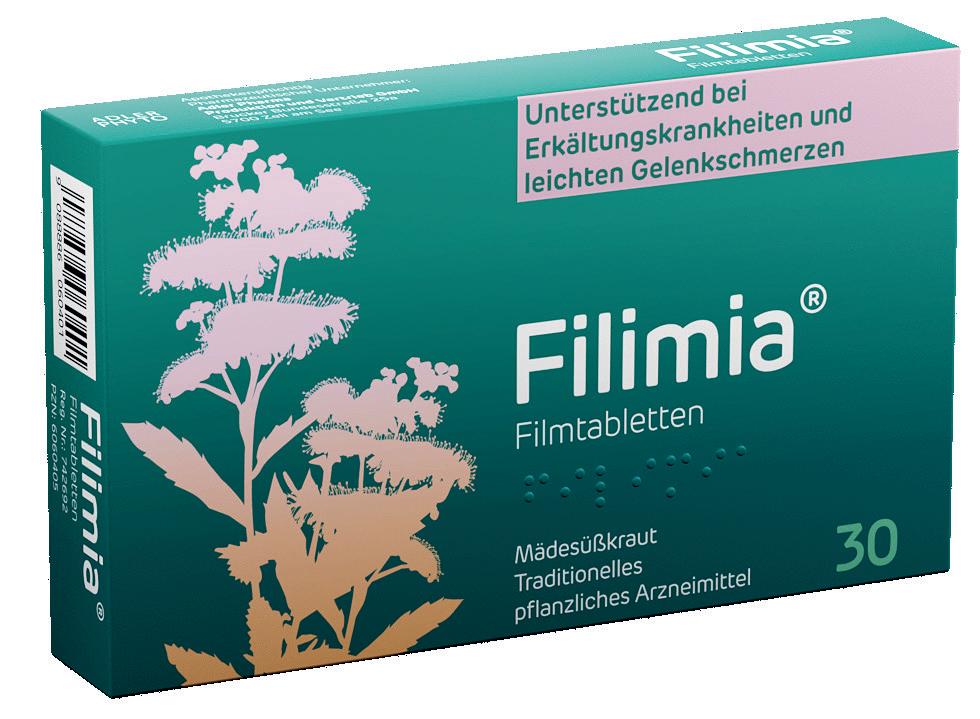
erstmals Mädesüßkraut erhältlich.alsArzneimittelFilmtabletten (30oder60Stück).
Filimia®. Bei Erkältungskrankheiten und leichten Gelenkschmerzen. Rezeptfrei erhältlich in Ihrer Apotheke.
Über Wirkungen und mögliche unerwünschte Wirkungen informieren Gebrauchsinformation, Arzt oder Apotheker.

Schmerzmedizin seit den 1990er-Jahren
Von der Niederlage zur interdisziplinären Erfolgsgeschichte

In den letzten Jahrzehnten hat sich die Schmerzmedizin allerdings tiefgreifend gewandelt. Schmerz wird heute als eigenständiges Krankheitsbild mit komplexer biologischer, psychischer und sozialer Hausärzt:in
Als die Hausärzt:in vor 35 Jahren gegründet wurde, galt die Behandlung chronischer Schmerzen vielfach als aussichtslos. Die chronische Schmerzpatient:in stand sinnbildlich für das Scheitern medizinischer Bemühungen. Nach der Ausschöpfung der kurativen Möglichkeiten blieb Betroffenen oft nur eine unzureichende symptomorientierte Therapie. Schmerz galt in jener Zeit überwiegend als Begleiterscheinung, nicht als eigenständige Erkrankung. Dementsprechend fehlten klare Versorgungsstrukturen, die Ausbildung in Schmerzmedizin war rudimentär, und es existierten kaum spezialisierte Ambulanzen oder interdisziplinäre Einrichtungen.
Für Hausärzt:innen bedeutete dies eine enorme Herausforderung: Sie waren zwar die erste Anlaufstelle, verfügten jedoch selten über die Möglichkeit, Patient:innen gezielt weiterzuleiten. Die Behandlung war von Polypharmazie und ineffizienter Diagnostik geprägt. Eine strukturierte, leitliniengerechte Versorgung lag noch in weiter Ferne.
Paradigmenwechsel und gesellschaftliche Relevanz

GASTAUTOR:
Ao. Univ.-Prof. Dr. Richard Crevenna, MMSc, MBA
Serie SCHMERZ/PALLIATIV

Leiter der Uniklinik für Physikalische Medizin, Rehabilitation und Arbeitsmedizin an der MedUni Wien, Präsident der ÖSG

Dimension verstanden. Dieser Paradigmenwechsel ist Ausdruck des medizinischen Fortschritts, aber auch einer veränderten gesellschaftlichen Wahrnehmung: Chronischer Schmerz ist kein unvermeidbares Schicksal mehr, sondern ein behandelbares Krankheitsbild, das konsequente Aufmerksamkeit verdient. Mit der Aufnahme der Schmerzmedizin in den Österreichischen Strukturplan Gesundheit Ende 2024 wurde erstmals ein verbindlicher Rahmen für eine flächendeckende Versorgung geschaffen. Das eröffnet die Chance, Schmerztherapie systematisch in alle Ebenen des Gesundheitswesens zu integrieren – von der Primärversorgung über spezialisierte Ambulanzen bis hin zu multimodalen Zentren.
Rolle der Hausärzt:innen
Hausärzt:innen sind Schlüsselfiguren in der Versorgung. Sie können früh erkennen, ob akute Schmerzen das Risiko einer Chronifizierung bergen, und den weiteren Weg der Patient:innen entscheidend beeinflussen. Diese Lots:innenfunktion verlangt klare
„Chronischer Schmerz ist heute kein unvermeidbares Schicksal mehr, sondern ein behandelbares Krankheitsbild, das konsequente Aufmerksamkeit verdient.“
Strukturen, abgestimmte Überweisungswege und eine enge interdisziplinäre Zusammenarbeit. Noch bestehen Versorgungslücken, insbesondere beim niederschwelligen Zugang zu spezialisierten Einrichtungen. Die Österreichische Schmerzgesellschaft (ÖSG) setzt sich daher für eine bessere Vernetzung von Primärversorgung, Fachärzt:innen und interdisziplinären Schmerzzentren ein. Ziel ist es, die Expertise der Hausärzt:innen zu fördern, sie in ihrer Arbeit zu entlasten sowie Patient:innen eine wohnortnahe und rasche Hilfe zu ermöglichen.
Fortschritte in Diagnostik und Therapie
Heute verfügt die Schmerzmedizin über ein breites Spektrum wissenschaftlich fundierter Methoden:
• Diagnostik: Moderne Bildgebungsverfahren wie fMRT und PET ermöglichen ein tieferes Verständnis chronischer Schmerzsyndrome und der zentralen Mechanismen der Chronifizierung. Zudem haben genetische Analysen, etwa CYP450-Profile, den Weg zu personalisierten Therapieansätzen eröffnet.
• Pharmakologie: Neue Substanzen wie hochselektive Natriumkanalblocker oder Anti-NGF-Antikörper erweitern die Behandlungsmöglichkeiten bei neuropathischen und muskuloskelettalen Schmerzen. Gleichzeitig gewinnt der gezielte Einsatz vorhandener Medikamente an Bedeutung, um Nebenwirkungen und Polypharmazie zu reduzieren.
• Nichtmedikamentöse Verfahren: Neuromodulation mit Closed-Loop-Systemen, periphere Nervenstimulation oder regenerative Verfahren wie Stoßwellentherapie, Phototherapie und Magnetstimulation ergänzen das therapeutische Spektrum.
• Psychologische und rehabilitative Methoden: Kognitive Verhaltenstherapie, Achtsamkeitstraining und Bewegungstherapie fördern die Selbstwirksamkeit der Patient:innen und tragen entscheidend zur Funktionsverbesserung bei.
• Digitale Innovationen: Telemedizinische Angebote, Apps zur Schmerz-
dokumentation und KI-gestützte Auswertungen eröffnen neue Wege der personalisierten Versorgung. Diese Vielfalt von Optionen zeigt, dass sich Schmerzmedizin längst nicht mehr auf reine Pharmakotherapie reduzieren lässt, sondern als integratives Fach verstanden werden muss.
Demographische Entwicklung als Herausforderung
Der demographische Wandel erhöht die Dringlichkeit einer strukturierten Schmerzversorgung. Mit einer alternden Bevölkerung wächst die Zahl chronischer Schmerzpatient:innen kontinuierlich. Unbehandelte oder unzureichend behandelte Schmerzen führen nicht nur zu individuellem Leid, sondern auch zu erheblichen sozioökonomischen Belastungen – von Arbeitsausfällen über Frühpensionen bis hin zu steigenden Pflegekosten.
Eine moderne Schmerztherapie verbessert Mobilität, soziale Teilhabe und berufliche Integration. Sie ist daher nicht nur medizinisch geboten, sondern auch ein zentraler Faktor für die Entlastung des Gesundheits- und Sozialsystems.
Politische Forderungen und nächste Schritte
Um die Jahrhundertchance zu nutzen, fordert die ÖSG Folgendes:
• Verankerung in den Bundesländern: Die Integration der Schmerzmedizin in die regionalen Strukturpläne ist unerlässlich.
• Ausbau bestehender Pilotprojekte: Erfolgreiche Modelle in Wien, Oberund Niederösterreich sowie der Steiermark müssen verstetigt und auf ganz Österreich ausgeweitet werden.
• Stärkung der Primärversorgung: Hausärzt:innen benötigen Ressourcen, Fortbildungen und klare Schnittstellen, um ihrer Rolle als Lots:innen gerecht zu werden.
• Förderung von Forschung und Innovation: Neue Technologien und personalisierte Ansätze müssen zügig in die Praxis umgesetzt werden, um den Anschluss an internationale Entwicklungen zu sichern.
„Schmerz galt in den 90ern überwiegend als Begleiterscheinung, nicht als eigenständige Erkrankung.“
Ausblick
Die Zukunft der Schmerzmedizin wird von Digitalisierung, Neurotechnologien und individualisierten Therapien geprägt sein, wobei der Faktor Mensch sowie die gezielte ärztliche Anamnese und klinische Untersuchung nicht in den Hintergrund treten dürfen. Das Ziel bleibt unverändert: Schmerzen lindern, Chronifizierung verhindern und Lebensqualität sichern. Entscheidend ist, dass alle Akteur:innen – von Hausärzt:innen über Fachärzt:innen und Therapeut:innen bis hin zu Politiker:innen – an einem Strang ziehen.
Die letzten 35 Jahre zeigen eindrucksvoll, wie aus einer „ Niederlage der Medizin“ ein dynamisches Fachgebiet geworden ist, das heute zentrale gesellschaftliche Relevanz hat. Für die nächsten 35 Jahre gilt es diese Entwicklung entschlossen fortzuführen – zum Wohl der Patient:innen und zum Nutzen für das gesamte Gesundheitssystem.
Literatur beim Verfasser.
INFO

Die Österreichische Schmerzgesellschaft (ÖSG) wurde 1991 gegründet. Sie ist bewusst als multidisziplinäre Gesellschaft definiert, so sollen in ihr alle in der Schmerzbehandlung und Schmerzforschung Tätigen vereint werden. Zu tun gibt es viel. Als primäre Ziele wurden in der ÖSG die Verbesserung und die Optimierung der schmerzmedizinischen Versorgung und Ausbildung sowie die Förderung der Schmerzforschung bestimmt.
Weitere Infos: oesg.at

Ein Volksleiden im Wandel
Rückenschmerzen: Vorsorge, Versorgungslage in Österreich und sinnvolle Wege zur Linderung
Rückenschmerzen zählen zu den häufigsten gesundheitlichen Beschwerden der Österreicher:innen. Gemäß einem Bericht des Bundesministeriums für Arbeit, Soziales, Gesundheit, Pflege und Konsumentenschutz aus dem Jahr 2025 leiden rund 85 Prozent der österreichischen Bevölkerung zumindest einmal im Leben an Rückenschmerzen – laut dem Gesundheitsbericht 2024 der Austria Presse Agentur entwickeln sich daraus bei 26 Prozent der Gesamtbevölkerung chronische Beschwerden, die länger als drei Monate bestehen bleiben. Nicht nur für die Patient:innen selbst ist dieses Krankheitsbild belastend – chronische Rückenschmerzen stellen auch für die Wirtschaft eine beträchtliche Bürde dar: Im Gesundheitsreport 2024 der Techniker Krankenkasse Deutschland wurde ermittelt,
dass jede versicherte Person durchschnittlich 2,8 Fehltage im Jahr 2024 aufgrund von chronischen Rückenschmerzen hatte – das sind 14,8 Prozent aller Krankenstandstage. Die Entwicklung von der ersten Verspannung bis zur dauerhaften Schmerzproblematik verläuft oft schleichend. Umso wichtiger ist es, das Hauptaugenmerk auf Prävention, das rechtzeitige Erkennen der beginnenden Beschwerden und eine ganzheitlich gestaltete Therapie zu richten, damit sich eine Chronifizierung vermeiden lässt.
Die unterschätzte Rolle der Prävention
Chronische Rückenschmerzen entstehen selten von heute auf morgen. Sie resultieren aus Bewegungsmangel,

muskulären Dysbalancen, Fehlbelastungen und sehr häufig auch aus psychischen Stressoren. Rückenschmerzen gelten daher als Paradebeispiel für sogenannte biopsychosoziale Erkrankungen. In der frühzeitigen Prävention haben Hausärzt:innen eine Schlüsselrolle: Die Aufklärung über Bewegung, die Unterstützung bei der Lebensstilveränderung und niederschwellige Angebote wie Bewegungstagebücher und Rückenschulprogramme sowie die Motivation, psychotherapeutische Begleitung, können hier einen erheblichen Beitrag leisten. Prävention beginnt jedoch bereits im Kindesalter: Zu langes Sitzen in der Schule, zu schwere beziehungsweise
GASTAUTOR: Dr. Michael Schütz Facharzt für Orthopädie und Traumatologie in Rohrendorf bei Krems
falsch getragene Schultaschen und fehlende Bewegung sind häufige Auslöser von ersten Verspannungen und Fehlhaltungen. Die Deutsche Gesellschaft für Kinder- und Jugendmedizin empfiehlt daher in ihren Leitlinien (S3-Leitlinien, aktuelle Version 2021), zur Prävention von Rückenschmerzen bei Kindern und Jugendlichen entweder eine Kombination von Edukation und Anleitung zu regelmäßigen Bewegungsübungen anzubieten oder regelmäßige sportliche Aktivität und Ausdauersport zu fördern. Auch im Erwachsenenalter dominieren immer öfter sitzende Tätigkeiten, digitale Bildschirmarbeit und ein Mangel an bewusster körperlicher Aktivität. Hier setzen präventive Konzepte wie Rückenschulen, betriebliches Gesundheitsmanagement und gezielte Aufklärung an. Wichtig ist dabei: Rückengesundheit lässt sich trainieren. Regelmäßige Bewegung, etwa durch gezielte Kräftigungsübungen, Yoga, funktionelles Training oder tägliche Spaziergänge, und eine ausgeglichene Psyche haben sich als wirksamste Faktoren gegen zukünftige Beschwerden herausgestellt. Ebenso entscheidend ist das Erlernen ergonomischer Verhaltensweisen im Alltag: Vor allem das richtige Heben schwerer Lasten, eine korrekte Haltung bei sitzenden Tätigkeiten und ergonomisches Arbeiten können einen bedeutenden Beitrag für die Rückengesundheit leisten.
Versorgungslage in Österreich: zwischen Anspruch und Realität
Die medizinische Versorgung von Menschen mit chronischen Rückenschmerzen ist in Österreich grundsätzlich gut aufgestellt – zumindest auf dem Papier. Allgemeinmediziner:innen, Fachärzt:innen für Orthopädie und Traumatologie, Schmerzmediziner:innen sowie ein dichtes Netzwerk von Physiotherapeut:innen und Psychotherapeut:innen stehen zur Verfügung. Dennoch gibt es in der Praxis Herausforderungen. Viele Betroffene berichten von langen Wartezeiten für Facharzttermine, überfüllten Ambulanzen und einer fragmentierten Behandlung. Oft werden Patient:innen von Station zu Station geschickt, ohne dass eine durchgängi-
ge, individuell zugeschnittene Betreuung erfolgt. Die Ursachen dafür sind vielschichtig: Ein überlastetes Gesundheitssystem, geringe Ressourcen im niedergelassenen Bereich und das Fehlen von interdisziplinären Schmerzambulanzen sind nur einige Gründe. Auch die Tatsache, dass der psychosoziale Faktor, der einen wesentlichen Einfluss auf die Häufigkeit von Rückenschmerzen hat, weitgehend von Ärzt:innen und Patient:innen außer Acht gelassen wird, zeigt sich in Österreich als limitierender Faktor in einer adäquaten Rückenschmerztherapie.
Ein Lichtblick sind spezialisierte Schmerzzentren in größeren Städten, die ein multimodales Konzept verfolgen. Hier arbeiten Allgemeinmediziner:innen, Orthopäd:innen, Psycholog:innen, Physiound Ergotherapeut:innen sowie Schmerzmediziner:innen Hand in Hand. Doch gerade im ländlichen Raum fehlen solche Angebote. Der Zugang zur richtigen Versorgung hängt nach wie vor stark vom Wohnort ab – eine künftige Herausforderung, die es zu meistern gilt.
Altbewährte Therapien neu bewertet
Viele klassische Methoden zur Behandlung chronischer Rückenschmerzen haben auch heute noch ihren Platz in der Therapie. Jene werden beinahe allen Patient:innen mit Rückenschmerzen entweder von Allgemeinmediziner:innen oder von Orthopäd:innen verordnet. Dazu zählen:
Physiotherapie – nach wie vor eine der zentralen Säulen in der Rücken-
schmerztherapie. Manuelle Techniken, aktive Übungen und Haltungsschulung fördern Beweglichkeit und muskuläres Gleichgewicht.
Wärmeanwendungen – eine lokale Wärmetherapie durch Infrarotlicht, Fangopackungen, Wärmepflaster oder Bäder lockert verspannte Muskeln und wirkt schmerzlindernd.
Weitere physikalische Methoden –Ultraschallanwendungen und Stromanwendungen haben sich ebenfalls als effektive nichtinvasive Möglichkeiten zur Behandlung von Rückenschmerzen erwiesen.
Medikamentöse Therapie – Schmerzmittel, vor allem aus der Wirkstoffklasse der nichtsteroidalen Antirheumatika (Diclofenac, Ibuprofen ...) oder muskelentspannende Medikamente wie Tizagelan kommen zum Einsatz, sollten jedoch möglichst kurzfristig verwendet werden.
Massagen – die Lockerung der Muskulatur und Förderung der Durchblutung mittels professioneller Heilmassagen kann ebenfalls eine deutliche Linderung der meist muskulär bedingten Rückenschmerzen erzielen.
Auch traditionelle alternativmedizinische Methoden wie Akupunktur oder Osteopathie werden nach wie vor geschätzt, wobei ihre Wirksamkeit individuell sehr unterschiedlich ist.
Paradigmenwechsel im Umgang mit dem Rückenschmerz
In den letzten Jahrzehnten hat sich das Paradigma der Behandlung von unspezifischen Rückenschmerzen grundlegend geändert – Bewegungstherapie und körperliche Aktivität sowie psychosoziale Konzepte werden in sämtlichen internationalen Leitlinien als Therapie der ersten Wahl bei Kreuzschmerzen empfohlen und haben damit die klassischen „ Spritzen“ überholt. Selbstverständlich kann eine Akuttherapie mit Injektionen, Infiltrationen und Bandagen erfolgreich den Schmerzkreislauf unterbrechen. Eine Dauertherapie, beispielsweise mit wöchentlichen
Infiltrationen, wie sie leider immer noch sehr häufig in Facharztpraxen durchgeführt wird, hat sich jedoch immer deutlicher als sinnlos und unnötig herausgestellt.
Psychologische/psychotherapeutische Betreuung: Wie schon mehrfach erwähnt, trägt die Psyche bei einem beträchtlichen Teil der Rückenschmerzpatient:innen wesentlich zu den Beschwerden bei. Eine ordentliche Betreuung in diese Richtung kann oft die Lösung für langjährig erfolglos behandelte Kreuzschmerzen sein. Sowohl Patient:innen als auch Ärzt:innen sollten diese Möglichkeit unbedingt in Betracht ziehen. Die leider teils noch sehr weit verbreitete Auffassung, dass nur „psychisch kranke Menschen“ psychotherapeutische oder psychologische Hilfe nötig hätten, hat in der modernen Schmerzmedizin wirklich keinen Platz mehr. Ein Appell richtet sich hier an das ganze ärztliche Personal, welches chronische Rückenschmerzpatient:innen behandelt: Bitte leisten Sie genügend Aufklärungsarbeit, damit Patient:innen einen Zugang zu diesen Therapiemöglichkeiten erhalten.
Bewegung und körperliche Aktivität: Wichtig sind konsequente Bewegung und die Stärkung der Muskulatur. Eine stabilisierende Muskulatur entlang der Wirbelsäule ist in vielen Fällen der Schlüssel zur Schmerzfreiheit. Instabilitäten, Abnutzungen und Fehlhaltungen können durch eine intakte Muskulatur oft optimal kompensiert werden. Einfache Bewegungsabläufe wie Gehen auf unebenem Gelände oder Stehen auf einem Balance-Board (Gleichgewichtsplatte) sowie gezielter Muskelaufbau mit Gewichten oder dem eigenen Körpergewicht sind ein wertvoller Beitrag für die Rückengesundheit. Ergänzend sollte jedoch unbedingt regelmäßig Ausdauersport betrieben werden, was zu einer deutlichen Verbesserung der gesamten Muskelsituation führt.
Fazit:
ein neuer Blick auf ein altes Problem
Chronische Rückenschmerzen bleiben eine der größten Herausforderungen im Gesundheitswesen. Sie belasten nicht nur die Einzelperson, sondern auch das soziale und wirtschaftliche System. Die gute Nachricht: Der Umgang mit Rückenschmerzen hat sich gewandelt – weg von reiner Symptombehandlung, hin zu einem ganzheitlichen Verständnis, das Körper, Geist und Lebensumfeld einbezieht. Was es braucht, sind eine stärkere Vernetzung der Versorgung, eine bessere regionale Erreichbarkeit und ein Fokus auf Prävention statt auf Dauerbehandlung. Mit einem Mix aus altbewährtem Wissen, digitaler Unterstützung und interdisziplinärer Zusammenarbeit lassen sich Rückenschmerzen nicht nur lindern, sondern mitunter sogar verhindern. Denn: Ein starker Rücken beginnt im Kopf – und mit einer Gesellschaft, die Bewegung, Aufklärung und Gesundheitskompetenz für wesentlich erachtet.
Literatur beim Verfasser.


Der Arzttermin als Hürdenlauf
Für
Menschen mit Behinderung bestehen im Gesundheitssystem noch viele Barrieren – es gibt aber auch viele Lösungsansätze
Genau weiß niemand, wie es um die Gesundheitsversorgung von Menschen mit Behinderung in Österreich bestellt ist, denn bis jetzt bestehen hier erhebliche Datenlücken. Einzig das Bundesministerium für Soziales veröffentlichte 2024 einen Bericht über die Situation von behinderten Menschen, der auch das Thema Gesundheit behandelt.1 Dieser kam zu dem Ergebnis, dass Menschen mit Behinderung mit dem Gesundheitssystem weniger zufrieden sind als jene ohne und dessen Qualität insgesamt niedriger einstufen. Außerdem berichten Personen mit Behinderung häufiger von einem nicht gedeckten Bedarf an Gesundheits-
dienstleistungen – hierbei geht es unter anderem um Verzögerungen oder die Nichtinanspruchnahme einer notwendigen Behandlung aufgrund der Kosten oder einer langen bzw. beschwerlichen Anreise. Insgesamt schätzen Menschen mit Behinderung ihren Gesundheitszustand wesentlich schlechter ein als jene ohne. Auf den folgenden Seiten schildern Betroffene ihre Erfahrungen. Interessenvertreter:innen zeigen bestehende Barrieren auf und Expert:innen für Barrierefreiheit informieren über mögliche Lösungen.
Felicia Steininger, BSc
Quellen:
1 BMSGPK, Statistik Austria: Menschen mit Behinderung in Österreich I, 2024.
„Fehlende Barrierefreiheit gefährdet Leben“

GASTAUTORIN: Daniela Rammel Stellvertretende Vorsitzende des Unabhängigen Monitoringausschusses zur Umsetzung der UN-Konvention über die Rechte von Menschen mit Behinderung

Österreich hat sich mit der Ratifizierung der UN-Behindertenrechtskonvention 2008 verpflichtet, das Recht auf Gesundheit und Vorsorge für Menschen mit Behinderungen umzusetzen. Die medizinische Versorgung muss für alle
gleichwertig, in Wohnortnähe, in derselben Qualität zugänglich und leistbar sein – einschließlich der Vorsorge, der Behandlung chronischer Erkrankungen sowie der sexuellen und reproduktiven Gesundheit.
Fehlende Barrierefreiheit in Ordinationen verletzt Menschenrechte und gefährdet Leben: Wer bauliche, kommunikative oder vorurteilsbedingte Barrieren erlebt, nimmt Vorsorge und Behandlung oft zu spät oder gar nicht in Anspruch. Frauen mit Behinderungen stoßen durch das Zusammenspiel von Behinderung und Geschlecht auf zusätzliche Barrieren.
Barrierefreiheit bedeutet aber nicht nur, mit einem Rollstuhl in die Praxis fahren zu können. Es geht zum Beispiel auch um ärztliche Beratung in Leichter Sprache oder Österreichischer Gebärdensprache, die Mitnahme einer Begleitperson oder eines Assistenzhundes sowie um medizinisches Personal, das über Behinderungen und spezifische Barrieren informiert ist.
Der Monitoringausschuss empfiehlt daher die konsequente Umsetzung des Nationalen Aktionsplans Behinderung, gezielte Investitionen in barrierefreie Infrastruktur, den barrierefreien Ausbau von Präventions- und Gesundheitsförderungsprogrammen sowie eine bessere Nahversorgung, insbesondere in ländlichen Regionen und im Bereich der Kinder- und Jugendpsychiatrie. Außerdem sollten verpflichtende Schulungen des Gesundheitspersonals zu den Themen Behinderung, UN-Behindertenrechtskonvention und Frauen mit Behinderungen erfolgen.
„Faktor Zeit macht großen Unterschied“
zu den bestehenden gesundheitlichen Problemen – altersbedingte Krankheiten wie Krebs, Herz- oder Stoffwechselerkrankungen entwickeln oder Schlaganfälle erleiden. Es ist der Faktor Zeit, der in der Behandlung von Menschen mit Behinderung einen großen Unterschied macht. Sie haben oft umfangreiche Krankenakten, die gesichtet werden müssen, und insbesondere Menschen mit Lernbehinderung brauchen Zeit, um sich an neue Situationen und Menschen zu gewöhnen. Die direkte Kontaktaufnahme mit den Patient:innen ist dabei von zentraler Bedeutung, zudem sollte sowohl in der direkten Kommunikation als auch bei Dokumenten wie Aufklärungsbögen eine einfache Sprache verwendet werden. Eine reizarme und ruhige Umgebung ist ebenfalls hilfreich, Piktogramme in den Räumlichkeiten erleichtern die Orientierung. Manche Untersuchungen werden seitens der Patient:innen nicht geduldet, Körperkontakt wird teils abgewehrt. Als Mediziner:in muss man lernen, damit umzugehen.
Wichtig ist: Menschen mit Beeinträchtigung sind Teil unserer Gesellschaft und es muss dafür gesorgt werden, dass die Mediziner:innen und auch das Ordinationspersonal im Umgang mit dieser Patient:innengruppe ausgebildet bzw. geschult sind.
INFO
Einfache und Leichte Sprache hat das Ziel, Informationen für möglichst viele Menschen verständlich zu machen. Für Einfache Sprache gibt es eine internationale Norm, sie orientiert sich am Sprachniveau B1. Leichte Sprache ist noch wesentlich stärker vereinfacht.
Meistens ist das Hauptproblem die Orientierung bei diversen Ärzt:innen. Viele Ordinationen sind in Wohngebäuden, und dort die richtige Stiege, Tür, Klingel etc. zu finden, ist einfach schwierig, wenn man schlecht sieht. Keine der Arztpraxen, die ich bis jetzt besucht habe, hatte ein Leitsystem, das vom Hauseingang zur Ordination führt. In den Praxen selbst sind die Leute sehr hilfsbereit, ich bin dann meistens zum Platz im Wartezimmer gebracht und auch geholt worden, das war selten ein Problem. Allerdings: Sogar Augenärzt:innen haben im Umgang mit sehbehinderten Menschen nicht so viel Erfahrung und Hausärzt:innen tendenziell gar keine. Ich glaube, dass der Umgang mit Sehbehinderung für Außenstehende schwieriger ist als jener mit Blindheit, weil sie einfach so vielfältig ist und die Menschen weniger sensibilisiert sind. Sehr viel fachliches Wissen ist leider nicht vorhanden: Auch Fachärzt:innen können etliche Augenkrankheiten nicht richtig diagnostizieren. Kurz- und Weitsichtigkeit, Hornhautverkrümmungen usw. kennen natürlich die meisten, aber bei spezielleren Sachen wird es oft schwierig. Ich selbst war bei drei Ärzt:innen, bevor ich richtig diagnostiziert worden bin, da ist man dann auf die großen Spitäler angewiesen. Was gut wäre, ist, wenn Augenärzt:innen Informationen zu Betroffenenverbänden oder zu spezialisierten Praxen hätten, an die sie die Patient:innen weitervermitteln können. Gerade am Land gibt es wenige Angebote, da würde es die Sache sehr vereinfachen, wenn die Ärzt:innen einem weiterhelfen könnten.
„Barrierefreiheit beginnt mit baulicher Zugänglichkeit“
GASTAUTORIN:

„Umgang ist okay, fachliches Wissen fehlt“
Dr.in Daniela Cravos Ambulanz für Inklusive Medizin im Krankenhaus der Barmherzigen Brüder Wien © privat

Erfreulicherweise erreichen Menschen mit Beeinträchtigung mittlerweile ein annähernd normales Lebensalter. Das bedeutet aber auch, dass sie – zusätzlich
GASTAUTOR:
GASTAUTOR:

Philipp Huber Lebt mit Zapfen-StäbchenDystrophie © privat


Dr. Andreas Krauter Leitender Arzt der Österreichischen Gesundheitskasse © Leonhard Hilzensauer

Der erste und entscheidende Schritt zu einer barrierefreien Gesundheitsversorgung ist für die Österreichische Gesundheitskasse (ÖGK) der uneingeschränkte >
Zugang für alle – für Patient:innen, Versicherte und Mitarbeiter:innen. Deshalb legen wir als Österreichs größte Krankenversicherung besonderen Wert darauf, dass alle unsere Liegenschaften rollstuhlgerecht gestaltet sind. Wichtig sind zudem taktile Bodenmarkierungen für sehbeeinträchtigte Menschen sowie auditive Höranlagen, die die Kommunikation erleichtern. Barrierefreiheit beginnt bei uns mit der baulichen Zugänglichkeit – nur so können wir eine inklusive, bedarfsgerechte Versorgung gewährleisten und allen Menschen eine selbstbestimmte Teilnahme am Gesundheitsangebot ermöglichen. Wir übernehmen für unsere Versicherten Heilbehelfe und Hilfsmittel nach dem Allgemeinen Sozialversicherungsgesetz. Für viele Produkte gelten Höchstgrenzen, wodurch Restkosten entstehen können, Zuschüsse können bei der ÖGK oder anderen Stellen beantragt werden. Nach einer Krankenbehandlung sowie bei Hilfsmitteln aus dem sogenannten Hilfsmittelkatalog übernehmen wir die Kosten vollständig. Ein zentrales Competence-Center prüft neue Produkte, über Katalogänderungen entscheidet ein spezielles Gremium. Die Tarife werden in der Regel jährlich verhandelt und Anträge medizinisch nach festgelegten Anspruchskriterien geprüft.“
„Bedarfsgerechte, ausfinanzierte Hilfsmittelversorgung“
Zuschüsse, die die Kosten nicht decken. Je nach Bundesland gibt es außerdem unterschiedliche Bewilligungspraktiken. Die Hilfsmittel- und Leistungskataloge sind veraltet und schränken auf bestimmte Modelle ein. Zusätzlich führen fehlende Preisanpassungen dazu, dass die Diskrepanz zwischen Marktpreis und tatsächlicher Kostenerstattung stetig steigt. Für Menschen mit Behinderung sind diese Umstände schlichtweg unzumutbar.
Der Österreichische Behindertenrat fordert die Vereinheitlichung und Sicherstellung der Hilfsmittelfinanzierung auf Bundesebene. Die Umsetzung eines One-Stop-Shops, also die Einrichtung einer zentralen Antrags- und Abwicklungsstelle für Heilbehelfe und Hilfsmittel, ist Teil des aktuellen Regierungsprogramms. Das Thema Hilfsmittelversorgung geht aber weit über diesen Aspekt hinaus. Von zentraler Bedeutung sind neben der Zuständigkeit die vollständige Kostendeckung, die umfassende Feststellung des Hilfsmittelbedarfs und die entsprechende firmenunabhängige Beratung.
„Ruhige Ordinationen und Onlineterminbuchung“
Autismus nicht aus. Nur wenn ich etwas Bestimmtes brauche, zum Beispiel, wenn ich meine Kopfhörer aufsetzen muss, weil es dort zu laut ist, oder wenn ich beim Zahnarzt einen Meltdown** habe, dann erkläre ich, warum das gerade passiert. In puncto Barrierefreiheit würde ich mir wünschen, dass man Termine immer auch online ausmachen kann. Anrufe hasse ich, da muss ich mich nachher für den restlichen Tag hinlegen. Dann wäre es schön, wenn es in den Ordinationen ruhig wäre. Was ich auch total stressig finde, ist, dass man meistens nur akustisch aufgerufen wird. Bei Autist:innen funktioniert die selektive Wahrnehmung meist nicht so gut wie bei neurotypischen Menschen, das heißt, wir können unwichtige Reize schlechter herausfiltern. In der Ordination muss man sich dann also viel mehr konzentrieren, um den eigenen Namen nicht zu überhören. In Restaurants bekommt man oft einen Buzzer – das wäre ein viel besseres System. Alternativ könnte man zusätzlich visuell anzeigen, wer gerade dran ist. Anonym
* Neurodivergenz: Konzept, das Abweichungen von der neurobiologischen Norm als Teil natürlicher Variation statt als Pathologien betrachtet
** Meltdown: Emotionaler Ausbruch, der durch eine extreme Reizüberflutung oder sonstige Überforderung ausgelöst wird. Kann einem Wutausbruch ähneln, äußert sich aber häufig auch durch starkes Weinen.

GASTAUTORIN:

Mag.a Manuela Lanzinger Präsidiumsmitglied des Österreichischen Behindertenrats
Der Prozess, ein Hilfsmittel zu bekommen, kann sehr aufwändig und unübersichtlich sein. Aktuell müssen Menschen, die auf Heilbehelfe und Hilfsmittel angewiesen sind, teils mehrere Ansuchen bei unterschiedlichen Stellen einreichen. Dennoch kann es passieren, dass nur ein Teil der Kosten ersetzt wird. Denn: Ob diese übernommen werden, hängt von mehreren Faktoren ab. Zum Beispiel erhalten Personen außerhalb des Arbeitslebens weniger hochwertige Hilfsmittel und vielfach nur satzungsmäßige
Am wichtigsten ist die Kompetenz in Hinblick auf Autismus natürlich bei Psychiater:innen. Da ist es grundsätzlich ziemlich schwierig, jemand Passendes zu finden, aber zum Glück habe ich so viele neurodivergente Menschen um mich herum, dass immer eine:r jemanden empfehlen kann. Ansonsten kann man es auch mit queermed.at versuchen, das ist eine Website, die vor allem queerfreundliche Ärzt:innen und Psychiater:innen auflistet. Manchmal ist dort auch vermerkt, ob sie neurodivergenzfreundlich* sind – offenbar, weil sich die Themen so stark überschneiden. Viele Menschen mit ADHS, Autismus usw. sind ja gleichzeitig queer und umgekehrt. Was man leider dazusagen muss: Mir sind noch keine auf Neurodivergenz spezialisierten Psychiater:innen untergekommen, die auch einen Kassenvertrag haben. Abgesehen davon erwähne ich bei Arztbesuchen meistens gar nicht, dass ich Autist:in bin. Das lohnt sich nicht, denn die meisten Menschen kennen sich mit
„Mehr Informationen für Gehörlose!“


Als ich vor 20 Jahren den ersten gehörlosen Lehrling ausgebildet habe, ahnte ich nicht, welchen Barrieren gehörlose Menschen gegenüberstehen. Besonders im Gesundheitsbereich wiegen diese schwer! Anamnesegespräche können oft nicht richtig durchgeführt werden, weil Dolmetscher:innen fehlen, außerdem wird durch das Lippenlesen nicht alles verstanden, woraus gefährliche Missverständnisse entstehen, und die Entwicklung von Gesundheitskompe-
tenz bleibt für Gehörlose sehr schwierig. Bei mir arbeitet seit über zehn Jahren Österreichs einziger gehörloser Apotheker, Mag. Sreco Dolanc. Er hat Pharmazie studiert und kann gehörlose Menschen in ihrer Muttersprache, der Gebärdensprache, kompetent beraten. Das war und ist ein echter Gamechanger. Die Apotheke ist dadurch für viele Gehörlose zur Anlaufstelle geworden, inzwischen kommen aus allen Bundesländern Menschen zu uns. Wir haben mit ihm auch über 70 Videos in Gebärdensprache zu verschiedenen Gesundheitsthemen wie dem Sonnenschutz oder der Grippeimpfung produziert.
Und trotzdem: Von barrierefreien Informationen – vor allem zu Gesundheitsthemen – braucht es noch viel mehr!
Leider gibt es auch zu wenige Gebärdensprachdolmetscher:innen, die schnell verfügbar sind. Das wäre vor allem in dringenden Fällen wichtig. Nur wenige Arzttermine lassen sich im Voraus planen, ganz zu schweigen von Notfällen. Sanitäter:innen, die Basisgebärden beherrschen, oder Dolmetscher:innen-
Bereitschaftsdienste würden die Situation sicher verbessern. Leider scheitert es oft an der Finanzierung.
„Kein Extra, sondern eine Grundvoraussetzung“

GASTAUTORIN:

Cornelia Scheuer Projektleiterin „Behinderte Menschen in Wiener Gesundheitseinrichtungen“ bei BIZEPS
In Österreich – auch in Wien – ist die Barrierefreiheit von Arztpraxen noch längst nicht selbstverständlich. Zwar gibt es vorbildliche Ordinationen, doch viele Menschen mit Behinderung stoßen weiterhin auf vermeidbare Hindernisse. Im Zuge des Projekts „Behinderte Menschen in Wiener Gesundheitseinrichtungen“ besucht BIZEPS Arztpraxen in Wien und dokumentiert ihre Zugänglichkeit. Wir erheben die Barrierefreiheit der Ordinationen, sowohl positive Beispiele
als auch der Verbesserungsbedarf wird dokumentiert. Auf dem Praxisplan der Ärztekammer Wien sind die Daten dann online abrufbar. Ärzt:innen, die eine neue Ordination eröffnen oder vorhandene Praxen adaptieren möchten, beraten wir kostenlos zur Rechtslage und Barrierefreiheit – damit von Anfang an möglichst wenige Hürden bestehen. Das Interesse an den Beratungen wächst in Wien stetig. Die Ärztekammer für Wien unterstützt das Projekt seit vielen Jahren und bietet Ordinationsinhaber:innen konkrete Hilfestellungen bei der Umsetzung barrierefreier Lösungen an. Nicht immer kann eine Praxis zu 100 % barrierefrei gestaltet werden – etwa aufgrund baulicher Gegebenheiten. Aber jede einzelne Verbesserung macht einen Unterschied und kann darüber entscheiden, ob Patient:innen Zugang zur medizinischen Versorgung erhalten. Barrierefreie Praxen ermöglichen es jeder Patientin und jedem Patienten, die Räumlichkeiten selbstständig, sicher und ohne fremde Hilfe zu nutzen – vom Gehsteig bis zum Behandlungsstuhl. <
„Schwieriger
Weg zur Diagnose und Behandlung“
Postvirale Syndrome: Die Art des Erregers gibt Ärzt:innen Hinweise darauf, wo im Krankheitsverlauf genauer hingeschaut werden muss
HAUSÄRZT:IN: Frau Prof.in Hoffmann, inwieweit wissen die Patient:innen heute überhaupt noch, ob sie COVID oder einen anderen Virusinfekt haben bzw. hatten?
Prof.in HOFFMANN: Die allermeisten Patient:innen wissen inzwischen leider nicht mehr, welche Art von Infekt sie haben bzw. hatten, weil nur noch sehr wenige Menschen einen Test machen, wenn sie krank sind. Man weiß: Wenn in den Medien korrekte Informationen wiedergegeben werden, etwa dass Österreich gerade wieder von einer COVID-Welle erfasst wurde, dann nimmt auch der Anteil der getesteten Patient:innen und damit das Wissen über mögliche Zusammenhänge zwischen Infektion und Langzeitfolgen leicht zu. Wenn dies nicht der Fall ist, dann gestaltet sich der Weg zur Diagnose oft noch schwieriger, als er sowieso schon ist, weil Patient:innen dann „nur“ mit Symptomen wie Schwindel, Herzrasen, starker Erschöpfung, MagenDarm-Problemen oder Hautausschlägen zur Ärzt:in kommen und die Verbindung mit einer Infektion erst durch gutes und genaues ärztliches Nachfragen hergestellt werden kann.
Das ist medizinisch natürlich eine zusätzliche Herausforderung, weil die Art des Erregers uns Ärzt:innen Hinweise darauf geben kann, wo wir im Krankheitsverlauf genauer hinschauen müssen.
Was sollte man über die Unterschiede zwischen Long Covid und anderen postviralen Syndromen wissen? Medizinisch korrekt heißt das postvirale Syndrom durch SARS-CoV-2 Post-Covid-Syndrom. Long Covid ist ein Überbegriff für alle Schäden, die SARS-CoV-2 im menschlichen Körper anrichten kann, und umfasst neben dem Post-Covid-Syndrom auch noch die deutliche Risikoerhöhung in Bezug auf Organschäden wie beispielsweise
Herz-Kreislauf-Erkrankungen, Autoimmunerkrankungen oder Stoffwechselerkrankungen wie Diabetes. Und genau in diesem Punkt unterscheiden sich die Langzeitfolgen durch unterschiedliche Erreger am stärksten. Nach einer SARS-CoV-2-Infektion ist es z. B. besonders wichtig, neben der Erhebung des Post-Covid-Syndroms auch auf das Herz-Kreislauf-System und den Glukosestoffwechsel zu achten, beim Influenzavirus ist eher die Lunge betroffen und beim Epstein-Barr-Virus (EBV) sind es zuerst Milz und Leber, langfristig die Lymphknoten. Auch sollte das erhöhte Risiko einer Multiplen Sklerose im Hinterkopf behalten werden. Wie sich postvirale Syndrome durch unterschiedliche Erreger unterscheiden, ist gerade Inhalt einer Studie an der Abteilung Primary Care Medicine der Med Uni Wien. Grundsätzlich ist ja auch der Begriff postvirale Syndrome wieder nur ein Oberbegriff für unterschiedlichste Krankheitsbilder, die in verschiedenen Kombinationen vorkommen können, etwa eine Fehlfunktion des vegetativen Nervensystems mit Auswirkungen auf Orthostase, Magen-Darm-Trakt, Urogenitalsystem und Augenmotorik, eine Überaktivität der Mastzellen und andere Immundysfunktionen, Schlafdysregulationen, kognitive Dysfunktionen und/

Univ.-Prof.in Dr.in Kathryn Hoffmann, MPH, Leiterin der Abteilung für Primary Care Medicine an der MedUni Wien, im Interview.
oder eine Aktivitäts-/Erholungsstörung auf Zellebene. Die Krankheit ME/CFS wird auch oft postviral ausgelöst.
Wer ist besonders betroffen?
Von postviralen Syndromen durch SARSCoV-2, das Influenzavirus oder EBV sind vor allem Menschen im reproduktiven Alter betroffen, Frauen zirka doppelt so häufig wie Männer, wie das oft bei Erkrankungen der Fall ist, bei denen das Immunsystem eine wichtige Rolle spielt.
Gibt es an der MedUni Wien Anlaufstellen für Betroffene?
Es gibt an der MedUni Wien noch eine Long-Covid-Ambulanz auf der Pneumologie, aber diese ist vor allem für Patient:innen gedacht, die nach einem schweren COVID-19-Verlauf langfristige Lungenschäden/-probleme haben.
Unser Nationales Referenzzentrum für postvirale Syndrome ist vom Gesundheitsministerium nur als Wissenshub und -drehscheibe beauftragt worden, nicht als Behandlungsstelle.
Das Interview führte Mag.a Karin Martin.
DIE RISIKOGRUPPEN UNTERSCHEIDEN SICH:
Risikofaktor
Schäden durch schweren akuten Verlauf
Post-Covid-Syndrom
Alter (70+) hoch geringer
Vorerkrankungen hoch kommt auf Vorerkrankung an
Weibliches Geschlecht geringer höher
Männliches Geschlecht höher geringer
Ohne Impfung hoch erhöht
Schwere der Erstinfektion klarer Zusammenhang kein Zusammenhang
„Mehr telemedizinische Angebote“
Long
Covid: Je
früher mit geeigneten Unterstützungsmaßnahmen begonnen wird, desto besser ist tendenziell die Aussicht auf Heilung

Dr.in Corinna Geiger Leiterin der ersten Long Covid Online-Klinik, im Interview.
HAUSÄRZT:IN: Frau Dr.in Geiger, Sie haben die erste Long Covid Online-Klinik* gegründet und arbeiten wissenschaftlich mit Prof.in Hoffmann/ der MedUni Wien zusammen. Welche Vorteile ergeben sich daraus?
Dr.in GEIGER: Der Grundgedanke der Online-Klinik ist: Evidenzbasierte Versorgung bei komplexen Krankheitsbildern sollte neue Evidenz schaffen. Die Datenkooperation mit der MedUni Wien bietet die Möglichkeit, die durchgeführten Therapien langfristig zu beurteilen und deren Nutzen zu bewerten sowie ggf. Subgruppen zu identifizieren, um in Zukunft individuell und gezielt das effektivste Medikament für Betroffene auswählen zu können.
Die Online-Klinik hat zudem wesentliche Vorteile sowohl auf Patient:innenseite als auch für die Behandler:innen: So werden etwa auch jene Betroffenen „abgeholt“, die sonst keine Versorgung bekommen: bett- bzw. wohnungsgebundene Betroffene oder Patient:innen, die der Weg in die Ordination überfordern würde. Damit wird die Wahrscheinlichkeit eines Crashs durch den Ordinationsbesuch reduziert. Gleichermaßen erfolgen die strukturierte Anamnese und Diagnostiken bereits VOR dem Termin und werden von unserem medizinischen Personal aufbereitet, sodass der Online-
termin ausschließlich dazu dient, Fragen seitens der Betroffenen zu besprechen und Therapiemöglichkeiten zu erklären, was den Termin effizient und energiesparend für die Patient:innen machen soll. Auch für die Ärzt:innen sind die bereits zum Termin vorliegenden strukturierten Daten eine große Erleichterung in der Arbeit mit diesen komplexen Krankheitsbildern. Ein standardisierter Therapiealgorithmus stellt zudem sicher, dass die Patient:innen unabhängig von der Behandler:in dieselbe Behandlungsqualität erhalten.
Wie geht man in der hausärztlichen Praxis eine erste Abklärung bei Verdacht auf Long Covid am besten an, und ab wann braucht es Spezialist:innen? Als Grundlage für die erste Abklärung dienen jedenfalls die Red Flags, bei deren Vorliegen eine weitere Abklärung notwendig wird (siehe Kasten). Eine praktische Faustregel ist: Wenn die Beschwerden über drei Monate hinweg bestehen, mehr als ein Organsystem betreffen oder den Alltag erheblich einschränken – Stichwort PEM –, ist die Konsultation von Post-Covid-Spezialist:innen empfehlenswert, da sie über mehr Erfahrung im Umgang mit der Erkrankung selbst verfügen, aber auch mit der Diagnostik und Therapie von Komorbiditäten wie ME/CFS, POTS oder anderen Dysautonomien, MCAS oder SFN. Auch gilt es, für eine fundierte Entscheidung über multimodale Therapiekonzepte den Status quo der Betroffenen so gut wie möglich zu erfassen.
Abgesehen von der neuen OnlineKlinik: Wie sieht das Angebot von Anlaufstellen für Betroffene aus? Eine wichtige Anlaufstelle, die auch Auskunft über Spezialist:innen gibt und erstes Informationsmaterial bereitstellt, ist die Betroffeneninitiative Long Covid Austria.** Die aktuelle Versorgung von Patient:innen mit Post-Covid-Syndrom beschränkt sich leider auf engagierte Hausärzt:innen und einige wenige spe-

zialisierte Wahlärzt:innen, bei denen die Wartezeit für einen Termin nicht selten mehr als ein Jahr beträgt. Die Versorgung findet nur teilweise telemedizinisch statt – und ist für schwer Betroffene, also bettgebundene Patient:innen, absolut unzureichend. Rehaeinrichtungen gibt es selbstverständlich schon und die dortigen Kolleg:innen sind sehr engagiert, aber gerade bei den moderat bis schwer Betroffenen führt eine Reha häufig zu einer Zustandsverschlechterung. Es ist
LONG COVID: RED FLAGS
1. Kardiopulmonal:
anhaltende oder neu auftretende Dyspnoe (> 4-8 Wochen), Belastungsintoleranz oder Ruhedyspnoe;
Thoraxschmerzen, Herzstolpern, Palpitationen oder Synkopen;
orthostatische Beschwerden (Herzrasen, Blutdruckabfall beim Aufstehen –> Verdacht auf POTS oder orthostatische Hypotonie).
Abklärung mittels: EKG, ntpro-BNP und Troponin im Blut, Schellong-Test.
2. Neurologisch/neurokognitiv:
neue oder zunehmende kognitive Störungen („Brain Fog“, Konzentrationsoder Gedächtnisprobleme);
neuropathische Schmerzen, Parästhesien; anhaltende starke Kopfschmerzen oder Schwindel.
Abklärung mittels: neurologischer Untersuchung und ggf. MR zum Ausschluss neurologischer Grunderkrankungen.
3. Fatigue & Belastungsintoleranz:
ausgeprägte Fatigue > 12 Wochen, die sich nicht durch Ruhe bessert; Post-Exertional-Malaise (PEM): deutliche Symptomverschlechterung nach minimaler Belastung (körperlich oder geistig); Arbeitsunfähigkeit > 6-8 Wochen ohne erkennbare Besserung.
Abklärung mittels: Handdynamometertest und Screening-Fragebogen, z. B. DSQ PEM. Wichtig ist, die Betroffenen über Pacing aufzuklären und Differenzialdiagnosen auszuschließen.
4. Allgemein/systemisch:
multisystemische Symptomatik (gleichzeitig kardiopulmonal, neurokognitiv, gastrointestinal, dermatologisch etc.).

daher jedenfalls wichtig, die passenden Patient:innen für einen Rehaantrag auszuwählen, damit diese auch wirklich von der Maßnahme profitieren können.
Wie gut sind mittlerweile die „Heilungschancen“?
Grundsätzlich gilt: Je früher mit geeigneten Unterstützungsmaßnahmen begonnen wird – also je rascher ein gutes Management nach der COVID-Erkrankung erfolgt –, desto besser sind tendenziell die Chancen. Wir beobachten speziell im ersten Jahr auch eine hohe
Rate von Spontanheilungen. Genaue und individuelle Voraussagen lässt unser derzeitiger Wissensstand leider noch nicht zu.
Das Interview führte Mag.a Karin Martin.
* longcovidklinik.at
** longcovidaustria.at
Was tun gegen die Impfmüdigkeit?
Mit neuen Schwerpunkten sollen die Impfquoten erhöht werden
Nach wie vor hinkt Österreich den WHO- und EU-Zielwerten in puncto Durchimpfungsraten deutlich hinterher: Bei Influenza wird in vulnerablen Gruppen etwa eine Impfquote von 75 % empfohlen. Tatsächlich beläuft sich diese hierzulande derzeit bloß auf ungefähr 10 % der Gesamtbevölkerung, bei Menschen über 65 und Kindern unter zwei Jahren – also den am stärksten gefährdeten Altersgruppen – auf rund 20 %.1 Ähnliches gilt für die Masern- und Pneumokokken-Impfung. Die Folgen sind wenig erfreulich: Atemwegserkrankungen wie die echte Grippe sind die Hauptursache für Krankenstände – sie sollen pro Jahr um die 2,4 Mio. Fehltage verursachen.2 Zudem kommt es zu Hospitalisierungen und Todesfällen, welche eigentlich vermeidbar wären: Die AGES schätzt die influenzaassoziierten Sterbefälle der vergangenen Saison auf 3.570.3
Einfachere Wege
Die Präsidentin des Östereichischen Verbandes der Impfstoffhersteller (ÖVIH), Mag.a Renée Gallo-Daniel, nennt mehrere Ursachen für die niedrigen Durchimpfungsraten: Bis vor Kurzem habe es etwa kaum kostenfreie Impfangebote für Erwachsene gegeben. Dazu komme, dass das Prozedere, um eine Impfung zu erhalten, oft kompliziert sei: „ Bei vielen Impfungen muss man zuerst in die Arztpraxis gehen, um sich ein Rezept ausstellen zu lassen, dann den Impfstoff in der Apotheke abholen und damit in die Ordination zurückkommen, um sich die Impfung verabreichen zu lassen.“
Das beschloss man zu ändern: Im vergangenen Jahr wurde die InfluenzaImpfung in das öffentliche Impfpro-
gramm für Erwachsene aufgenommen und ist seitdem für alle Altersgruppen kostenfrei. Nun wird das Konzept auf die Pneumokokken- und die HerpesZoster-Impfung ausgedehnt, sie sind für definierte Risikogruppen gratis erhältlich. Zudem werden die enthaltenen Impfstoffe nun direkt in den Ordinationen und Impfzentren gelagert.
Potenzial bei Erwerbstätigen
Die Influenza ist bekanntlich besonders für Personengruppen an den Enden des Altersspektrums gefährlich, für sie wird die Impfung daher dringend empfohlen. Doch auch für Menschen im erwerbsfähigen Alter sei die Impfung wichtig, wie die Vizepräsidentin der Österreichischen Gesellschaft für Arbeitsmedizin, Dr.in Eva Höltl, unterstreicht: „Erwerbstätige haben Kontakt zu vielen anderen Menschen, sie sprechen mit Kund:innen oder arbeiten in Großraumbüros. Dass die Prävention von ansteckenden Atemwegserkrankungen in diesem Zusammenhang ein Thema ist, liegt auf der Hand.“ Hier könne dem betrieblichen Impfen eine wichtige Rolle zukommen. Denn Expert:innen sind sich einig, dass ein einfacher Zugang zu Impfungen ein vielversprechender Ansatz ist, die Impfbereitschaft zu erhöhen. Tatsächlich nehmen viele berufstätige Menschen solche Impfangebote am Arbeitsplatz in Anspruch. Doch laut Dr.in Höltl gibt es hier noch Luft nach oben: „ Die etwa 1.000 spezialisierten Mediziner:innen in Österreich sind in der Lage, je nach Betrieb und Mitarbeiter:in maßgeschneidert zu kommunizieren und aufzuklären. Allerdings gehört das Impfen derzeit nicht zur Mindesteinsatzzeit von Arbeitsmediziner:innen, sie erhalten

auch kein Impfhonorar. Hier liegt viel Potenzial brach, das darauf wartet, genutzt zu werden.“
Von Aufklärung bis Verfügbarkeit Im ÖVIH begrüßt man die Überarbeitung des Erwachsenenimpfprogramms, gleichzeitig wünscht man sich aber eine kontinuierliche Erweiterung zum Beispiel um die RSV-Impfung. Notwendig seien außerdem definierte Impfziele pro Indikation in allen Alters- und Risikogruppen und eine lückenlose Dokumentation sämtlicher Impfungen im elektronischen Impfpass. Nur so gelinge es, eine verlässliche Datengrundlage zu schaffen und Fortschritte messbar zu machen. Um die Verfügbarkeit der notwendigen Impfdosen sicherzustellen, wird die Aufstockung der aktuellen Bestände gefordert. Der wachsenden Impfskepsis könne man schlussendlich durch Aufklärung über den Nutzen von Impfungen entgegenwirken.
„I mpfungen sind eine Investition in die Zukunft“, resümiert ÖVIH-Vizepräsidentin Sigrid Haslinger. Die Fakten seien klar: Das Durchschnittsalter in der Bevölkerung steige stetig, womit auch eine erhöhte Anfälligkeit für Infektionskrankheiten wie Influenza oder Herpes Zoster einhergehe. Das wirkt sich wiederum auf die Kosten für das Gesundheitssystem aus. „ Durch Impfungen können nicht nur Infektionskrankheiten, sondern auch ihre Folgen und die damit verbundenen Kosten für die Volkswirtschaft abgewendet werden “ PA/FSt
Quellen:
1 BMSGPK, Impfempfehlung Influenza (Echte Grippe), 2025.
2 WIFO, Fehlzeitenreport 2025.
3 ages.at/mensch/krankheit/ krankheitserreger-von-a-bis-z/grippe
Praxiswissen: Kardiomyopathien
Ein Überblick für die hausärztliche Praxis


DFP-Punktesammler

GASTAUTOR:
OA Dr. Peter Derntl
Abteilung Innere 2 –
Konservative Kardiologie, Akutmedizin, Intensivmedizin, Ordensklinikum Linz
Barmherzige
Schwestern
Kardiomyopathien stellen eine heterogene Gruppe von Myokarderkrankungen dar, die Patient:innen aller Altersgruppen betreffen können. Für die hausärztliche Versorgung ist ein grundlegendes Verständnis essenziell, da erste Symptome häufig unspezifisch sind und die frühzeitige Weichenstellung für Prognose und Therapie entscheidend ist. Im folgenden Artikel wird auf die wichtigsten Empfehlungen der Europäischen Kardiologischen Gesellschaft (ESC) für die hausärztliche Praxis eingegangen.
Definition
Kardiomyopathien sind strukturelle und funktionelle Erkrankungen des Myokards, die nicht ausreichend durch eine koronare Herzkrankheit, eine arterielle Hypertonie, eine Herzklappenerkrankung oder angeborene Herzfehler erklärt werden können.
Phänotypen
Hypertrophe Kardiomyopathie (HCM)
Die HCM ist durch eine meist asymmetrische Verdickung der Herzmuskulatur charakterisiert und mit einer Prävalenz von 1/500 der häufigste Phänotyp. Die systolische Funktion ist in der Regel hyperkontraktil, die diastolische Funktion aufgrund von Störungen der Relaxation eingeschränkt. In annähernd der Hälfte der Fälle kommt es zu einer dynamischen Obstruktion des Blutflusses im Bereich der linken Herzkammer. Oftmals findet sich diese im Bereich des linksventrikulären Ausflusstrakts. Eine genetische Ursache lässt sich in 30 bis 40 Prozent der Fälle nachweisen. Speichererkrankungen des Herzens wie eine kardiale Amyloidose oder Morbus Fabry führen in der Regel auch zu einer Verdickung des Herzmuskels und stellen somit häufige Differenzialdiagnosen dar.
Dilatative Kardiomyopathie (DCM)
Bei der DCM kommt es zu einer Vergrößerung der Herzkammern mit reduzierter systolischer Pumpfunktion des Herzens. Dieser Phänotyp kann durch eine genetische, infektiöse (Myokarditis, Sarkoidose etc.), toxische (z. B. Chemotherapeutika, Alkohol, Drogen) oder metabolische Genese (z. B. Schilddrüsenerkrankung, Diabetes mellitus, Hämochromatose) oder aber idiopathisch bedingt sein. Zu unterscheiden ist die DCM vor allem von der ischämischen Herzerkrankung, die im Verlauf ebenfalls eine Dilatation des Ventrikels nach sich zieht. Die Prävalenz liegt bei ca. 1/3.000.
Arrhythmogene Kardiomyopathie (ACM)
Aufgrund eines fettig-fibrösen Umbaus entsteht eine Dilatation und Dysfunktion des Myokards. Die ursprüngliche Bezeichnung „a rrhythmogene rechts-
ventrikuläre Dysplasie“ resultierte aus der Annahme, es handle sich um eine Entwicklungsstörung des rechten Herzens. Dank moderner Untersuchungsmethoden wie der kardialen Magnetresonanztomografie (MRT) sowie neuer Erkenntnisse im Bereich der Molekulargenetik konnten sowohl linksventrikuläre als auch biventrikuläre Formen diagnostiziert werden, was zu einer Namensänderung führte. Die Prävalenz liegt bei ca. 1/5.000. Häufig basiert die Erkrankung auf einer genetischen Variante.
Restriktive Kardiomyopathie (RCM)
Das Hauptkriterium, die restriktive Hämodynamik, entspricht einer stark eingeschränkten Füllungsfunktion der Ventrikel. Sie lässt sich auf eine Relaxationsstörung des Myokards bei jedoch normaler Wandstärke zurückführen. Die Volumina der Ventrikel sind in der Regel normal oder reduziert. Im Gegensatz dazu sind die Vorhöfe meist stark vergrößert. Die RCM stellt eine äußerst seltene Erkrankung dar.
Nichtdilatative Kardiomyopathie
Der Phänotyp der nichtdilatativen linksventrikulären Kardiomyopathie (NDLVC) schließt all jene Formen von Kardiomyopathien ein, deren pathologische Veränderungen sich nicht eindeutig einer der vier oben genannten Gruppen zuordnen lassen. Laut den europäischen Leitlinien trifft dies auf eine isolierte systolische Dysfunktion ohne Dilatation der Ventrikel sowie auf spezifische pathologische Veränderungen in der kardialen MRT-Untersuchung zu.
Klinisches Erscheinungsbild
Das klinische Bild ist oft unspezifisch. Die Beschwerden betreffen Patient:innen aller Altersgruppen. Bei folgenden Symptomen und Konstellationen sollten Mediziner:innen hellhörig sein:
• Belastungsdyspnoe bis hin zur Ruhedyspnoe und Leistungsminderung sind häufige Erstmanifestationen.
• Palpitationen, Herzrhythmusstörungen und Synkopen, vor allem bei jungen Patient:innen ohne bekannte kardiale Vorerkrankung, fungieren als wichtiger Warnhinweis.
• Angina-pectoris-ähnliche Beschwerden können in seltenen Fällen auftreten, insbesondere bei der obstruktiven Form einer HCM.
• Zeichen einer Herzinsuffizienz – wie periphere Ödeme, Halsvenenstauung, Hepatomegalie oder Pleuraergüsse –deuten auf eine fortgeschrittene Erkrankung hin.
• Fälle von plötzlichem Herztod bei Angehörigen ersten Grades oder bekannte Kardiomyopathien in der Familie stellen bedeutende anamnestische Hinweise dar.
Diagnostik in der hausärztlichen Praxis
Diese Aufgabe beinhaltet die frühe Verdachtsdiagnose und die Einleitung einer gezielten Abklärung. Eine Basisdiagnostik, bestehend aus Anamnese, körperlicher Untersuchung, EKG sowie der Bestimmung laborchemischer Parameter, sollte bereits vor der Überweisung in die kardiologische Facharztpraxis erfolgen.
Anamnese
Zusätzlich zu den oben erwähnten klinischen Beschwerden sollte während des Anamnesegesprächs der Fokus auf eine mögliche familiäre Häufung sowie auf eine Exposition gegenüber kardiotoxischen Noxen gelegt werden. Im Speziellen ist nach regelmäßigem Alkoholkonsum, Drogen- oder Substanzmissbrauch, einer erhaltenen Immunchemotherapie sowie nach früheren bzw. bekannten infektiösen Erkrankungen des Herzens zu fragen. Im Rahmen der körperlichen Untersuchung muss auf Anzeichen einer Rechts- oder Linksherzinsuffizienz geachtet werden. Insbesondere bei jungen Patient:innen mit Herzinsuffizienz kann eine genetische Erkrankung mit systemischer Beteiligung vorliegen. Die begleitenden Symptome reichen von Entwicklungsstörungen über Hörund Seheinschränkungen bis hin zu Gangunsicherheiten oder allgemeiner Muskelschwäche. Bei erwachsenen Patient:innen mit Herzschwäche kann ein bilaterales Karpaltunnelsyndrom auf eine kardiale Amyloidose hindeuten –oder Angiokeratome auf einen Morbus Fabry. Pathologische Herzgeräusche können Hinweise auf eine Obstruktion
des linken Ventrikels bei HCM (Systolikum) oder auf ein sekundär erworbenes Herzklappenvitium im Rahmen der Kardiomyopathie (Systolikum/Diastolikum) darstellen.
Eine standardisierte Blutdruckmessung liefert Hinweise auf das Vorliegen eines arteriellen Hypertonus als Differenzialdiagnose im Rahmen der Ursachenabklärung und unterstützt zugleich die Überwachung der Herzinsuffizienztherapie.
Laborchemische Basisdiagnostik
Diese umfasst eine Untersuchung des Blutes, die Erhebung der Leber- und Nierenfunktionsparameter, die Untersuchung der Schilddrüse sowie die Ermittlung der beiden kardialen Parameter hochsensitives Troponin I oder T und des natriuretischen Peptids Typ B (BNP). Ein leicht erhöhtes Troponin ist häufig nachweisbar und spiegelt die chronische Schädigung des Herzmuskels wider. Anders als bei der ischämischen Schädigung des Myokards fehlt jedoch der typische dynamische Enzymverlauf. Ein pathologisch erhöhter BNPWert fungiert als Hinweis auf eine Überlastung oder Schwäche des Herzmuskels und dient der Diagnose, Prognose sowie Therapieüberwachung der Patient:innen.
Das Elektrokardiogramm
Auffälligkeiten zeigen sich häufig bereits im Ruhe-EKG, wobei ein unauffälliges EKG eine Kardiomyopathie nicht ausschließt. Die meisten Veränderungen sind zwar unspezifisch, können bei Vorliegen gewisser Muster jedoch wertvolle Hinweise liefern. Folgende Veränderungen sollten Ärzt:innen an eine Erkrankung des Myokards denken lassen:
Hypertrophe Kardiomyopathie
• Linksherzhypertrophiezeichen: hohe R-Amplituden in V4-V6, I, aVL; tiefe S in V1/V2
• Repolarisationsstörungen: ST-Senkungen und T-Negativierungen, v. a. in den Ableitungen mit Linksherzhypertrophiezeichen
• Vorhofflimmern
Dilatative/nichtdilatative Kardiomyopathie
• unspezifische ST-Strecken und T-Wellen-Veränderungen
• Schenkelblockbilder
• Vorhofflimmern
• Kammerarrhythmien: häufig ventrikuläre Extrasystolen oder ventrikuläre Tachykardie
Restriktive Kardiomyopathie/ kardiale Amyloidose
• Niedervoltage
• Vorhofflimmern oder -flattern
• unspezifische Repolarisationsstörungen
Arrhythmogene Kardiomyopathie
• T-Negativierungen in den rechtspräkordialen Ableitungen (V1, V2, V3) ohne kompletten Rechtsschenkelblock
• T-Negativierungen in den Ableitungen V4, V5 und V6
• Epsilonwelle in den rechtspräkordialen Ableitungen (V1-V3)
Grundpfeiler der Therapie von Kardiomyopathien in der hausärztlichen Praxis
Ein zentraler Aspekt ist die Lebensstilberatung, die sowohl körperliche Aktivität als auch Ernährung berücksichtigt. Sport im niedrigen bis moderaten Ausdauerbereich ist für alle Patient:innen mit Kardiomyopathie sicher, solange kein Hinweis auf eine aktive Inflammation oder eine kardiale Dekompensation vorliegt. Für ambitionierte Freizeit- sowie Hochleistungssportler:innen gibt es keine allgemeingültigen Empfehlungen.
Diese Situation erfordert eine umfangreiche kardiologische Abklärung mit individueller Beurteilung. In puncto Ernährung hat sich eine mediterrane Kost mit Salzrestriktion (< 6 g/Tag) als ratsam erwiesen, zudem sind Alkoholund Nikotinkarenz essenziell. Ebenfalls zur hausärztlichen Aufgabe gehören das Management kardiovaskulärer Risikofaktoren, etwa einer arteriellen Hypertonie, eines Diabetes mellitus oder einer Dyslipidämie, sowie die Empfehlung jährlicher Impfungen, beispielsweise gegen Influenza und COVID-19. Ein weiterer Schwerpunkt liegt auf der medikamentösen Therapie. Hausärzt:innen übernehmen die Einleitung, Anpassung und Überwachung der allgemeinen Herzinsuffizienztherapie. Bei reduzierter Pumpfunktion (< 40 %) basiert diese auf der Vier-Säulen-Therapie, bestehend aus ARNI-/ACE-Hemmer (alternativ bei Unverträglichkeit AT1-Blocker), Betablocker, Mineralokortikoid-Rezeptorantagonist und SGLT2-Hemmer. Diese sollten möglichst frühzeitig und kombiniert eingesetzt sowie forciert auf die Zieldosis titriert werden. Bei Herzinsuffizienz mit mäßiggradig eingeschränkter oder erhaltener Ejektionsfraktion kommt aktuell eine SGLT2-HemmerMonotherapie zur Anwendung. Diuretika, vorrangig in Form von Schleifendiuretika, werden bei Volumenüberlastung eingesetzt. Bei Vorhofflimmern erfolgt die Kontrolle der Antikoagulation. Liegen eine kardiale Amyloidose oder eine HCM vor, sollte die Antikoagulation
Hausärzt:in DFP – Das Wichtigste in Kürze
Kardiomyopathien bilden eine heterogene Gruppe von Erkrankungen des Herzmuskels, die nicht ausreichend durch KHK, arterielle Hypertonie, Herzklappenvitien oder angeborene Herzfehler erklärt werden können.
Unterschieden werden ein hypertropher, ein dilatativer, ein nichtdilatativer, ein arrhythmogener und ein restriktiver Phänotyp.
Das EKG zeigt häufig unspezifische Veränderungen, kann jedoch bereits Hinweise auf die Diagnose liefern.
Eine begleitende Herzinsuffizienz sollte frühzeitig erkannt und gemäß den aktuellen Empfehlungen der ESC behandelt werden.
Sport im niedrigen und moderaten Ausdauerbereich ist für Patient:innen mit Kardiomyopathie sicher.
Eine zeitnahe Überweisung an die Kardiologie ermöglicht den Zugang zu kausalen Therapien und verbessert somit die Prognose der Patient:innen.
bei Vorhofflimmern unabhängig vom CHA2DS2-VA-Score initiiert werden. Zuletzt ist die Patient:innenschulung ein essenzieller Bestandteil der Betreuung. Betroffene sollten lernen, Dekompensationszeichen wie Gewichtszunahme, zunehmende Dyspnoe oder Ödeme zu erkennen, regelmäßig Blutdruck und Gewicht zu kontrollieren sowie ihre Medikamente korrekt einzunehmen. Die Aufklärung über Krankheitsverlauf, Risikofaktoren und Therapieziele ist unverzichtbar für die Förderung von aktiver Mitarbeit und Compliance.
Fazit
In der hausärztlichen Praxis kommt der frühzeitigen Erkennung von Kardiomyopathien eine zentrale Bedeutung zu. Neben der Durchführung der Basisdiagnostik ist eine zügige Überweisung an spezialisierte Kardiolog:innen essenziell. Bei auftretenden Symptomen einer Herzinsuffizienz ist es wichtig, diese mit einer optimalen medikamentösen Therapie zu kontrollieren. Schlussendlich ist die enge Kooperation mit Kardiolog:innen unerlässlich, um einen Zugang zu kausalen Therapien zu ermöglichen und die Prognose der Patient:innen langfristig zu verbessern.
Literatur:
Arbelo E et al., Eur Heart J. 2023;44(37):3503-3626.
Wang Y et al., Curr Cardiol Rep. 2023 Oct;25(10): 1299-1317.
Elliott P et al., Eur Heart J 2008; 29: 270–6.
Corrado D et al., Int J Cardiol. 2020;319:106-114. Corrado D et al., Int J Cardiol. 2024;395:131447.
DFP-Pflichtinformation
Fortbildungsanbieter: Österreichische Gesellschaft für Allgemein- und Familienmedizin Lecture Board:
Dr.in Johanna Holzhaider 2. Vizepräsidentin der OBGAM Gruppenpraxis Sandl, Oberösterreich
OA Dr. Christian Reiter, PhD Abteilung für Kardiologie und Internistische Intensivmedizin, Kepler Universitätsklinikum, Linz <
DFP-Literaturstudium HAUSÄRZT:IN
So machen Sie mit: Entsprechend den Richtlinien der ÖÄK finden Sie im Anschluss an den Fortbildungsartikel Multiple-Choice Fragen. Eine Frage gilt dann als richtig beantwortet, wenn Sie von den vorgegebenen Antworten alle richtigen angekreuzt haben. Für eine positive Bewertung ist erforderlich, dass Sie 2 der 3 Fragen richtig beantworten. In diesem Fall wird 1 DFP-Fachpunkt angerechnet.
Online lesen und beantworten:
Dieser Fortbildungsartikel inkl. Test steht online auf Gesund.at und meindfp.at noch 2 Jahre zur Verfügung. Wenn Sie dieses elektronische Angebot nutzen, erhalten Sie auch die Teilnahmebestätigung elektronisch.

Per E-Mail oder Post:
Schicken Sie den beantworteten Fragebogen bitte per Mail als Scan-Dokument an office@gesund.at oder per Post an Redaktion HAUSÄRZT:IN/RMA Gesundheit GmbH, Am Belvedere 10 / Top 5, 1100 Wien.
Einsendeschluss: 30. April 2026.
Unsere aktuellen Fortbildungen finden Sie unter Gesund.at (DFP-Fortbildungen).
DFP-Fragen zu „Kardiomyopathien“
Die Anzahl der richtigen Antworten ist nach jeder Frage in Klammern angegeben.
1 2
Was ist kein klassischer Phänotyp? (1 richtige Antwort)
Hypertrophe Kardiomyopathie.
Ischämische Kardiomyopathie.
Arrhythmogene Kardiomyopathie.
Dilatative Kardiomyopathie.
Die Therapie einer Herzinsuffizienz bei Patient:innen mit Kardiomyopathie beinhaltet ... (3 richtige Antworten)
… einen SGLT2-Hemmer.
… einen ARNI-/ACE-Hemmer.
… einen Betablocker.
…einen Kalziumantagonisten.
Welche der Aussagen ist falsch? (1 richtige Antwort) 3
Patient:innen mit HCM werden unabhängig vom CHA 2 DS2VA-Score bei Vorhofflimmern antikoaguliert.
Symptome der Herzinsuffizienz oder Palpitation bis hin zu Synkopen stellen häufig erste Anzeichen einer Kardiomyopathie dar.
Niedriger bis moderater Ausdauersport ist für alle Patient:innen mit Kardiomyopathie sicher und kann laut den Leitlinien empfohlen werden.
Eine familiäre Häufung liegt bei Kardiomyopathien typischerweise nicht vor.

Bitte gut leserlich ausfüllen und E-Mail-Adresse angeben:
Name PLZ/Ort
Anschrift
Sie haben ein Fortbildungskonto?
JA – dann buchen wir Ihre DFP-Punkte automatisch!
Dazu brauchen wir Ihre ÖÄK-Ärztenummer und E-Mail-Adresse:
NEIN – ich möchte meine Teilnahmebestätigung per Post erhalten per E-Mail erhalten
Unterschätztes kardiovaskuläres Risiko
Real-World-Daten zeigen Diskrepanzen zwischen Leitlinien
Kardiovaskuläre Erkrankungen (CVD) sind die Haupttodesursache in Europa. Jedes Jahr sterben mehr als vier Millionen Menschen an einer CVD – was 45 % aller Todesfälle entspricht. Obwohl kardiovaskuläre Erkrankungen also nach wie vor die führende Todesursache darstellen, werden zahlreiche Patient:innen nicht adäquat behandelt, da ihr individuelles kardiovaskuläres Risiko häufig unterschätzt wird. Daraus resultiert ein erhebliches verbleibendes Risiko kardiovaskulärer Ereignisse.1
Bei einer Zwischenauswertung von Daten der MILOS-Studie wurde die Übereinstimmung des ärztlich eingeschätzten Risikos und der standardisiert nach den Leitlinien vorgenommenen kardiovaskulären Risikoklassifikation untersucht. Basis hierfür waren die Leitlinien der European Society of Cardiology (ESC) und der European Atherosclerosis Society (EAS).2
Die MILOS-Studie ist eine laufende, prospektive, nichtinterventionelle Beobachtungsstudie, die die Effektivität und Sicherheit von Bempedoinsäure allein oder in Fixkombination mit Ezetimib bei Patient:innen mit Hypercholesterinämie beziehungsweise gemischter Dyslipidämie evaluiert. Zwischen Okto-
Anteil der Patient:innen (%)
Prüfärzt:in (n=200)
ber 2022 und Februar 2024 wurden erwachsene Patient:innen aus Österreich, Belgien, Italien und dem Vereinigten Königreich in die Studie aufgenommen. Das kardiovaskuläre Ausgangsrisiko (niedrig, moderat, hoch oder sehr hoch) wurde von der jeweiligen Prüfärzt:in eingeschätzt und mit dem nach den ESC-/EAS-Leitlinien berechneten Risiko abgeglichen, um Übereinstimmungen und Abweichungen in der Risikoklassifikation zu erheben. Präsentiert wurden die vorläufigen Ergebnisse auf dem Kongress der European Society of Cardiology Ende August in Madrid.3 Insgesamt analysierte man Daten von 2.121 Patient:innen aus Österreich (n = 200), Belgien (n = 375), Italien (n = 1.310) und England (n = 236). In allen Ländern zeigten sich erhebliche Abweichungen zwischen der von der Prüfärzt:in durchgeführten und der zentral nach den ESC-/ EAS-Leitlinien erfolgten Risikoklassifikation – insbesondere bei Patient:innen mit hohem oder sehr hohem kardiovaskulärem Risiko (siehe Abbildung).
19 bis 63 Prozent der Patient:innen waren durch die ärztliche Einschätzung falsch klassifiziert – bei der Mehrheit dieser Fälle wurde das kardiovaskuläre Risiko tenden-
und Praxis
ziell unterschätzt. Ein hohes kardiovaskuläres Risiko wurde in 28 bis 48 Prozent der Fälle, ein sehr hohes Risiko in 16 bis 67 Prozent als zu gering eingestuft.3
Diese Daten aus den vier europäischen Ländern belegen, dass das tatsächliche kardiovaskuläre Risiko der Patient:innen in der klinischen Praxis häufig unterschätzt wird. Über alle Länder hinweg wurde das Risiko bei drei bis fünf von zehn Patient:innen mit hohem Risiko und bei zwei bis sieben von zehn Patient:innen mit sehr hohem Risiko als zu niedrig eingestuft.
Folglich bedarf es den Studienautor:innen zufolge gezielter Strategien, um zu verstehen, warum die Bewertung des kardiovaskulären Risikos gemäß den Empfehlungen der europäischen Leitlinien nicht korrekt implementiert ist. Durch entsprechende Maßnahmen lasse sich sicherstellen, dass Patient:innen eine angemessene, leitliniengerechte Therapie erhalten.3
Jasmin Sucher, MA
Quellen:
1 Ray KK et al., Lancet Reg Health Eur. 2023;29:100624.
2 Mach F et al., Eur Heart J. 2020;41:111–88.
3 Parhofer KG et al., Underestimation of cardiovaskular risk in four European countries: results from the prospective, non-interventional MILOS study; 2025 SC Poster; präsentiert auf dem Kongress der European Society of Cardiology 2025 in Madrid, Spanien.

Prüfärzt:in (n=373)
Prüfärzt:in (n=1310)
Prüfärzt:in (n=224) zentral (n=167) zentral (n=337) zentral (n=1086) zentral (n=173)
Österreich Belgien Italien Vereinigtes Königreich
Niedriges oder moderates Hohes kardiovaskuläres Risiko Sehr hohes kardiovaskuläres Risiko kardiovaskuläres Risiko n = Anzahl der untersuchten Patient:innen
Abbildung: Kardiovaskuläres Ausgangsrisiko: ärztliche Einschätzung vs. standardisierte Berechnung nach ESC-/EAS-Leitlinien. Patient:innen ohne kardiovaskuläres Risiko wurden ausgeschlossen. Aufgrund der Rundung ergibt die Summe der Spalten möglicherweise nicht 100. KV: kardiovaskulär; UK: United Kingdom.3
MILOS-Register bestätigt
Bempedoinsäure – effektive und sichere LDL-C Senkung …
… bei Patient:innen mit Diabetes im klinischen Alltag
Das MILOS-Register ist eine europäische, prospektive, nicht-interventionelle Studie zur Wirksamkeit und Sicherheit von Bempedoinsäure, entweder als Monotherapie oder in Kombination mit Ezetimib, bei Patient:innen mit Hypercholesterinämie oder gemischter Dyslipidämie. Für die vorliegende Analyse wurden Daten von insgesamt 2.121 Patient:innen aus Österreich, Belgien, Italien und dem Vereinigten Königreich ausgewertet.
In diesen Ländern wurden 394 Patient:innen mit Diabetes, 450 mit Prädiabetes und 1.234 mit Normoglykämie eingeschlossen.
Die Patient:innen mit Diabetes waren im Mittel etwas älter (67,7 Jahre) als jene ohne Diabetes (65,1 Jahre) und wiesen einen höheren BMI (28,5 kg/m²) auf. Die AusgangsLDL-C-Werte vor Therapiebeginn lagen bei den Diabetespatient:innen mit durch-
schnittlich 103,6 mg/dL etwas niedriger als bei Patient:innen mit Prädiabetes und Normoglykämie (jeweils 116,8 mg/dL). Zudem zeigte sich bei den Diabetespatient:innen eine höhere Prävalenz von Bluthochdruck (80,5 %) und sekundärer Prävention (60,7 %) im Vergleich zu den anderen Gruppen. Die lipidsenkende Therapie vor Beginn der Bempedoinsäure-Behandlung bestand bei den Patient:innen überwiegend aus Statinen, häufig in Kombination mit Ezetimib. Nach achtwöchiger Behandlung zeigte sich in allen glykämischen Subgruppen eine durchschnittliche LDL-C-Reduktion von über 20 %. Die LDL-C-Zielerreichung nach ESC/ EAS-Richtlinien verbesserte sich deutlich, was die Wirksamkeit von Bempedoinsäure im realen klinischen Alltag unterstreicht. Die Sicherheitsevaluierung ergab eine geringe Rate an unerwünschten Arznei-

mittelwirkungen (5,8 % bei Diabetespatient:innen), wobei schwerwiegende Nebenwirkungen selten waren und keine Todesfälle auftraten. Bei Patient:innen mit Diabetes lag die Abbruchrate aufgrund von Nebenwirkungen bei etwa 3,6 %. Zusammenfassend bestätigen die Daten der MILOS-Studie die Effektivität und Sicherheit von Bempedoinsäure als ergänzende lipidsenkende Therapie bei Patient:innen mit und ohne Diabetes. Bempedoinsäure führte in diesem Register zu einer Verbesserung der LDL-C-Kontrolle bei Hochrisikopatient:innen im niedergelassenen Bereich, wie auch in der Klinik.
Referenz: Parhofer et al. Impact of Bempedoic Acid on LDL-C Management in Patients With and Without Diabetes: Insights from the MILOS Study, poster presentation at EASD, Vienna, 2025.
Ein komplexes Krankheitsbild
Adipositas: Mit dem sensiblen Thema in der hausärztlichen Betreuung umgehen
Adipositas gehört zu den häufigsten chronischen Erkrankungen in Österreich. Etwa 17 % der Erwachsenen haben einen BMI ≥ 30 kg/m², bei Kindern und Jugendlichen liegt die Prävalenz bei 6-8 %. Oftmals bestehen Begleiterkrankungen wie Typ-2-Diabetes, Hypertonie, Dyslipidämie oder nichtalkoholische Fettleber. Für Hausärzt:innen bedeutet dies: Adipositas stellt ein alltägliches Gesundheitsproblem dar, das einen ganzheitlichen, langfristigen und vor allem wertschätzenden Umgang erfordert.
Sprache als therapeutisches Werkzeug

GASTAUTOR: Andreas Wartha Ernährungsberater, Trainer und Autor, der-diabetesexperte.de
heitssystem. Empathische, wertfreie Kommunikation ist daher nicht nur höflich, sondern auch zentral für den Therapieerfolg. Neutrale Begriffe und offene Fragen fördern das Vertrauen und die Motivation.
Konventionelle Ernährungstherapie
Das Ziel ist – neben einer kurzfristigen Gewichtsabnahme –die nachhaltige Veränderung der Essgewohnheiten.
• Es wird eine moderate Kalorienreduktion von 500-800 kcal pro Tag unter dem individuellen Bedarf empfohlen.
• Stark verarbeitete Lebensmittel sollten reduziert werden.
• Flexible Ansätze wie mediterrane Kost, Low Carb oder Intervallfasten können individuell realisiert werden. Schon ein Gewichtsverlust von 5-10 % verbessert messbar Blutdruck, Blutzucker und Blutfettwerte.
Bewegungstherapie
Regelmäßige Bewegung erhöht den Energieverbrauch, erhält Muskelmasse und verbessert die Insulinempfindlichkeit.
• Empfohlen wird ein moderates Ausdauertraining von mindestens 150 Minuten pro Woche.
Menschen mit Adipositas haben häufig Stigmatisierung erlebt – auch im Gesund-
boso
• Die Ernährung sollte einen hohen Anteil an Gemüse, Vollkornprodukten, Hülsenfrüchten und gesunden Fetten enthalten.
medicus exclusive
Automatisierte Dreifachmessung mit Mittelwertanzeige

• Sinnvoll ist zusätzlich ein Krafttraining, das 2-3 Mal pro Woche absolviert wird.
• Generell ist die Steigerung der Alltagsaktivität (z. B. Treppensteigen, Gehen, Radfahren) wichtig.

So individuell wie die G esundheit.
boso medicus exclusive lässt sich auf die persönlichen Bedürfnisse einstellen, bietet zahlreiche Statistikfunktionen f ür eine optimale Beurteilung der Blutdruckwerte und ist besonders empfohlen bei er höhter Blutdruckvariabilität. Überzeugend in jeder Beziehung: das elegante Design, die hochwertige Verarbeitung und ein Funktionsumfang, der keine Wünsche offen lässt . Und das alles so einfach und benutzerfreundlich, wie Sie und Ihre Patienten es von boso gewohnt sind: Die große Anzeige und die zuschaltbare Sprachausgabe machen die Blutdruckmessung besonders einfach und komfortabel – nicht nur für ältere oder sehbehinderte Menschen.


Erhältlich in Apotheke und Sanitätsfachhandel.
BOSCH + SOHN GmbH & Co. KG Bahnhofstraße 64 | 72417 Jungingen www.boso.de

Verhaltenstherapie
Dabei geht es darum, individuelle Essmuster zu erkennen, emotionale Auslöser zu identifizieren und neue Strategien im Umgang mit Essen zu entwickeln. Bewährte Methoden sind Selbstbeobachtung durch Essprotokolle sowie Zielvereinbarungen.
Medikation
Indiziert ist eine medikamentöse Therapie bei einem BMI ≥ 30 oder ab einem BMI ≥ 27 mit Komorbiditäten nach mindestens sechs Monaten konsequenter Lebensstiltherapie ohne ausreichenden Erfolg.
Zum Einsatz kommen GLP-1-Rezeptoragonisten (Semaglutid, Liraglutid) oder bei Diabetes SGLT2-Hemmer. Medikamente sind immer als Ergänzung zur Lebensstiländerung einzusetzen, nicht als deren Ersatz.
Bariatrische Chirurgie
Nach dem Versagen konservativer Therapien besteht bei einem BMI ≥ 40 oder ≥ 35 mit Begleiterkrankungen die Indikation für eine bariatrische Operation. Zu den gängigen Verfahren zählen der Schlauchmagen und der Magenbypass. Die Rolle der Hausärzt:in umfasst die Vorbereitung, Koordination und langfristige Nachsorge inkl. Nährstoffkontrollen und Supplementation.
Langfristige Betreuung
Adipositas ist eine lebenslange Erkrankung. Rückfälle kommen häufig vor und sollten als Teil des Krankheitsverlaufs verstanden werden. Regelmäßige Kontrollen, flexible Anpassungen der Therapie und psychosoziale Unterstützung sind entscheidend.
Fazit
Adipositas erfordert ein strukturiertes, interdisziplinäres und empathisches Vorgehen. Ernährung und Bewegung bilden die Basis, bereichert um Verhaltenstherapie. Medikation und Chirurgie stellen wichtige Ergänzungen in ausgewählten Fällen dar. Hausärzt:innen sind Diagnostiker:innen, Motivator:innen und Koordinator:innen zugleich.
Literatur beim Verfasser.
X HAUSÄRZT:IN-Buchtipp
Diabetes Typ 2 – Das Männerbuch
EINFACH MESSEN EINFACH INSTANT


1 2 3
EINFACH ZU SCHULEN einfach für Ihre Patienten – einfach für Sie
EINFACHE HANDHABUNG dank intuitiver Funktionen
EINFACH ZUVERLÄSSIG durch Überprüfung auf über 200 Störsubstanzen1
Management der peripheren arteriellen Verschlusskrankheit
Therapieschemata
und -ziele
aus den ESC-Leitlinien im Überblick
2024 wurde ein Update der ESC-Guidelines zur peripheren arteriellen Verschlusskrankheit (pAVK) und zu aortalen Erkrankungen publiziert.* Neu in diesem Update war vor allem die dominante Platzierung des aortalen Erkrankungsbildes –die ESC Working Group Peripheral Arterial Diseases wurde quasi um das aortale Feld erweitert. In den Guidelines ist dadurch ein deutlicher Fokus auf den operativen Teil der Behandlung der Aorta im Gesamten gelegt worden. Schwerpunkte dieses Beitrags sind die Relevanz von Behandlungsaspekten bei pAVK sowie Neuerungen. Dabei wird auf einen holistischen Ansatz gesetzt, der einerseits die Notwendigkeit der interdisziplinären Zusammenarbeit bei einem Hochrisikokollektiv, andererseits den Abklärungs-, Behandlungs- und Follow-up-Verlauf widerspiegelt (siehe Abb. 1).
Lipidziele erreichen

GASTAUTORIN: Univ.-Prof.in Dr.in Marianne Brodmann Leiterin der Klinischen Abteilung für Angiologie, Med Uni Graz
illustration: from diagnosis to treatment, a holistic peripheral arterial and ...
Die pAVK ist eine zunehmende Erkrankung mit der höchsten Inzidenz im hohen Lebensalter. Um ihr Fortschreiten zu verhindern, ist es unumgänglich, die unterschiedlichen Risikofaktoren zu erkennen und zu behandeln. Demgemäß bein-
halten die neuen Guidelines einen besonderen Fokus auf Lifestylemodifikationen und Lipidtherapie. Es wurde festgelegt, dass bei pAVK-Patient:innen unbedingt die LDLZielwerte zu erreichen sind. Das ultimative Ziel für den LDL-Cholesterinwert sollte unter 55 mg/dl liegen bzw. eine über 50%ige Reduktion des Ausgangswerts darstellen. Die erste Eskalationsstufe bei Statinen, um die Zielwerte zu erreichen, ist eine Kombination mit Ezetemib. Sollten sich die Zielwerte mit der maximal tolerierten Dosis von Statinen und Ezetemib nicht erreichen lassen, ist eine Umstellung auf PCSK9-Inhibitoren indiziert. Bei statinintoleranten Patient:innen, welche die Zielwerte mit Ezetemib nicht erreichen, sollte man Bempedoinsäure entweder allein oder in Kombination mit einem PCSK9-Inhibitor hinzufügen. Fibrate sollten nicht mehr verwendet werden, um die Cholesterinwerte zu senken.
Diese Therapieschemata sind nicht nur bei der pAVK, sondern auch bei einem thorakalen oder abdominellen Aortenaneurysma zu beherzigen.
Lifestylemodifikationen
Im Bereich der Lifestylemodifikationen wird vor allem die Relevanz des Gehtrainings hervorgehoben. Bei jeder Patient:in mit symptomatischer pAVK ist ein SET („supervised exercise training“) indiziert, vor allem auch nach erfolgreicher Intervention, entweder mittels offener Chirurgie oder mittels endovaskulärer Therapie. Ist ein „supervised exercise training“ nicht verfügbar oder möglich, sollte ein sogenanntes „home based exercise program“ zusammengestellt werden.
Dieses kann zum Beispiel so gestaltet sein, dass die Patient:in dreimal pro Woche über je 30 Minuten ein Gehtraining absolviert – insgesamt zwölf Wochen lang. Damit ist es auch möglich, bei Patient:innen mit Claudicatio intermittens die Gehstrecke zu erhöhen.
Gefäßinterventionen
Erst nach adäquat durchgeführtem Gehtraining und keiner Verbesserung der Claudicatio ist eine Gefäßintervention erlaubt. Diese sollte primär endovaskulär vorgenommen werden. Die Art der Intervention ist nach Gefäßregion und Morphologie der Gefäßläsion zu wählen (siehe Abb. 2). Für den Bereich der Beckenarterien wird primär eine Stentimplantation empfohlen, im Bereich der Oberschenkelgefäße (Arteria femoralis superficialis und Arteria poplitea) fungiert eine Therapie mit medikamentenbeschichteten Ballonen als primärer Ansatz. Eine Bypassoperation sollte nur dann ange-
Abb. 1: Von der Diagnose zur Therapie: ein holistischer Ansatz. >
strebt werden, wenn die endovaskuläre Therapie nicht erfolgversprechend erscheint, eine autologe Vene für den Bypass vorhanden und das Operationsrisiko für die Patient:in gering ist. Im Falle einer schwer limitierenden Claudicatio kann im Zuge des Eingriffs die Revas-
kularisation der Unterschenkelarterien erfolgen.
Cardiovascular risk modification and healthy lifestyle and targets in patients with peripheral ...
Um Reobstruktionen oder erneute Verschlüsse zu verhindern, ist bei Patient:innen mit pAVK eine adäquate Nachsorge essenziell. Jedenfalls ist nach einer Gefäßintervention eine zu-
Figure 15 Patients with chronic symptomatic PAD after endovascular revascularization.
b.i.d., twice daily; DAPT, dual ...

Abb. 2: Management kardiovaskulärer Risikofaktoren und Lifestylemodifikationen.
mindest einmal jährlich stattfindende Follow-up-Untersuchung indiziert. Bei Patient:innen mit kritischer Extremitätenischämie muss sofort gehandelt werden. Die Therapieentscheidung gilt es, interdisziplinär zu fällen. Nicht nur die Intervention, also die Gefäßeröffnung, hat sich als wichtig und erforderlich erwiesen, sondern auch eine Wundtherapie ist zwingend durchzuführen. Für die Intervention gelten die gleichen Entscheidungsregeln wie bei Claudicatiopatient:innen – mit dem einen Unterschied, dass der optimale Blutzustrom zur Wunde, und somit zu allen Gefäßregionen, die für die Wundheilung relevant sind, in einem Schritt zu eröffnen ist.
Der erste Therapieansatz wiederum ist endovaskulär. Nur bei einem sehr geringen Operationsrisiko, einer ZweiJahres-Überlebenswahrscheinlichkeit von über 50 % und einem autologen Bypass sollte man eine chirurgische Sanierung ins Auge fassen.
Nachsorgetherapie
Issue 36, 21 September 2024, Pages 3538–3700, https://doi.org/10.1093/eurheartj/ehae179 subject to copyright: please see the slide notes for details.
©
Patient:innen mit pAVK sollten unbedingt eine adäquate Nachsorgetherapie zur Verhinderung von Reobstruktionen/ Verschlüssen erhalten. Diesbezüglich wird in der Leitlinie vor allem auf eine neue Therapieoption verwiesen, das COMPASS-Regime. Patient:innen mit einem hohen Risiko, eine Progression der pAVK oder Reobstruktionen zu erleiden, sowie mit geringem Blutungsrisiko, sollten Rivaroxaban 2,5 mg 2 x 1 und ASS 100 mg 1 x 1 als Dauertherapie verordnet bekommen. Generell sollten Patient:innen, die eine asymptomatische pAVK und zugleich Diabetes als Komorbidität haben, einmal täglich Aspirin 100 mg einnehmen (siehe Abb. 3).
Abb. 3: Antithrombotische Therapie nach Revaskularisation. <
NACHBERICHT
Literatur:
* Mazzolai L et al., ESC Guidelines for the management of peripheral arterial and aortic diseases: Developed by the task force on the management of peripheral arterial and aortic diseases of the European Society of Cardiology (ESC). Endorsed by the European Association for Cardio-Thoracic Surgery (EACTS), the European Reference Network on Rare Multisystemic Vascular Diseases (VASCERN), and the European Society of Vascular Medicine (ESVM), European Heart Journal, Volume 45, Issue 36, 21 September 2024, Pages 3538–3700, doi.org/10.1093/eurheartj/ehae179
Die Expertin war Vortragende zum Thema bei der ÖKG-Jahrestagung 2025, 4.-7. Juni 2025, Salzburg Congress.
Heart J, Volume 45, Issue 36, 21 September 2024, Pages 3538–3700, https://doi.org/10.1093/eurheartj/ehae179
content of this slide may be subject to copyright: please see the slide notes for details.
Fehlgefaltet
Kardiale Amyloidose: Aktueller Stand der Diagnostik und Therapie

© Klaus Ranger

GASTAUTORIN: Dr.in Elisabeth Sattler
Fachärztin für Innere Medizin und für Kardiologie in Wien
Die kardiale Amyloidose ist eine infiltrative Kardiomyopathie, verursacht durch die Ablagerung fehlgefalteter Proteine im Myokard. Die Folgen: erhöhte Wandsteifigkeit, restriktive Füllungsstörung und schließlich Herzinsuffizienz. Lange wurde sie als seltene Erkrankung betrachtet, doch zeigt sich heute, dass insbesondere ältere Patient:innen mit Herzinsuffizienz und erhaltener Ejektionsfraktion (HFpEF) oder Aortenstenose deutlich häufiger von einer kardialen Amyloidose betroffen sind als bisher angenommen.
Ätiologie und Pathophysiologie
Hauptformen sind die Leichtketten(AL-)- und die Transthyretin (ATTR-)-Amyloidose.
Bei der AL-Amyloidose entstehen Amyloidfibrillen aus monoklonalen Immunglobulin-Leichtketten, die von klonalen Plasmazellen produziert werden. Etwa 10 % der Patient:innen mit MGUS oder Multiplem Myelom entwickeln eine AL-Amyloidose, von denen bis zu 70 % eine kardiale Beteiligung zeigen. Der Verlauf ist rasch progredient und mit hoher Letalität assoziiert.
Die ATTR-Amyloidose resultiert aus der Ablagerung des Leberproteins Transthyretin (TTR), das infolge genetischer Mutationen (ATTRv) oder altersbedingter Instabilität (ATTRwt) fehlfaltet. Die Fibrillen lagern sich im Myokard und Reizleitungssystem sowie häufig in Sehnen, Nerven und im Gastrointestinaltrakt ab. In der klinischen Praxis dominiert die ATTRwt, die bei etwa 10–15 % der HFpEF-Patient:innen über 65 Jahre so -
Schirmherrschaften:







Dank www.symptomsuche.at finden Sie Seltene Erkrankungen online! Nach Eingabe der Symptome werden mögliche Erkrankungen angezeigt und Sie können die Ursachen der Beschwerden früher eingrenzen. So ist es möglich, Seltene Erkrankungen rascher zu diagnostizieren und zu therapieren – und Sie ersparen Ihren Patient:innen unnötige Irrwege. Seltene Erkrankungen häufiger erkennen
Für einzelne Krankheitsbildbeschreibungen gibt es DFP-Fortbildungen mittels Online-Test auf www.meindfp.at.
Sponsoren der Plattform:

„Moderne
Therapien
können
Leichtketten. Ein negativer Befund schließt eine AL-Amyloidose mit 99%iger Sicherheit aus.
• NT-proBNP und hs-Troponin dienen der Stadieneinteilung und Verlaufsbeurteilung.
w Bildgebung:
• EKG: manchmal „low voltage“, Pseudoinfarkt-Muster, AV-Blockierungen, häufig Vorhofflimmern.
• ATTR-Amyloidose:
• Acoramidis (Byonttra) sowie Tafamidis (Vyndaquel) stabilisieren das TTR-Tetramer (unter Acoramidis um bis zu 95 %), verbessern das Überleben und die Lebensqualität signifikant.
Prognose
die Krankheitsprogression deutlich verlangsamen. Entscheidend bleibt die frühzeitige Diagnose.“ <
wie bei rund 10 % der Patient:innen mit Aortenstenose nachweisbar ist. Die Amyloidablagerungen führen zu myokardialer Hypertrophie ohne Zellvermehrung, diastolischer Dysfunktion, verminderter Compliance und später zu systolischer Einschränkung. Typisch sind Arrhythmien, AV-Blockierungen, Vorhofflimmern und autonome Dysregulation.
Klinisches Bild
Das klinische Spektrum ist unspezifisch und erschwert die Früherkennung. Typische Zeichen stellen progrediente Belastungsdyspnoe, periphere Ödeme, Orthostase, Müdigkeit und Palpitationen dar.
Bei der AL-Amyloidose können vaskuläre Ablagerungen Angina pectoris und Myokardischämien verursachen. Die Infiltration der Atrien erhöht das Risiko atrialer Thromben auch im Sinusrhythmus. Bei hereditären ATTRFormen treten zusätzlich orthostatische Hypotonie, Synkopen und gastrointestinale Motilitätsstörungen auf.
Diagnostischer Algorithmus
Bei klinischem Verdacht sollte eine strukturierte Abklärung erfolgen:
u Klinische Hinweise: Herzinsuffizienzsymptome, Karpaltunnelsyndrom, Spinalkanalstenose, Sehnenrupturen, Polyneuropathie, autonome Dysfunktion, erektile Dysfunktion. Auffällig ist die Intoleranz gegenüber neurohumoralen Therapien.
v Laborchemie:
• Ausschluss einer AL-Amyloidose durch Serum- und Urin-Immunfixation sowie Bestimmung freier
• Echokardiographie: konzentrische Hypertrophie, diastolische Dysfunktion, granuläre Myokardtextur und typisches „apical sparing“ im Strain-Muster („cherry on top“).
• Kardiale MRT: diffuses subendokardiales Late-Gadolinium-Enhancement (LGE), erhöhtes T1-Mapping und vergrößertes extrazelluläres Volumen (ECV).
• Szintigraphie: Technetium-99mmarkierte Tracer (DPD, PYP, HMDP) ermöglichen bei Fehlen einer monoklonalen Gammopathie eine nichtinvasive Diagnose der ATTR-Kardiomyopathie.
x Histopathologie: Nachweis von Amyloid mittels Kongo-RotFärbung (grünliche Birefringenz). Subtypisierung über Immunhistochemie oder Massenspektrometrie.
y Genetik: bei bestätigter ATTRAmyloidose genetische Analyse zur Differenzierung von ATTRv und ATTRwt.
Therapie
Die Behandlung zielt auf die Stabilisierung der Herzfunktion und die Reduktion der Amyloidbildung ab.
• Herzinsuffizienztherapie: Diuretika zur Volumenkontrolle, vorsichtiger Einsatz von Aldosteronantagonisten. ACE-Hemmer, ARBs oder ARNIs werden häufig schlecht toleriert. Großzügige Indikationsstellung zur oralen Antikoagulation; DeviceTherapie individuell (Schrittmacher, ICD).
• AL-Amyloidose: Unterdrückung der klonalen Plasmazellpopulation durch Kombinationstherapie (Bortezomib, Daratumumab, Dexamethason) und ggf. autologe Stammzelltransplantation. Frühe Diagnosestellung ist prognostisch entscheidend.
Die Prognose hängt wesentlich von Subtyp und Diagnosestadium ab. Ohne Behandlung beträgt die mittlere Überlebenszeit bei AL-Kardiomyopathie nur sechs bis zwölf Monate, bei ATTRwt mehrere Jahre. Moderne Therapien können die Krankheitsprogression deutlich verlangsamen. Entscheidend bleibt die frühzeitige Diagnose.
Fazit
Die kardiale Amyloidose hat sich von einer seltenen, meist letalen Erkrankung zu einer behandelbaren Form der Herzinsuffizienz gewandelt. Fortschritte in Diagnostik und spezifischer Therapie ermöglichen heute eine deutliche Prognoseverbesserung – vorausgesetzt, die Erkrankung wird früh erkannt. Eine enge interdisziplinäre Zusammenarbeit von Kardiolog:innen, Hämatolog:innen und Neurolog:innen ist essenziell, um eine individualisierte und effektive Versorgung dieser komplexen Patient:innengruppe sicherzustellen.
Literatur:
Manolis A et al., Cardiac amyloidosis: An underdiagnosed/underappreciated disease. European Journal of Internal Medicine, Volume 67, 1 – 13. Kiotsekoglou A et al., Echocardiographic diagnosis of cardiac amyloidosis: Does the masquerader require only a "cherry on top"? Echocardiography. 2020 Nov;37(11):1713-1715. doi: 10.1111/echo.14952. PMID: 33283347; PMCID: PMC7814664.
Judge DP et al., Efficacy of Acoramidis on All-Cause Mortality and Cardiovascular Hospitalization in Transthyretin Amyloid Cardiomyopathy. J Am Coll Cardiol. 2025 Mar 18;85(10):1003-1014. doi: 10.1016/j. jacc.2024.11.042. PMID: 40074465.
Pfister R, Hagenacker T, Heemann U et al., Versorgung von Patienten mit kardialer Amyloidose Kardiologie 2024 · 18:036–43. doi.org/10.1007/s12181-023-00653-w 2023 ACC Expert Consensus Decision Pathway on Comprehensive Multidisciplinary Care for the Patient With Cardiac Amyloidosis: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol. 2023 Mar 21;81(11):1076-1126. doi: 10.1016/j.jacc.2022.11.022. Epub 2023 Jan 23. Erratum in: J Am Coll Cardiol. 2023 Mar 21;81(11):1135. doi: 10.1016/j.jacc.2023.02.013. PMID: 36697326.
Maurer MS et al., Consensus Recommendations for the Suspicion and Diagnosis of Transthyretin Cardiac Amyloidosis. Circ Heart Fail. 2019 Sep;12(9):e006075. doi: 10.1161/CIRCHEARTFAILURE.119.006075. Epub 2019 Sep 4. PMID: 31480867; PMCID: PMC6736650.
Vorhofflimmern im EKG1
Bizepssehnenruptur?1 Kurzatmigkeit und Atemnot1
Spinalkanalstenose?1
Früheres beidseitiges Karpaltunnelsyndrom1

Ein klarer Fall von Herzinsuffizienz, oder?
Wenn die Symptome einfach nicht zusammenpassen
Scheinbar eindeutige Symptome, doch der Zustand der Patientin oder des Patienten verschlechtert sich trotz Therapie?2
HANDELN SIE SCHNELL!
Die ATTR-CM ist mit einer hohen Morbidität und Mortalität verbunden. 3
Eine kardiologische Abklärung wird dringend empfohlen.
Einen Schritt voraus
Familienscreening als Chance bei Morbus Fabry
Morbus Fabry ist eine multisystemische lysosomale Speichererkrankung, die zu progredienten Organschäden führt. Sie wird X-chromosomal vererbt. Wird bei einem Familienmitglied Morbus Fabry diagnostiziert, sollten daher alle Angehörigen, die die Erkrankung geerbt haben könnten, gescreent werden. Denn die Erkrankung kann in Abhängigkeit von der Konstellation sowohl an Söhne als auch an Töchter vererbt werden.1,2 Ein frühzeitiges Screening ermöglicht eine rechtzeitige Diagnose und gegebenenfalls den Beginn einer Therapie, bevor Organschäden auftreten.
Julia B. ist 46 Jahre alt, verheiratet und hat einen 14-jährigen Sohn. Sie litt schon länger an einer progredienten allgemeinen Schwäche, einer ausgeprägten Thermosensibilität sowie an peripheren Ödemen der unteren Extremitäten. Bei akut einsetzendem Schwindel mit Gleichgewichtsstörungen, Gangataxie und kognitiven Einschränkungen kontaktierte sie ihren Hausarzt, der sie aufgrund der Symptomatik umgehend zur weiterführenden Diagnostik an die nächstgelegene Universitätsklinik überwies.
Die Untersuchungen ergaben eine arterielle Hypertonie (RR 145/90 mmHg), eine eingeschränkte Nierenfunktion mit einer geschätzten glomerulären Filtrationsrate
(eGFR) von 64 ml/min/1,73 m² sowie eine pathologische Albuminurie. Die kraniale Bildgebung (CT/MRT) zeigte keine Hinweise auf eine akute zerebrale Ischämie oder Hämorrhagie, jedoch einen alten, klinisch inapparenten Hirninfarkt. Die vorübergehenden neurologischen Symptome wurden auf eine transitorische ischämische Attacke (TIA) zurückgeführt.
Angesichts der auffälligen renalen Befunde wurde eine Nierenbiopsie durchgeführt. Die histopathologische Untersuchung ergab Hinweise auf eine lysosomale Speichererkrankung. Elektronenmikroskopisch zeigte sich eine intrazelluläre Akkumulation von Sphingolipiden, insbesondere Globotriaosylceramid (Gb3), in Form charakteristischer „Zebra Bodies“ in verschiedenen renalen Zelltypen – mit Schwerpunkt in den glomerulären Podozyten. Die Verdachtsdiagnose eines Morbus Fabry konnte durch einen Trockenbluttest („Dried Blood Spot“, DBS) mit Nachweis einer α-GalaktosidaseA-Aktivitätsminderung sowie durch eine anschließende molekulargenetische Untersuchung bestätigt werden.
Die multisystemische Manifestation des Morbus Fabry
Morbus Fabry ist eine multisystemische lysosomale Speichererkrankung, die mit
einer Inzidenz von etwa 1 : 40.000 zu den seltenen Erkrankungen („Orphan Diseases“) zählt.1 Ursächlich für diese Stoffwechselerkrankung ist eine X-chromosomal vererbte Mutation im α-Galaktosidase-A-Gen ( GLA -Gen), die zu einem vollständigen oder partiellen Funktionsverlust des Enzyms α-Galaktosidase A (a-GAL A) in den Lysosomen führt.1
Pathophysiologisch imponiert die fortschreitende intrazelluläre Akkumulation von Glycosphingolipiden, vor allem von Globotriaosylceramid (Gb3), mit Entzündungsreaktionen, Hypertrophie und letztlich Fibrosierung. Es kommt zu progredienten Zell- und Organdysfunktionen sowie irreversiblen Spätschäden. Die Symptome sind heterogen und können sich in unterschiedlichen Lebensabschnitten manifestieren (siehe auch Abbildung 1).1
GL-3 Akkumulation
Im Mutterleib
LVH Herzinsuffizienz • Herzrhythmusstörungen
Läsionen in der weißen Hirnsubstanz
Proteinurie

Angiokeratome

Häufig betroffen sind Niere, Herz, Gastrointestinaltrakt, zentrales und peripheres Nervensystem. Unspezifische, aber richtungsweisende Fabry-Symptome können schon im Kindes- und Jugendalter auftreten. Dazu zählen Hitzeempfindlichkeit, Hypohidrose, ein starkes Brennen an Handflächen und Fußsohlen, Angiokeratome sowie gastrointestinale Beschwerden. Eines der wenigen 30er Kindheit
Tinnitus
Neuropathische Schmerzen (Akroparästhesie) Magen-Darm-Beschwerden Hypohidrose
Abbildung 1: Morbus Fabry ist eine multisystemische, fortschreitende Erkrankung 4–6

TIA/Schlaganfall
Terminale Niereninsuffizienz
Hörverlust

LVH: Linksventrikuläre Hypertrophie. TIA: Transitorische ischämische Attacke. Angepasst mit Genehmigung der Japanese Society of Nephrology.
spezifischen Symptome eines Morbus Fabry ist die Cornea verticillata, eine beidseitig auftretende Hornhauttrübung durch wirbelförmige Ablagerungen. Sie stellt meist einen Zufallsbefund im Rahmen einer augenärztlichen Untersuchung dar. Mit zunehmender Dauer der Erkrankung werden die Organschäden immer ausgeprägter, etwa an der Niere wie bei der vorgestellten Patientin.1 Bei der 46-Jährigen wurde eine heterozygote sogenannte klassische Mutation im GLA-Gen (c.196G>A;p.Glu66Lys) festgestellt und eine entsprechende Behandlung eingeleitet, wobei diese Mutation für eine orale Therapie geeignet war (siehe auch INFO 1).
X-chromosomaler Vererbungsweg
Die X-chromosomal vererbte Fabry-Mutation kann wie folgt von der Mutter, aber auch von einem betroffenen Vater an die Nachkommen weitergegeben werden:2
Wenn die Mutter Trägerin einer GLA-Mutation ist, kann sie diese über das X-Chromosom (und daher mit einer Wahrscheinlichkeit von 50 %) sowohl an ihre Söhne als auch an ihre Töchter weitergeben (siehe auch Abbildung 2). Hat der Vater eine GLA-Mutation im X-Chromosom, wird sie nur an Töchter weitergegeben, da ein Sohn immer das Y-Chromosom des Vaters erhält. Wenn beide Elternteile Träger einer FabryMutation sind, können sowohl die Söhne als auch die Töchter erkranken.2 Bei bekanntem Morbus Fabry sollte daher immer ein Familienscreening – bei Eltern, Großeltern, Geschwistern, Tanten und Onkeln, Cousinen und Cousins und deren Kindern – erfolgen, auch wenn Verwandte noch keine offensichtlichen Krankheitssymptome aufweisen.
Kostenloser Trockenbluttest
Bei entsprechendem Verdacht können Hausärztinnen und Hausärzte kostenlos eine Trockenblutkarte anfordern (Kontakt: www.archimedlife.com), um die Aktivität des Enzyms a-GAL A zu messen. Ist diese pathologisch erniedrigt, steht die Diagnose bei Männern fest. Der Krankheitsmarker Lyso-Gb3 liefert ergänzende Informationen zur Diagnose. Bei Frauen kann zusätzlich eine Analyse des GLA -Gens erforderlich sein, da die Enzymaktivität bei ihnen auch im Normalbereich liegen kann.3
Abklärung in einem Morbus-Fabry-Zentrum Grundsätzlich sollten Personen an ein Morbus-Fabry-Zentrum überwiesen werden, wenn ein entsprechender klinischer Verdacht besteht (siehe auch INFO 2). Im Morbus-Fabry-Zentrum wird anhand der Ergebnisse und gegebenenfalls anderer Untersuchungen das weitere Vorgehen bestimmt und eine geeignete Therapie in die Wege geleitet.
Nach Julias Diagnose wurden daher Mutter, Schwester und Sohn getestet. Andere Blutsverwandte gibt es nicht, ihr Vater war bereits kurz vor seinem 60. Geburtstag an einem Schlaganfall verstorben. Auch er hatte an einer schweren Nierenfunktionseinschränkung gelitten. Tatsächlich zeigten die Analysen, dass Julias Sohn ebenfalls an Morbus Fabry leidet. Die a-GAL-A-Aktivität im Plasma war deutlich vermindert und der Lyso-Gb3-Wert als pathophysiologischer
Marker mit 24,4 ng/ml hoch (Normbereich: 0–3,5 ng/ml). Bei der aus führlichen Exploration durch die Spezialistinnen und Spezialisten am Fabry-Zentrum zeigte sich, dass der Sohn unspezifische Fabry-Symptome hatte. So war er bereits durch eine Hypohidrose sehr hitzeempfindlich. Und seit dem Volksschulalter traten bei ihm ungewöhnlich häufig gastrointestinale Beschwerden auf, was die Eltern jedoch auf entwicklungsbedingte Phasen und Schulangst zurückführten. Tatsächlich sind die genannten Beschwerden aber unspezifische Frühsymptome von Morbus Fabry.1
Frühzeitige Therapie für Sohn
Da die Mutation, an der Mutter und Sohn litten, üblicherweise mit einem frühen und schwereren Verlauf assoziiert ist, rieten die Spezialisten am Fabry-Zentrum, auch den Sohn zu therapieren, denn mit einer frühzeitigen Therapie kann die Prognose in der Regel deutlich verbessert und Organschäden verzögert werden. Auch der Sohn kann aufgrund der Mutation, die er von seiner Mutter vererbt bekommen hatte, mit einer oralen Therapie behandelt werden.2
Literatur:
1 Lenders M, Brand E. Drugs 2021; 81:635–645.
2 Germain DP, Orphanet J Rare Dis 2010; 5(1):1–49.
3 Ortiz A et al., Mol Genet Metab 2018; 123: 416–27.
4 Schiffmann R und Ries M. Pediatr Neurol. 2016;64:10–20.
5 Kusano E et al. Clin Exp Nephrol. 2014;18(2):269–273.
6 Schiffmann R et al. Kidney Int. 2017;91(2):284–293.
7 Mehta A et al., Fabry Disease. 2002 Aug 5 [Updated 2024 Apr 11]. In: Adam MP, Feldman J, Mirzaa GM et al., editors. GeneReviews ® [Internet]. Seattle (WA): University of Washington, Seattle; 1993–2025.
INFO 2
Web-Tipps: Fabry-Zentren in Österreich
1
Als kausale Therapie des Morbus Fabry stehen zwei etablierte Therapieansätze zur Verfügung: die Enzymersatztherapie als Infusion, die alle 14 Tage verabreicht wird, und für Patienten mit geeigneten Mutationen auch eine pharmakologische ChaperonTherapie in Form einer Kapsel zur oralen Einnahme jeden zweiten Tag.1
Betroffene Mutter Gesunder Vater







Söhne mit einer Wahrscheinlichkeit von






Töchter mit einer Wahrscheinlichkeit von 50 % betroffen
Abbildung 2: Morbus Fabry wird X-chromosomal vererbt.7
Morbus-Fabry-Selbsthilfegruppe: Auf der Website morbus-fabry.eu/morbus-fabryzentren finden Sie eine nach Bundesländern geordnete Liste der Morbus-Fabry-Zentren in Österreich. Diese Website der Selbsthilfegruppe Morbus Fabry für Betroffene und Angehörige bietet darüber hinaus umfassende, gut aufbereitete Informationen zur Erkrankung, Früherkennung und Diagnose sowie zu den aktuellen Behandlungsprinzipien. Die Inhalte der Plattform eignen sich auch als Informationsquelle für Ärztinnen und Ärzte sowie für Patientinnen und Patienten.

Neue Hoffnung bei LGS, Dravet und TSC?
Cannabidiol zur Behandlung von seltenen Epilepsien
Seit 2019 ist das Arzneimittel Epidyolex mit dem Wirkstoff Cannabidiol (CBD) von der EMA zugelassen. Eingesetzt wird es zusätzlich zu Clobazam in der Behandlung von Patient:innen ab zwei Jahren mit Lennox-Gastaut-Syndrom (LGS) oder Dravet-Syndrom (DS). Außerdem ist es in derselben Altersgruppe in Kombination mit anderen Antiepileptika für die Behandlung des Tuberösen Sklerose-Komplexes (TSC) seit 2021 erlaubt. Bei diesen Krankheitsbildern handelt es sich um seltene Formen der Epilepsie, die bereits im Kindesalter beginnen und bis ins Erwachsenenalter andauern können. Zu den typischen Symptomen zählen verschiedene Arten von Krampfanfällen, eine abnorme elektrische Aktivität im Gehirn, Lernschwierigkeiten sowie Verhaltensauffälligkeiten.1
Mögliche Wirkmechanismen
Epilepsie stellt mit weltweit rund 50 Millionen Betroffenen eine der häufigsten neurologischen Erkrankungen dar. Besonders problematisch ist dabei, dass etwa 30 % der Patient:innen nicht ausreichend auf gängige antiepileptische Medikamente ansprechen. Bei diesen
pharmakoresistenten Epilepsien wird Cannabidiol zunehmend als therapeutische Alternative diskutiert. Es gibt Hinweise, dass das EndocannabinoidSystem über CB1-Rezeptoren an der Anfallskontrolle beteiligt ist. CBD kann die Funktion der CB1- und CB2-Rezeptoren beeinflussen.2
Der genaue Mechanismus der antiepileptischen Effekte von CBD ist noch nicht vollständig geklärt. Neue Erkenntnisse über die Neurotransmittersysteme deuten darauf hin, dass eine Störung des Gleichgewichts zwischen exzitatorischen sowie inhibitorischen Neurotransmittern eine bedeutende Rolle bei der Auslösung epileptischer Erkrankungen spielt. In Untersuchungen reduzierte Cannabidiol die Amplitude epileptiformer lokaler Feldpotentiale im Hippocampus in den Bereichen CA1 und Gyrus dentatus. Interessanterweise geschieht dies möglicherweise unabhängig vom CB1-Cannabinoid-Rezeptor, was auf weitere Wirkmechanismen hinweist. CBD bindet beispielsweise an den serotonergen 5-HT1A-Rezeptor, der hemmende Effekte auf die Nervenzellen initiiert.2
Der 5-HT1A-Rezeptor scheint eine beträchtliche Relevanz für die Aktivie-
rung von anfallsinduzierter Zellproliferation im Gyrus dentatus zu haben. Eine Abnahme serotonerger Rezeptoren im Gyrus dentatus könnte somit die Entstehung eines exzitatorischen und inhibitorischen Ungleichgewichts im trisynaptischen Schaltkreis, einem zentralen neuronalen Netzwerk in der Epileptogenese, begünstigen. Menschen mit Temporallappenepilepsie zeigen oft eine deutlich verminderte 5-HT1ARezeptor-Bindung in wichtigen Hirnregionen wie Hippocampus, Temporalkortex, Amygdala und Frontallappen. Eine Herunterregulierung dieser Rezeptoren kann zudem mit einer Verschlechterung einer epilepsieassoziierten Depression einhergehen. Daher würde CBD einerseits direkt die neuronale Erregbarkeit modulieren, etwa durch Reduktion epileptiformer Entladungen im Hippocampus, andererseits durch Beeinflussung serotonerger Signalwege auch stimmungsstabilisierende Effekte erzielen.2 Die derzeit eingesetzten Antiepileptika wirken oft über Ionenkanäle (Na+, K+, Ca²+, Cl-), doch nicht alle Patient:innen erreichen damit eine hinlängliche Anfallskontrolle – unter anderem wegen einer Resistenz oder anderer pathophysiologischer Mechanismen. Im Fall
von CBD wurden in einer Studie etwa 30 potenzielle Zielstrukturen identifiziert, darunter Enzyme, G-Protein-gekoppelte Rezeptoren, Ionenkanäle, Kinasen, epigenetische Regulatoren sowie Translokator-Proteine. Bedeutsam ist, dass Cannabidiol Proteine adressiert, deren Expression in epileptischen Gehirnen verändert ist. Cannabidiol könnte also vielfältige neuropharmakologische Therapieeffekte entwickeln. Es bedarf somit weiterer Forschung.3
Effektivität
bei Kindern
Aktuell ist noch keine toxische Dosis von CBD bekannt – in klinischen Studien wurden gut verträgliche Dosen bis um die 20-25 mg/kg verabreicht.4 Anders als bei akuten Schmerzen, bei denen ein schneller Peak angestrebt wird, sollte die Dosierung bei Epilepsie konstanter sein. Eine standardisierte Dosierungsempfehlung für Cannabidiol-Produkte wurde aber noch nicht etabliert und ist somit Präparatabhängig. 5
In einer Studie wurden 551 junge Patient:innen (0,5 – 16 Jahre) mit therapieresistenten Entwicklungs- und epileptischen Enzephalopathien untersucht. Der Nachbeobachtungszeitraum reichte von zwölf bis 32 Monaten. Die initial verabreichte CBD-Dosis betrug 3 mg/kg pro Tag und wurde dann schrittweise auf 27 mg gesteigert. Das Durchschnittsalter lag bei 8,5 Jahren.6 Ungefähr die Hälfte der Proband:innen zeigte nach dem Nachbeobachtungszeitraum eine Verringerung der Anfallsfrequenz um mehr als 50 % – 78 Kinder waren komplett anfallsfrei. Nur in 6,2 % der Fälle ließ sich keine Veränderung der Anfallsfrequenz feststellen. Besonders gut sprachen Individuen mit einer genetischen oder unbekannten Ätiologie auf die Therapie an. Außerdem konnten signifikante Verbesserungen in anderen Bereichen ihres alltäglichen Lebens beobachtet werden: So verbesserten sich die Betroffenen in Bezug auf den Blickkontakt (29,0 %), die motorischen Fähigkeiten (4,5 %), die nonverbale Kommunikation (15,4 %), die Anfallsdauer (17,2 %), das soziale Lächeln (14,0 %), das allgemeine Verhalten (16,5 %), das Schlafverhalten (16,2 %) sowie die verbale Kommunikation (10,9 %).6
Insgesamt brachen 160 Proband:innen die Behandlung ab, vorrangig wegen geringen Ansprechens oder Medikamentenunverträglichkeit. Nebenwirkungen kamen bei 32,7 % der Patient:innen vor. Diese waren überwiegend mild, vorübergehend und besserten sich nach Anpassung der Cannabidiol-Dosis. Als häufigste Nebenwirkung wurde Schläfrigkeit dokumentiert, sie trat bei 17,9 % auf.6
Laura Elisabeth Schnetzer
Literatur:
1 ema.europa.eu/en/medicines/human/EPAR/epidyolex
2 de Fátima Dos Santos Sampaio M et al., Basic Clin Pharmacol Toxicol. 2024 Mai;134(5):574-601.
3 Khanal P et al., Comput Biol Med. 2024 Sep;179:108898.
4 Thiele EA et al., JAMA Neurol. 2021 Mai 1;78(3):285-292.
5 Osman M et al., Chem Biol Interact. 2024 Mai 1;394:110988.
6 Reyes Valenzuela G et al., Epilepsy Behav. 2025 Oct;171:110590.
„Ein
holistischer Ansatz ist gefragt“
Neue Entwicklungen bei Morbus Crohn und Colitis ulcerosa

Univ.-Prof. Dr. Clemens Dejaco, Stv. Leiter der Abteilung für Gastroenterologie und Hepatologie an der Univ.-Klinik für Innere Medizin III/MedUni Wien, im WORDRAP-Interview.*
Unter dem Motto „ Bedürfnisse bei CED“ wurden beim diesjährigen Crohn Colitis Symposium wesentliche Faktoren für eine gute Lebensqualität trotz Erkrankung beleuchtet.
Bewusstsein für CED:
Prof. DEJACO: Das Österreichische Crohn Colitis Symposium, auch ÖCCO genannt, feierte heuer sein zehnjähriges Bestehen. Über die Jahre hat sich gezeigt: Der Bedarf an Fortbildungen im Bereich der chronisch entzündlichen Darmerkrankungen (CED) ist groß. Das verdeutlichen unsere jährlich steigenden Teilnehmer:innenzahlen: Mittlerweile sind es 310 Kolleg:innen! Das ist schön. Es ist aber auch im Zusammenhang damit zu sehen, dass die Zahl der Betroffenen stetig gestiegen ist, das Bewusstsein für CED ebenso und wir glücklicherweise in den letzten Jahren deutlich bessere Therapiemöglichkeiten bekommen haben. Dadurch ist die Behandlung aber auch komplizierter – oder besser gesagt vielfältiger – geworden. Vor allem für niedergelassene Ärzt:innen.
Red Flags für die Praxis:
Wichtig ist es, die Erkrankungen früh zu erkennen – an das Vorliegen eines Morbus Crohn/einer Colitis ulcerosa zu denken. Was heißt das? Bei jeder Patient:in mit chronischen Bauchschmerzen oder chronischen Durchfällen, die länger andauern als vier Wochen, sollte differentialdiagnostisch an eine CED gedacht werden. Das gilt ganz besonders auch dann, wenn es sich um Menschen zwischen dem 20. und dem 40. Lebensjahr handelt. Bei ihnen sollte relativ rasch in Richtung Ileokolonoskopie gedacht werden.
Moderne Diagnostik:
Unverändert wichtig sind eine gründliche Anamnese und körperliche Untersuchung der Patient:in. Für die anschließende Diagnostik inklusive bildgebender Verfahren hat sich im letzten Jahrzehnt insbesondere der StuhlCalprotectinwert etabliert. Er weist bei signifikanter Erhöhung auf einen entzündlichen Prozess im Verdauungstrakt hin und kann uns daher sehr gut dabei helfen, zwischen funktionellen Störungen, Unverträglichkeiten und CED zu unterscheiden bzw. auch den Verlauf von CED unter Therapie zu monitieren.
Innovative Therapien:
Wir sind in den vergangenen Jahren von der früher konservativen Therapie mit symptomorientierter Eskalation zu einem ganz neuen Ansatz der Top-down-Therapie gelangt. Das bedeutet den frühen Einsatz von „advanced therapies“ wie Biologika, JAK-Inhibitoren und Immunmodulatoren, die gezielt in das Erkrankungsgeschehen eingreifen – um die Entzündungen zu kontrollieren, Beschwerden zu lindern, Remission zu erhalten und die Lebensqualität nachhaltig zu verbessern.
Transition:
Nachdem von CED häufig auch Kinder und Jugendliche betroffen sind, findet naturgemäß die Betreuung in der Kinderund Jugendheilkunde statt. Und es hat
sich gezeigt, dass einer geordneten Transition, also einem geordneten Übergang von der Versorgung durch die Pädiatrie in die Erwachsenenversorgung, verstärkt Aufmerksamkeit geschenkt werden sollte.
Bedeutung der Psyche:
Aufgrund der Belastungen, die mit CED einhergehen, sind Unsicherheiten und Ängste – verständlicherweise – häufig, ganz besonders nach der Erstdiagnose, aber auch bei chronischen Verläufen. Daten zeigen, dass bei CED Depressionen in bis zu 20 %, Angststörungen in bis zu 15 % sowie posttraumatische Belastungsstörungen in bis zu 30 % unserer Patient:innen auftreten. Die Berücksichtigung der Psyche im Behandlungskonzept ist ein ganz wesentlicher Hebel, um die Lebensqualität der Patient:innen zu verbessern – auch dann, wenn es um das Annehmen der Erkrankung, um das Coping, und um die Therapieadhärenz geht.
Apropos Adhärenz:
Adhärenz hat den Terminus Compliance abgelöst. Es geht darum, die Patient:in davon zu überzeugen, aus eigenem Antrieb eine Therapie durchzuziehen. Das gilt für die Medikamenteneinnahme ebenso wie für sonstige Behandlungen. Dafür braucht es eine entsprechende Kommunikation, um unsere Patient:innen zu motivieren, sie über die Sinnhaftigkeit, Notwendigkeit und Tragweite der Behandlung zu informieren.
Kleines Ernährungs-„1x1“:
Für alle Patient:innen gesagt werden kann, dass eine ausgewogene, mediterrane Ernährungsweise, die möglichst natürliche, biologische Lebensmittel beinhaltet, empfohlen wird. Es hat sich gezeigt, dass hochverarbeitete Produkte offensichtlich ein Risikofaktor für die Entstehung von CED sind, sie sollten daher auch von bereits Erkrankten reduziert verwendet oder weggelassen werden. Wichtig ist auch die Versor-
gung mit Mikronährstoffen wie Eisen, Zink, Vitamin D, B-Vitaminen und Folsäure. Die Aufnahme kann durch Entzündungen im Darm oder die Diarrhoe beeinträchtigt sein. Der Bedarf ist bei Patient:innen mit CED oft erhöht. Behandelnde Ärzt:innen sollten im Rahmen der klinischen Kontrollen darauf achten, etwaige Mängel zu identifizieren und zu substituieren.
Extraintestinale Manifestationen (EIMs):
EIMs können der Erstdiagnose eines Morbus Crohn oder einer Colitis ulcerosa Monate bis Jahre vorausgehen. Am häufigsten handelt es sich um solche aus dem rheumatologischen Formenkreis, aber beispielsweise auch um Entzündungen der Haut, oder am Auge. Eine Primär Sklerosierende Cholangitis (PSC) ist ebenso möglich – bei geringer Häufigkeit. De facto können sämtliche Organe unterschiedliche Manifestationen aufweisen. Das erklärt, warum viele Medikamente, die wir in der Gastroenterologie verwenden, ursprünglich aus der Rheumatologie oder der Dermatologie kommen.
Anämie und Fatigue:
Die Anämie ist oft eine Begleiterkrankung von CED, die primär durch den chronischen Blutverlust und den daraus resultierenden Eisenmangel resultiert – aber ebenso durch eine „ A nemia of chronic diseases“ bedingt sein kann, bei der die Eisenverwertung gestört ist. Eine chronic fatigue ist auch häufig, bei bis zu 30 % der CED-Patient:innen, anzutreffen. Sie übt einen erheblichen Einfluss auf die Lebensqualität aus. Leider gibt es dafür bislang aber keine zielgerichteten Therapien.
Holistischer Ansatz:
Für eine ganzheitliche optimale Betreuung von Patient:innen mit CED ist eine Zusammenarbeit von Expert:innen aus unterschiedlichen Fach- und Berufsgruppen anzustreben. Zusätzlich zur etablierten medizinischen Therapie sind eine begleitende Ernährungsberatung, oder auch eine psychosomatische Betreuung, oftmals hilfreich.
Standespolitische Forderungen:
Trotz des Gebotes zu sparen wäre es wünschenswert, dass wir unsere Patient:innen auch in Zukunft jeweils mit den neuesten zugelassenen Therapien versorgen können.
Das Wordrap-Interview führte Mag.a Karin Martin.
* Prof. Dejaco ist Leiter der AG „Chronisch entzündliche Darmerkrankungen“ (CED) der Österreichischen Gesellschaft für Gastroenterologie und Hepatologie (ÖGGH).
NACHBERICHT
10. Österreichisches Crohn Colitis Symposium der AG Chronisch Entzündliche Darmerkrankungen, 25.-26.9.2025, Bad Ischl.
27.-29.11.2025 Stadthalle
Besuchen Sie uns am Stand von y-doc.
Wir informieren Sie gerne über aktuelle News bei einem RICH Prosecco und/oder einem 2B [to be].
Unser innovativer Messestand feiert PREMIERE!
Planung und Umsetzung stammen vom Designbüro INFRACOM360, die für uns ein maßgeschneidertes Unikat erschaffen haben.


www.infracom360.com

Alle Infos auf einen Blick!
Häufig,
belastend –und oft
unterschätzt
Übelkeit und Erbrechen in der Schwangerschaft
Übelkeit und Erbrechen zählen zu den häufigsten Begleiterscheinungen einer Schwangerschaft. Bis zu 85 % aller Schwangeren sind betroffen. Die Beschwerden beginnen meist früh, oft schon vor dem positiven Schwangerschaftstest, erreichen um die zehnte Schwangerschaftswoche (SSW) ihren Höhepunkt und bessern sich meist bis zur 16. SSW. Bei jeder zehnten Frau halten sie jedoch die gesamte Schwangerschaft an.
Die Bezeichnung „ Morgenübelkeit“ ist irreführend. Denn viele Betroffene leiden den ganzen Tag über, teils auch nachts. Die Ursachen sind komplex –genetische, endokrine, gastrointestinale und psychologische Faktoren spielen zusammen. „Ü belkeit und Erbrechen in der Schwangerschaft sind ein multifaktorielles Syndrom, das den Alltag massiv beeinträchtigen kan n“, erklärte
Prof. Dr. Ekkehard Schleußner vom Universitätsklinikum Jena bei einem gynäkologischen Fortbildungskongress in Düsseldorf. Die Symptome wirken sich nicht nur körperlich, sondern auch psychisch aus. In einer finnischen Studie berichteten fast 70 % der Schwangeren über nächtliche Schlafstörungen, mehr als ein Drittel über ausgeprägte Tagesmüdigkeit. In schweren Fällen
kann laut einer kanadischen Studie die Belastung sogar so groß sein, dass Frauen über einen Schwangerschaftsabbruch nachdenken.
Frühe Aufklärung und Behandlung entscheidend
Viele Schwangere sprechen die Beschwerden nicht an. Deshalb sei es wichtig, dass Gynäkolog:innen und Hausärzt:innen aktiv nachfragen und über Therapieoptionen informieren, betonte Prof. Schleußner. Eine frühzeitige Behandlung könne verhindern, dass sich eine Hyperemesis gravidarum entwickle. Für die Einschätzung der Beschwerden empfiehlt sich der PUQEScore, mit dem Übelkeit, Erbrechen und Brechreiz in Schweregrade eingeteilt werden können.
Zu den ersten Behandlungsansätzen gehören Ernährungsempfehlungen wie die häufige Einnahme kleiner Mahlzeiten (alle ein bis zwei Stunden), eine kohlenhydrat- und proteinreiche Kost sowie die Zufuhr von elektrolytreichen Flüssigkeiten zwischen den Mahlzeiten. Auch Ingwerprodukte, Akupunktur oder Akupressur können zur Linderung der Schwangerschaftsübelkeit beitragen.

Wenn konservative Maßnahmen nicht ausreichen, steht mit der Kombination von Doxylamin und Pyridoxin eine bewährte pharmakologische Therapieoption zur Verfügung. Seit 2023 ist eine Weiterentwicklung dieser Kombination mit veränderter Wirkstofffreisetzung erhältlich, die eine schnellere und zugleich länger anhaltende Wirkung ermöglicht. „ Das vereinfacht die Behandlung von Übelkeit und Erbrechen in der Schwangerschaft sowohl für betroffene Frauen als auch für ihre behandelnden Ärzt:innen“, unterstrich Prof. Schleußner abschließend, „ – mit positiven Auswirkungen auf den Alltag der Schwangeren.“
PA/Red
„Nur
selten entwickelt jemand mit perfektem Gehör einen Tinnitus“
Ohrgeräusche und die Verbindung zum Hörverlust
HAUSÄRZT:IN: Wie erklärt sich der Zusammenhang zwischen Hörverlust und Tinnitus aus medizinischer Sicht?
Prof. SCHOBEL: Tinnitus ist in den meisten Fällen die Folge einer Störung im peripheren Hörsystem. Eine Schädigung der äußeren oder inneren Haarzellen oder der synaptischen Verbindungen am Hörnerv führen zu einer reduzierten Signalübertragung zwischen Cochlea und Gehirn. Diese periphere Deafferenzierung führt zu einer cochlearen Synaptopathie – einem versteckten Hörverlust – welche selbst bei unauffälligem Audiogramm vorliegen kann. Zwei Typen von Hörnervenfasern spielen dabei eine Rolle: die high-spontaneous-rate (high-SR)Fasern, die leise Töne übertragen, und die low-SR-Fasern, die bei lauten Pegeln aktiv sind. Gehen erstere verloren, reagiert das Gehirn mit einem automatischen Kompensationsmechanismus: Es verstärkt die zentrale Aktivität in den betroffenen Hörbahnen, um die fehlenden akustischen Informationen auszugleichen. Dieser sogenannte „zentrale Gain“ ist im Prinzip ein sinnvoller Anpassungsvorgang. Wird er jedoch übermäßig stark oder ungleichmäßig reguliert, entsteht eine Art Fehlanpassung – und genau diese übererregten Neuronen werden als Phantomton wahrgenommen: der Tinnitus. Sind die low-SR-Fasern betroffen, entsteht eine Überkompensation, die sich klinisch als Hyperakusis (krankhaft erhöhte Lärm- und Geräuschempfindlichkeit) zeigt. Die häufige Koexistenz von Hörminderung und Tinnitus ist also kein Zufall, sondern Ausdruck desselben pathophysiologischen Prozesses.
Inwieweit können moderne Hörlösungen helfen, den Tinnitus zu lindern? Moderne Hörgeräte können den Hörverlust sehr präzise ausgleichen und insbesondere leise Töne überproportional verstärken. Diese Verstärkung sorgt dafür, dass das Gehirn wieder ausreichend akustische Informationen erhält und der Tinnitus weniger dominant wahrgenommen wird. Ergänzend können soge-
nannte Noiser eingesetzt werden, die ein weiches, gleichmäßiges Hintergrundrauschen erzeugen. Entscheidend ist, dass die Patient:in das Rauschen als positiv wahrnimmt. Durch gezieltes „ M ixing“ von Tinnitus und Rauschen lässt sich ein Punkt erreichen, an dem der Tinnitus im Hintergrund verschwindet und im Alltag oft kaum noch wahrgenommen wird. Die Kombination aus Hörgerät und Noiser ermöglicht es so, den Tinnitus kontrollierbar zu machen.
Wie erfolgt die Anpassung einer Hörlösung bei Tinnitus, und welche Rolle spielt die Zusammenarbeit mit Hörakustiker:innen und Psychotherapeut:innen?
Die Hörgeräteanpassung bei der Tinnituspatient:in erfolgt sehr individuell und unterscheidet sich deutlich von der Standardversorgung bei reinem Hörverlust. Hörakustiker:innen spielen dabei eine zentrale Rolle, da kleine Unterschiede in der Programmierung entscheidend sein können. Bereits die Grundprogrammierung beeinflusst, ob der Tinnitus gelindert wird oder nicht. In komplexen Fällen wird eng mit spezialisierten Akustiker:innen zusammengearbeitet, die Erfahrung mit Tinnituspatient:innen haben. Psychotherapeut:innen kommen vor allem bei den kognitiven Typen zum Einsatz, welche ihren Tinnitus vor allem über Denkmuster, Sorgen und gedankliche Fixierung verarbeiten. Die kognitive Verhaltenstherapie kann ihnen helfen, Denkmuster zu korrigieren und den Leidensdruck zu reduzieren. Die meisten Patient:innen reagieren aber emotional auf ihren Tinnitus – sie sind mit dieser Therapie nur schwer erreichbar. Bei ihnen steht die Entlastung über Hörgeräte, Noiser und positive Erfahrung mit der Geräuschwahrnehmung im Vordergrund. Die interdisziplinäre Ab-
VORSCHAU
In unserer Jänner-Ausgabe lesen Sie Teil 2 zum Thema Hörgesundheit.

Prof. Dr. Johannes Schobel, Facharzt für Hals-Nasen-Ohren Krankheiten, Tinnitus Experte im Tinnituszentrum St. Pölten, im Interview.

stimmung stellt sicher, dass alle Therapiebausteine optimal zusammenwirken und die Patient:in im Alltag entlastet wird.
Welche Innovationen halten Sie für besonders vielversprechend für die künftige Tinnitusbehandlung?
Die Hörgeräteversorgung wird zunehmend präziser, mit besseren Hochtonverstärkungen, KI-gestützten Anpassungen und individuell programmierbaren Geräten, die Feedback von der Patient:in aufnehmen. Dadurch können Tinnitus und Hörverlust deutlich besser ausgeglichen werden. Langfristig können regenerative Ansätze wie Gentherapie oder Stammzellbehandlungen bei selektiven Fällen neue Möglichkeiten eröffnen. Sie bleiben aber eher eine theoretische Hoffnung. Neurowissenschaftliche Erkenntnisse könnten helfen, die neuronalen Mechanismen besser zu verstehen und gezieltere Therapien zu entwickeln. Bis dahin bleibt die Kombination aus optimal angepassten Hörgeräten, individuell abgestimmten Noisern und psychologischer Unterstützung die wirkungsvollste Strategie, um Tinnitus im Alltag beherrschbar zu machen und die Lebensqualität nachhaltig zu verbessern. Das Interview führte Jasmin Sucher, MA.
Hier geht’s zum weiterführenden Interview auf Gesund.at
Leben mit Tinnitus: Wenn es im Ohr niemals still wird
Ein Konzertbesuch oder ein Abend in lauter Umgebung kann schon einmal ein nächtliches Klingeln im Ohr nach sich ziehen. Üblicherweise ist es am nächsten Tag wieder vorbei. Doch für viele ist ein Tinnitus ein Dauerzustand. Mehr als ein Viertel aller Menschen in Industrieländern kennt die lästigen Ohrgeräusche.
Es beginnt oft schleichend: ein leises Pfeifen, Rauschen oder Summen, das sich nicht abschalten lässt. In stillen Momenten tritt es besonders deutlich hervor – und bleibt. Was viele nicht wissen: Oft ist ein kaum wahrnehmbarer Hörverlust der Auslöser. Die gute Nachricht: Es gibt Wege, die Belastung zu lindern – vorausgesetzt, man wird aktiv.
Der Klang der Stille: Was hinter Tinnitus steckt Tinnitus ist kein eigenständiges Krankheitsbild, sondern ein Symptom mit vielen möglichen Ursachen. Doch besonders häufig steckt etwas anderes dahinter: eine geringfügige, oft unbemerkte Schwerhörigkeit. Wird dieser Hörverlust nicht ausgeglichen, konzentriert sich das Gehirn stärker auf innere Geräusche, und der Tinnitus rückt in den Vordergrund.
Akut oder chronisch: entscheidend für die Therapie In der Praxis wird zwischen akutem und chronischem Tinnitus unterschieden.
- Ein akuter Tinnitus, der plötzlich auftritt (z. B. nach Lärm oder in Verbindung mit einem Hörsturz), kann sich mit oder ohne Behandlung wieder zurückbilden.
- Chronischer Tinnitus hingegen, also Ohrgeräusche, die länger als drei Monate bestehen, erfordert ein anderes Vorgehen. Medikamente zeigen hier keine Wirkung. Dafür stehen therapeutische Verfahren im Vordergrund, allen voran die kognitive Verhaltenstherapie, die den Umgang mit den Geräuschen verändert und die Wahrnehmung neu gewichtet.

Mit Strategie gegen Tinnitus dank den speziell ausgebildeten Tinnitus-Hörakustiker*innen von Neuroth.
Hören ist Entlastung –auch bei Tinnitus
Jeder auch noch so geringe Verlust der Hörstärke sollte bei chronischem Tinnitus ausgeglichen werden, etwa durch individuell angepasste Hörgeräte. Denn wer besser hört, nimmt den Tinnitus oft als weniger störend wahr. Moderne Hörsysteme leisten heute weit mehr als nur die Verstärkung von Sprache. Sie helfen, die Klangumgebung zu normalisieren, verbessern die Kommunikation im Alltag und können das störende Ohrgeräusch in den Hintergrund rücken.
Neuroth: Hörlösungen mit Kompetenz und Einfühlungsvermögen Seit über 115 Jahren unterstützt Neuroth Menschen dabei, ihre Hörstärke zu erhalten und aktiv am Leben teilzunehmen – mit medizinisch fundierter Beratung, präzisen Hörmessungen und maßgeschneiderten Hörlösungen.
QR-Code scannen & Termin online buchen.
Gerade bei Tinnitus ist es entscheidend, nicht nur das Symptom zu betrachten, sondern das gesamte Hörerleben. Deshalb setzt Neuroth auf einen ganzheitlichen Ansatz: modernste Technologie, persönliche Betreuung und ein Netzwerk von Fachkräften – für mehr Ruhe im Kopf und mehr Klang im Leben.
Neuroth: Über 140x in Österreich
Terminvereinbarung unter der kostenlosen Service-Hotline 00800 8001 8001 oder unter neuroth.com.
„Licht regt die Produktion von Serotonin an, was zu einem Gefühl von Energie führt, während Dunkelheit die Produktion von Melatonin aktiviert, das Schläfrigkeit auslöst.“

Guten Schlaf priorisieren
Für die Hirngesundheit unerlässlich – die vielen Funktionen der erholsamen Nachtruhe
Schlafen ist ein aktiver Vorgang, der einer genauen Regulation durch den Körper unterliegt. Während der Nacht durchlaufen wir verschiedene Schlafphasen. Die Einteilung erfolgt anhand der An- bzw. Abwesenheit von schnellen Augenbewegungen (auf Englisch „rapid eye movements”, kurz REM) in REM- und Non-REM-Schlaf. Während des Non-REM-Schlafs kommt es zu leichteren und tieferen Schlafphasen. Diese sind für diverse kognitive Funktionen von entscheidender Bedeutung, beispielsweise für das Lernen sowie für die Bildung und Verarbeitung von Erinnerungen. Während der REM-Phase tritt am häufigsten Traumaktivität auf, weshalb sie auch als Traumschlaf bezeichnet wird. Sie spielt eine wesentliche Rolle bei der Optimierung der Gedächtnisleistung und der Steigerung der Problemlösungsfähigkeiten. In dieser Phase werden die Verbindungen zwischen den Gehirnzellen konsolidiert und opti-
miert, was zu einer verbesserten kognitiven Funktion und Flexibilität führt. Darüber hinaus hat sie eine große Relevanz für die Verarbeitung emotionaler Reize.
Faktoren der Schlafregulation
Der Wechsel zwischen Wachsein und Schlaf sowie zwischen den verschiedenen Schlafstadien wird von mehreren Bereichen im Hirnstamm und Gehirn gesteuert. Die Regulation des Schlafs erfolgt durch zwei Prozesse, die bereits in den 1980er Jahren von Prof. Dr. Alexander Borbély beschrieben wurden. Mit zunehmender Dauer der Wachheit geht ein Anstieg des Einschlafdrucks einher. Umgekehrt besitzt das ebenso Gültigkeit: Mit zunehmender Dauer des Schlafs reduziert sich der Druck, den Schlaf fortzusetzen. Dieser Vorgang wird als homöostatischer Prozess bezeichnet. Der zweite Faktor, der den Schlaf reguliert, ist als zirkadianer Pro-

zess bekannt (Schlaf-Wach-Rhythmus). Der Hell-Dunkel-Zyklus stellt einen der wichtigsten Zeitgeber für diesen Rhythmus dar. Licht regt die Produktion von Serotonin an, was zu einem Gefühl von Energie führt, während Dunkelheit die Produktion von Melatonin aktiviert, das Schläfrigkeit auslöst.
Grundlegend für allgemeine Gesundheit
Warum ist es empfehlenswert, auf die Qualität des Schlafs zu achten? Schlafen trägt zur Regeneration des Körpers, zur Stärkung des Immunsystems und zur Regulierung der Stimmung bei. Es ist ein effektives Mittel zur Informationsverarbeitung und zur Förderung der Gedächtnisleistung. Darüber hinaus ist die Funktion des Schlafs, das Gehirn von Giftstoffen zu befreien, von zentraler Relevanz. Denn dieses verfügt über einen Mechanismus zur Entfernung von Abfallprodukten: das glymphatische System. Der Ausdruck wurde als Wortneuschöpfung aus „Glia” (spezielle Zellen im Nervengewebe, die unter anderem für den Transport von Stoffen und den Austausch von Flüssigkeiten im Gehirn zuständig sind) und „lymphatisches System” gebildet. Er wurde im Jahr 2012 von einer Forschungsgruppe um Prof.in Dr.in Maiken Nedergaard eingeführt. Es wird angenommen, dass das glymphatische System schädliche Stoffe aus dem Gehirn ableitet – dieser Transport ist im Wachzustand um etwa 95 % geringer als im Schlaf. Im Schlafzustand weist der Zellzwischenraum im Gehirn eine größere Dimension auf (etwa 24 % des Gesamtvolumens) als im wachen Zustand (etwa 14 %). Demnach verdoppeln sich die Zellzwischenräume im Gehirn während des Schlafes nahezu. Infolgedessen manifestiert sich eine erhöhte Kapazität hinsichtlich des Transports von Flüssigkeiten während des Schlafs. Proteinfehl-
faltungen, wie sie beispielsweise bei der Alzheimer-Krankheit auftreten, zeigen sich ebenfalls im Zellzwischenraum des Gehirns. Damit dieses seine Funktion optimal erfüllen kann, müssen regelmäßig fehlgefaltete Proteine entfernt werden. Auch das geschieht hauptsächlich während des Schlafs. Die Weltgesundheitsorganisation (WHO) bestätigt die Bedeutung des gesunden Schlafs für die allgemeine Gesundheit und das Wohlbefinden von Kindern und Erwachsenen. Er wird in diesem Zusammenhang auch als eine der sechs Säulen der Gehirngesundheit anerkannt, da er das Risiko verringern kann, neurodegenerative Erkrankungen, Herz-Kreislauf-Erkrankungen und psychische Störungen zu entwickeln. Unsere Forschungsgruppe in Innsbruck konnte nachweisen, dass spezifische Schlafveränderungen, wie etwa eine Abnahme der Schlafeffizienz, des Tiefschlafs oder des REM-Schlafs, mit einem erhöhten Risiko einer Neurodegeneration assoziiert sind. Demgegenüber steht die Reduktion des Risikos durch eine Verkürzung der nächtlichen Wachzeit.
Drei Säulen des gesunden Schlafs
Die Grundlage für einen gesunden Schlaf beruht auf der Kombination dreier Faktoren: eine ausreichende Schlafdauer, eine hohe Schlafqualität (definiert als ununterbrochener und erholsamer Schlaf) sowie eine festgelegte Schlafenszeit. Das individuelle Schlafbedürfnis ist dabei von Person zu Person verschieden. Erwachsene sollten eine Schlafdauer von sieben bis neun Stunden pro Nacht erreichen. Die Schlafqualität wird maßgeblich durch die Kontinuität des Schlafs determiniert, ob also die gesamte Nacht durchgeschlafen und alle Schlafstadien effektiv durchlaufen werden. Schlafunterbrechungen können diverse Ursachen haben. Zu den potenziellen Faktoren zählen Schlafstörungen (wie Insomnie, Schlafapnoe oder das Restless-Legs-Syndrom), Stress, Schmerzen, Unwohlsein, Toilettengänge oder eine ungeeignete Schlafumgebung. Beispielsweise können zu laute, zu helle
oder zu warme Umgebungen die Schlafqualität beeinträchtigen. Des Weiteren ist der Schlafrhythmus relevant. Es empfiehlt sich, täglich zur gleichen Zeit zu Bett zu gehen und das Bett zu verlassen. Diese Regelmäßigkeit trägt zur Gewährleistung der anderen beiden Faktoren bei. Ein festgelegtes Zubettgehen, insbesondere in Verbindung mit einer etablierten Schlafroutine, kann als Schlafreiz fungieren. Dieser fördert den gesunden Schlaf und unterstützt die Synchronisation des zirkadianen Rhythmus mit dem bevorzugten Schlafmuster. Darauf hingewiesen sollte jedoch werden, dass auch verschiedene Verhaltensweisen die Schlafqualität beeinflussen können. Dazu zählen zum Beispiel die Nutzung elektronischer Geräte, der Alkohol- oder Koffeinkonsum sowie die körperliche Aktivität. Die Qualität des Schlafs kann als Indikator für die Gesundheit des Gehirns betrachtet werden. Für die Hirngesundheit wird daher empfohlen, einen gesunden Schlaf als Priorität zu etablieren. >
„Cannabinoide – Nebenwirkungen und Wechselwirkungen“
Worauf beim Einsatz im klinischen Alltag zu achten ist

Dr.in Gabriele Graggober, MSc, leitende Oberärztin an der Abteilung für Anästhesie und Intensivmedizin am Universitätsklinikum St. Pölten mit Ordination in Traisen, im Interview.

„Cannabinoide können zur Verbesserung der Lebensqualität der Patient:innen und zur Reduktion des Einsatzes von Opioiden und anderen Analgetika beitragen.“
Als aktive Wirkstoffe der Cannabispflanze – allen voran als THC (Tetrahydrocannabinol) und CBD (Cannabidiol) – entfalten Cannabinoide vielfältige pharmakologische Effekte, die u. a. bei chronischen Schmerzen, neurologischen Erkrankungen oder in der Palliativmedizin genutzt werden. Trotz wachsender Evidenz ist der Einsatz im klinischen Alltag jedoch oft noch mit Unsicherheiten verbunden. Worauf bei der Rezeptierung besonders zu achten ist, erklärt OÄ Gabriele Graggober im Gespräch mit der Hausärzt:in.
HAUSÄRZT:IN: Wie steht es um die Verträglichkeit von Cannabinoiden?
OÄ GRAGGOBER: Cannabinoide werden im Allgemeinen gut vertragen. Der Therapiestart muss in kleinen Schritten erfolgen, unter dem Motto „ Start low – go slow“, und Kontraindikationen müssen beachtet werden. Dann sind auch zu Beginn keine bedeutenden Nebenwirkungen zu erwarten.
Über welche möglichen Nebenwirkungen sollte man als behandelnde Ärzt:in trotzdem Bescheid wissen?
Vor allem bei höheren Dosen von THC und bei zu raschem Auftitrieren können psychische Nebenwirkungen wie Angst, Unruhe, Panikattacken, Verwirrtheit und Halluzinationen auftreten. Eher selten kommt es zu Müdigkeit, Schläfrigkeit sowie Beeinträchtigungen des Gedächtnisses, der Aufmerksamkeit und der Reaktionsfähigkeit – insbesondere bei Therapiebeginn und bei Dosisänderungen. In solchen Phasen ist die allgemeine Verkehrstüchtigkeit beeinträchtigt. Körperliche Nebenwirkungen können sein: Mundtrockenheit, Tachykardie, orthostatische Beschwerden mit Schwindel. Bei langfristiger Einnahme können auch Bradykardien oder Blutdruckabfall auftreten, weiters Kopfschmerz, Muskelschmerz, Übelkeit und Erbrechen sowie Diarrhoe. Bei CBD ebenfalls als Nebenwirkung denkbar ist eine Bronchitis oder eine Pneumonie, zusätzlich zu Appetitmangel, Übelkeit und Diarrhoe.
Welche Kontraindikationen gilt es vor allem zu beachten?
Der Konsum von Cannabinoiden kann insbesondere in der Jugend und bis zum 24. Lebensjahr die Manifestation von Schizophrenien oder anderen Psychosen begünstigen und ist demnach kontraindiziert. Weitere Kontraindikationen sind: schwere psychiatrische Erkrankungen, insbesondere Psychosen, aber auch Suchterkrankungen in der Vorgeschichte sowie Schwangerschaft und Stillzeit.
Auch Wechselwirkungen mit anderen Medikamenten können auftreten. Ab welcher Dosis sind diese relevant? Cannabinoide werden über das Cytochrom-P450-System verstoffwechselt. THC und CBD hemmen CYP2C9 und 19 sowie CYP3A4. Zu entsprechenden klinisch relevanten Arzneimittelinteraktionen kommt es wahrscheinlich erst bei THC > 30 mg/Tag und bei CBD > 300 mg/Tag. Mögliche Arzneimittelinteraktionen von THC und CBD sind bei niedriger bis mittlerer Dosierung wahrscheinlich wenig relevant, starke CYP-Inhibitoren (starke CYP3A4-Inhibitoren sind etwa Clarithromycin oder auch Grapefruitsaft) bzw. -Induktoren (z. B. Rifampicin, Johanniskraut) können ihre Wirksamkeit erhöhen bzw. vermindern. Beim synthetischen CB1Agonisten Nabilon, der nicht präsystemisch metabolisiert wird, sind keine CYP-Interaktionen zu erwarten.
Die gleichzeitige Einnahme von Cannabidiol und Antiepileptika kann zu >








Die Wirksto e Dronabinol und Cannabidiol. Qualität, die Vertrauen scha t.
Wenn Standardtherapien ausgeschöpft sind, können Cannabis-basierte Wirksto e zur Symptomlinderung eingesetzt werden. Wir sind Ihr Ansprechpartner für geprüfte Reinsto e in GMP-Qualität, persönliche Fachberatung und praxisnahe Fortbildungen –für den verantwortungsvollen Einsatz von Cannabinoiden in der Medizin.





© unsplash.com/andretaissin

Wechselwirkungen führen und Dosisanpassungen notwendig machen. Bei gemeinsamer Anwendung von Clobazam und Cannabidiol können die Konzentrationen von Clobazam sowie seinen Metaboliten erhöht sein, und es muss eventuell eine Dosisreduktion von Clobazam erwogen werden. Auch können die Konzentrationen von Phenytoin und Lamotrigin bei gleichzeitiger Anwendung mit Cannabidiol erhöht werden.
Es gibt unterschiedliche Einsatzgebiete von Cannabinoiden. Worauf muss bei der Rezeptierung geachtet werden?
• Natürliches, aus Cannabisextrakt isoliertes Dronabinol (mit standardisiertem Reinheitsgrad von > 95 %) ist für magistrale Zubereitungen ärztlich verschreibungsfähig.
• Sowohl Dronabinol/THC als auch Nabilon (synthetisches Derivat von THC) wurden in die gelbe Box aufgenommen und die Erstattung ist nach Vorabbewilligung bei nachvollziehbarer Begründung möglich.
• Nabiximol (Sativex) ist ein Fertigarzneimittel mit einem Gemisch der Wirkstoffe Cannabidiol und THC. Es wurde der gelben Box (RE1) zugeordnet und wird in der Indikation schmerzhafte Spastiken bei MS erstattet.
• Weitere Indikationen für die Therapie mit THC, die als Begründung für die Erstattung angeführt werden können, sind: die Add-on-Therapie zu Opioiden, um Opioide einzusparen, als Ultima Ratio; eine Third-Line-Therapie beim neuropathischen Schmerz; der Multitarget-Effekt in der Behandlung von Symptomclustern wie Schlafstörungen, Angst, Stress; und der individuelle Heilversuch in einer symptomorientierten, patient:innenzentrierten Medizin.
Schmerzdiplomkurse
… intensiv, praxisorientiert, kompetent!

Schmerz, Physiologie und Pathophysiologie, Diagnostik und Behandlung, neuropathische Schmerzen
Online: 14. - 18. Jan. 2026 Online: 14. - 18. Jan. 2026

Chronischer Schmerz im Stütz- und Bewegungsapparat, Kopfschmerzen
Online: 10. - 12. Apr. 2026 u. Präsenz: 23. - 24. Apr. 2026

Präsenz: 8. - 9. Apr. 2026 u. Online: 10. - 12. Apr. 2026
Schmerztherapie bei Tumor, in der palliativen Situation und bei speziellen Schmerzzuständen und Patientengruppen
Online: 2. - 4. Okt. 2026 u. Präsenz: 22. - 23. Okt. 2026
Präsenz: 30. Sept. - 1. Okt. 2026 u. Online: 2. - 4. Okt. 2026 www.oesg.at
• Cannabidiol als Rezepturarzneimittel ist im Erstattungskodex (EKO) nicht gelistet, sollte jedoch bei kindlichen Epilepsien erstattet werden. Ebenso wie Epidiolex, ein Fertigarzneimittel mit dem Wirkstoff Cannabidiol, welches sich in der gelben Box (RE1) befindet und nach Vorabbewilligung bei nachvollziehbarer Begründung im Falle von kindlichen Epilepsien (wie dem Dravet-Syndrom und dem Lennox-Gastaut-Syndrom) erstattet wird.
• Bei natürlichem THC, etwa Dronabinol oder Nabiximol, ist eine Suchtgiftvignette erforderlich, nicht aber beim synthetischen THC Nabilon.
Über welche Erfolge kann man sich bei einem verantwortungsvollen Einsatz von Cannabinoiden in der Praxis freuen?
Cannabinoide können zur Verbesserung der Lebensqualität der Patient:innen und zur Reduktion des Einsatzes von Opioiden und anderen Analgetika beitragen. Patient:innen berichten über eine bessere Schlafqualität aufgrund der anxiolytischen und entspannenden Wirkungen, über eine emotionale Stabilisierung und über Schmerzdistanzierung. Während der Chemotherapie kann es aufgrund der antiemetischen und appetitanregenden Wirkung von Cannabinoiden zu einer besseren Therapietoleranz und damit zu einer gesteigerten Lebensqualität kommen.
Die Möglichkeit einer Opioideinsparung kann eine Therapie mit Cannabinoiden als Add-on-Therapie begründen.
Das Interview führte Mag.a Karin Martin.
Die Top-Insomnie-Produkte nach Menge und Wert
Marktanalyse
von Mag.a pharm. Maria KoeppnerBures, IQVIA Austria

• Die Kategorie der Mittel gegen Insomnie erzielt in den öffentlichen Apotheken und Hausapotheken im MAT September 2025 mit ~5,3 Mio. Packungen ~18,2 Mio. Euro Umsatz FAP.
• Der entsprechende Markt sinkt aktuell im Vergleich zum Vorjahr um -0,5 % nach Menge und steigt um +3,2 % nach Wert.
• 77,1 % der abgegebenen Packungen sind rezeptpflichtig.
• Der Mengenanteil an Phytopharmaka beträgt 21,4 %.
• 35,5 % der veräußerten Mengen beinhalten die Substanz Zolpidem, 31,5 % Triazolam.
Handelsname
HALCION
Marktanteil nach Menge (Prozent)
Marktanteil nach Wert (Prozent)
Hersteller/Vertrieb
31,52 % (1) 12,47 % (2) Pfizer
ZOLDEM 19,28 % (2) 7,64 % (5) G.L. Pharma
DR.BOEHM PASSIONSBLUME 1,61 % (10) 5,58 % (6) Apomedica Stand: September 2025 © Koeppner-Bures
PASSEDAN 11,10 % (3) 20,24 % (1) Schwabe
ZOLPIDEM-HEXAL 6,70 % (4) 1,87 % (15) Hexal-Pharma
ZOLPIDEM-RATTIOPHARM 6,29 % (5) 2,49 % (11) Ratiopharm
LENDORM 6,03 % (6) 1,77 % (16) Boehringer Ingelheim
IVADAL 3,11 % (7) 3,03 % (7) Sanofi-Aventis
LASEA 2,26 % (8) 9,47 % (3) Schwabe
NERVENRUH 2,14 % (9) 8,19 % (4) Klosterfrau
• 34 % der verkauften Packungen sind Generika.
• Die Top-10-Produkte nach Menge machen 90,1 % des Gesamtabsatzes aus. Halcion® (Pfizer) liegt nach Einheiten an erster Stelle, gefolgt von Zoldem® (G.L. Pharma) und Passedan® (Schwabe).
• Die Top-10-Produkte nach Wert umfassen 75 % des Gesamtumsatzes. Nach Umsatz führt Passedan® vor Halcion® und Lasea® (Schwabe).
In Kooperation mit

* Quelle: IQVIATM DPMÖ sell-out Österreich, Verkäufe der öffentlichen österreichischen Apotheken sowie Großhandelslieferungen an ärztliche Hausapotheken, ATCKlasse: N05B HYPNOTICA UND SEDATIVA + OTC-Klasse 13A BERUHIGUNGS-+SCHLAFMITTEL, ausschließlich registrierte Arzneimittel aus dem Warenverzeichnis I, Absatz/Menge in Einheiten, Umsatz/Werte in Euro, bewertet zum Fabrikabgabepreis (FAP), Wachstum vs. Vorjahr, MAT September 2025 (Oktober 2024 bis September 2025 kumuliert).
Rezeptstudie
Österreichischer Verschreibungsindex
Werden Sie Teil einer Studie zur Arzneimittelversorgung in Österreich – völlig anonym melden Sie einmal pro Quartal die Verschreibungen und Diagnosen einer Arbeitswoche über ein bedienerfreundliches Online Tool, auf das Sie völlig flexibel auch von Ihrem Tablet oder Smartphone zugreifen können.
FÜR WEITERE FRAGEN: 0800 677 026 (kostenlos)
Hier scannen um sich zur Teilnahme zu registrieren.

weltweit
Weltweite Studie zu indikationsbezogenen Verordnungen!
anonym
Sichere und anonyme Datenübermittlung 1x/Quartal.
medicalindex@iqvia.com 0800 677 026 (kostenlos)
flexibel
Flexibler Zugriff auf ein bedienerfreundliches Online-Tool.
120 €
Bis zu 120 € pro Stunde Aufwandsvergütung
„Vom viralen Infekt zum chronischen Husten“
Diagnose, Ursachen und Risikofaktoren
HAUSÄRZT:IN: Welche diagnostischen Schritte helfen bei der Unterscheidung von akutem und chronischem Husten?
DR. ABOZID: Die Unterscheidung erfolgt über die Dauer des Hustens: Bis zu drei Wochen hält der akute Husten an, zwischen drei und acht Wochen der subakute Husten und länger als acht Wochen der chronische. Diagnostisch sind beim akuten Husten Anamnese und körperlicher Status ausreichend, beim chronischen Husten sollten zusätzlich ein Thoraxröntgen sowie eine Prüfung der Lungenfunktion erfolgen.
Welche Faktoren tragen zur Persistenz und Chronifizierung von Husten nach der akuten Phase bei?
Bei einer Hustenpersistenz über die akute Phase hinaus findet sich häufiger eine postinfektiöse bronchiale Hyperreagibilität. Im chronischen Verlauf
kommen eine asthmatische Beteiligung, ein Reflux oder Erkrankungen des oberen Respirationstraktes („upper airway cough syndrome“/ UACS – früher „postnasal drip“) wie eine Rhinosinusitis infrage. Relevante Risikofaktoren sind insbesondere das Rauchen, die Einnahme von ACE-Hemmern sowie das Vorliegen eines Schlafapnoe-Syndroms.
Wie wird in der Behandlung von akutem und chronischem Husten differenziert?
Akuter Husten wird meist durch virale Infekte ausgelöst, weshalb in der Regel ein symptomorientiertes, konservatives Vorgehen ausreicht. Beim chronischen Husten richtet sich die Therapie nach dem zugrunde liegenden Phänotyp. So setzt man beispielsweise inhalative Kortikosteroide bei asthmatischem Husten ein, intranasale Kortikosteroide bei UACS sowie Protonenpumpenhemmer bei Reflux.
EXPERTE
Dr. Hazim Abozid
Facharzt für Pneumologie, Atemwegs- und Lungenkrankheiten am Ludwig Boltzmann Institut für Lungengesundheit, Abteilung für Atemwegs- und Lungenkrankheiten, Standort Penzing der Klinik Ottakring, im Interview.

Wie lässt sich bei akutem Husten eine Chronifizierung verhindern, und welche Rolle spielen Begleiterkrankungen?
In der Praxis steht weniger die Vermeidung eines Übergangs im Vordergrund, da dieser nicht häufig ist. Bestehende Begleiterkrankungen wie Asthma oder Reflux und Risikofaktoren wie Rauchen sollten jedoch zeitnah adressiert werden. Wichtig ist außerdem, chronischen Husten als solchen zu erkennen und abzuklären, anstatt ihn als unspezifisches Symptom zu betrachten.
Das Interview führte Jasmin Sucher, MA.
Meerwassersprays
ActiMaris - Zur begleitenden Therapie bei Schnupfen und viralen Infekten
Hypertone, basisch-ionisierte Meerwassersprays für Nase und Rachen
• Bei Schluckbeschwerden, Rachenschmerzen und akuter Heiserkeit, sowie bei Mundgeruch, Zahnfleisch- und Schleimhautentzündungen
• Reinigt und befeuchtet
• Wirkt abschwellend, schmerzlindernd und antimikrobiell
• Ohne Alkohol, Antibiotikum, Kortison und ohne Xylometazolin
• Wirkt effizient gegen Viren und Bakterien (Wirkung in vitro nachgewiesen)


• Wirkt abschwellend, löst Beläge sowie Nasensekret auf und befreit die Nasenatmung
• Zellschonend, antimikrobiell effizient und schnell wirksam
• Schmerzarme Anwendung
• Ohne Alkohol, Antibiotikum, Kortison und ohne Xylometazolin
• Wirkt effizient gegen Viren und Bakterien (Wirkung in vitro nachgewiesen)
Leben mit der Hausstaubmilbe
Allergenvermeidung ist oft eine Herausforderung
Der p 1 und Der p 2 sind die Hauptallergene der Dermatophagoides pteronyssinus Der p 1 ist ein hitzeempfindliches Glykoprotein, das vor allem in den Fäkalien der Milbe vorkommt. Auch finden sich Allergene im Darm und Exoskelett des Tieres. Nach Inhalation oder Kontakt mit den Schleimhäuten können sie Erkrankungen wie allergische Rhinitis, Konjunktivitis, Sinusitis und Asthma bronchiale hervorrufen. Hausstaubmilben können sich an nahezu jede geschlossene Umgebung anpassen – ihre Allergene finden sich u. a. in Möbeln, Teppichen, Polstermaterialien und Kinderspielzeug. Ihr bevorzugtes Habitat hat Temperaturen um 25 °C, eine hohe Luftfeuchtigkeit, geringe Lichtverhältnisse und reichlich Nahrung in Form von Hautschuppen.1 Maßnahmen zur Allergenreduktion umfassen das wöchentliche Waschen von Bettwäsche bei mindestens 54 °C sowie die Reduktion der relativen Luftfeuchtigkeit im Raum auf 30 bis 50 %. Zudem können spezielle Schutzbezüge das Eindringen und die Vermehrung von Hausstaubmilben verhindern. Die Wirksamkeit solcher milbendichter Encasings hängt maßgeblich von ihrer Materialbeschaffenheit ab. Entscheidend ist die Porengröße, die höchstens 0,5 µm betragen sollte. Als eine der wirksamsten Technologien zur Entfernung luftgetragener Partikel gelten außerdem hocheffiziente Partikelfilter (HEPA) – ein dichtes Geflecht aus Glas- oder Synthetikfasern, das mikroskopisch kleine Partikel zuverlässig einfängt. In Staubsaugern kommen HEPA-Filter zunehmend zum Einsatz.1
Diese häufig mit finanziellem und zeitlichem Aufwand verbundenen Maßnahmen tragen zur Reduktion der Allergenexposition bei, führen jedoch nicht in jedem Fall zu einer signifikanten Verbesserung der Lebensqualität. Univ.-Doz. Dr. Felix Wantke, tätig im Floridsdorfer Allergie Zentrum, warnte bei der ÖGP-Jahrestagung Mitte Oktober in Linz: „ Das Ganze nützt – damit können Sie das Allergen reduzieren, aber ganz kriegt man es sicherlich nicht weg “ Er betonte: „ Entsprechend werde ich bei stärkeren Beschwerden die Immuntherapie propagieren, anstatt dass wir monatelang herumprobieren… Wobei man bei der Immuntherapie nicht vergessen darf, dass die Allergie natürlich nicht nach der zweiten Spritze weg ist. Es dauert locker ein halbes bis ein Jahr, bis ich einen entsprechenden Effekt erziele.“
LaS




Literatur:
1 Klain A et al., Children (Basel). 2024 Apr 15;11(4):469.


Phytopharmaka und ihr Potential in der ärztlichen Praxis
Pflanzliche Wirkstoffe bei Erkältung, Stress und Schlafstörungen
Phytopharmaka gewinnen seit dem Ende des 20. Jahrhunderts wieder an Bedeutung. Anders als beispielsweise homöopathische Präparate basieren sie auf wissenschaftlich belegten Prinzipien der Phytotherapie – bei der Qualität, Wirksamkeit und Unbedenklichkeit zentrale Aspekte darstellen. Ihre Wirksamkeit beruht häufig auf dem Prinzip von Vielstoffgemischen, deren Inhaltsstoffe an unterschiedlichen Zielstrukturen wirken und so komplexe Krankheitsmechanismen gleichzeitig beeinflussen können. Anforderungen der Arzneimittelgesetze und EU-Richtlinien werden von vielen Phytopharmaka genauso gut erfüllt wie von synthetischen Arzneistoffen. Gemäß den Richtlinien der Europäischen ArzneimittelAgentur (EMA) lassen sich pflanzliche Arzneimittel entweder auf der Basis langjähriger traditioneller Anwendung oder nach medizinisch anerkannten, klinisch belegten Studien bewerten.1,2,3
Baldrian gegen Stress und Schlafstörungen
Stress und die meist damit einhergehenden Schlafstörungen kommen immer häufiger vor. Chronischer Stress kann bekanntermaßen viele gesundheitliche Beschwerden nach sich ziehen – neben Schlafstörungen auch Angstzustände oder Depressionen. Des Weiteren kann es zu körperlichen Beschwerden wie Kopfschmerzen oder MagenDarm-Problemen kommen. Die Behandlung von Stress ist oft herausfordernd, weil sie sowohl auf physischer als auch auf psychischer Ebene stattfindet.
Baldrian (Valeriana officinalis) hat sich bei der Linderung von Stress und der Förderung des Schlafes bewährt. Die Baldrianwurzel wurde vom Fachgremium der Europäischen Arzneimittelagentur, dem HMPC („C ommittee

on Herbal Medicinal Product s“), in Form von Trockenextrakten zur Behandlung von leichten nervösen Anspannungen und Schlafstörungen medizinisch anerkannt. Für die Therapie leichter stressbedingter Symptome wurde Baldrian als traditionelles pflanzliches Arzneimittel eingestuft. Er steigert die Freisetzung des Neurotransmitters Gamma-Aminobuttersäure (GABA), was beruhigend wirkt und dazu führt, dass Angst- und Stresssymptome reduziert werden.4
Die Zufuhr kann in Form von Tee, Tabletten oder Tropfen bzw. Saft erfolgen. Die Baldrianwurzel lässt sich ohne Bedenken mit anderen beruhigend wirkenden Stoffen kombinieren – etwa mit Passionsblumenkraut, Hopfen oder Melisse. Es kann allerdings erst nach fünf bis 14 Tagen mit einer Schlafförderung gerechnet werden. Baldrian kann möglicherweise die Reaktionsfähig-
keit beeinträchtigen, daher sollten bis zwei Stunden nach der Einnahme vorsichtshalber keine Maschinen bedient werden. Zur Anwendung in Schwangerschaft und Stillzeit sowie bei Kindern unter zwölf Jahren liegen derzeit kaum Erkenntnisse vor. 5

Phytopharmaka bei Erkältungskrankheiten

Über 200 verschiedene Erreger, meist Corona-, Adeno- oder Rhinoviren, können Auslöser einer Erkältung sein. Diese äußert sich bekanntlich in einer Infektion der oberen Atemwege – also der Nase und Nasennebenhöhlen, des Rachens, des Kehlkopfes oder der Bronchien. Die Behandlung zielt meist auf die Linderung der Symptome ab. Neben allopathischen Schmerz- und fiebersenkenden Mitteln ist auch die Verwendung von abschwellenden Nasensprays und Hustenmedikamenten meist Usus. Im Bereich der Phytopharmaka können beispielsweise Kapuzinerkresse (Tropaeolum majus) und Meer-
IMPRESSUM
Herausgeber und Medieninhaber: RegionalMedien Gesundheit – RMA Gesundheit GmbH, Am Belvedere 10 / Top 5, 1100 Wien, Tel. 01/74321708114, office@gesund.at.
Geschäftsführung: Mag.a Birgit Frassl, Marlis Rumler. Redaktionsleitung: Mag.a Karin Martin. Redaktion: Mag.a Karin Martin, Margit Koudelka, Felicia Steininger, Laura Elisabeth Schnetzer, BA, Jasmin Sucher, MA.
Lektorat: Mag.a Katharina Maier. Produktion & Grafik: Angie Kolby. Cover-Foto: shutterstock.com/AI.
Verkaufsleitung: Mag.a Birgit Frassl, birgit.frassl@regionalmedien.at. Kundenbetreuung: Mag.a Dagmar Halper, dagmar.halper@regionalmedien.at, Claudia Szkutta, claudia.szkutta@regionalmedien.at, Souma Ürper, souma.uerper@regionalmedien.at.
Druckerei: Bösmüller Print Management GesmbH & Co. KG. Verlags- und Herstellungsort: Wien.
Grundlegende Richtung: Unabhängige österreichische Fachzeitschrift für niedergelassene Ärzt:innen.
Die HAUSÄRZT:IN – Praxis-Magazin für Primärversorgung –ist ein interdisziplinäres Informations- und Fortbildungsmedium.
Wichtig
Selbstverständlich erarbeiten wir alle Inhalte unserer Ratgeber sorgfältig. Dennoch können wir nicht garantieren, dass alles vollständig und aktuell ist bzw. sich seit dem Druck keine Gesetzesänderung ergeben hat.
rettich (Armoracia rusticana) in Kombination positive Auswirkungen auf Bronchitis-Symptome haben. Die in ihnen enthaltenen Senfölglycoside werden im Körper in drei verschiedene Isothiocyanate (ITC) umgewandelt. Diese sekundären Pflanzenstoffe entfalten beim Menschen antibakterielle, antiinflammatorische und immunmodulierende Wirkungen. Nach der Aufnahme über Lebensmittel oder Phytopharmaka werden ITC im Darm umgehend absorbiert, metabolisiert und anschließend über Lunge und Niere ausgeschieden. Dabei entstehen hohe Konzentrationen im Urin und in der Atemluft, was den therapeutischen Einsatz von Meerrettich und Kapuzinerkresse insbesondere bei Infektionen der oberen Atemwege plausibel und klinisch relevant macht.
Unsere Ratgeber dienen Ihnen als Erstinformation. Sie enthalten die häufigsten Fragen, viele anschauliche Beispiele, Hinweise auf Stolpersteine und einen Überblick über die wichtigsten gesetzlichen Regelungen. Bei individuellen Fragen steht Ihnen unsere Hotline zur Verfügung: (01) 501 65 0
Weitere Informationen finden Sie auch im Internet: www.arbeiterkammer.at
In unserem Fachmagazin setzen wir auf genderneutrale Sprache. Verwendet wird der Doppelpunkt – als beste Symbiose aus Leserlichkeit und Inklusion. Zugunsten der besseren Lesbarkeit verzichten wir teilweise auf die gänzlich orthografisch/ grammatikalisch korrekte Schreibweise. Etwa geben wir bei Artikeln und Pronomen jeweils nur eine Variante an – jene, die zur längeren Variante des gegenderten Wortes gehört. Weitere Informationen siehe: meinmed.at/kommunikation/genderneutrale-sprache/2688 issuu.com/hausarzt/docs/ha_2023_12/3 (Hausärzt:in 12/23, Editorial, S. 3)
Alle aktuellen AK Publikationen stehen zum Download für Sie bereit: wien.arbeiterkammer.at/publikationen
Weitere Bestellmöglichkeiten:
■ EMail: mitgliederservice@akwien.at
■ Bestelltelefon: (01) 501 65 1401
Artikelnummer 456
Namentlich gekennzeichnete Beiträge geben nicht unbedingt die Meinung der Redaktion oder des Verlages wieder, sondern fallen in den Verantwortungsbereich der Autor:innen. Der Inhalt von entgeltlichen Einschaltungen und Beilagen sowie die Angaben über Dosierungen und Applikationsformen liegen außerhalb der Verantwortung der Redaktion oder des Verlages und sind von der jeweiligen Anwender:in im Einzelfall auf ihre Richtigkeit zu überprüfen. Nachdruck nur mit schriftlicher Genehmigung des Verlages. Alle Rechte, insbesondere das Recht der Vervielfältigung und Verbreitung sowie der Übersetzung, vorbehalten. Kein Teil des Werkes darf in irgendeiner Form (Fotokopie, Mikrofilm oder ein anderes Verfahren) ohne schriftliche Genehmigung des Verlages reproduziert oder unter Verwendung elektronischer Systeme gespeichert, verarbeitet, vervielfältigt, verwertet oder verbreitet werden. Mit „Bezahlte Anzeige“ gekennzeichnete Beiträge/Seiten sind gemäß §26 Mediengesetz bezahlte Auftragswerke. Offenlegung: gesund.at/impressum

Weiters haben Kombinationen von Thymian und Schlüsselblume, Thymian und Efeublättern oder kombinierte ätherische Öle, die aus Pflanzen der Familien Myrtaceae und Rutaceae gewonnen wurden, einen vielversprechenden Einfluss auf die Symptome der akuten Bronchitis gezeigt. Zusätzlich haben sich Phytomonopräparate aus Efeublätterextrakten bei der Behandlung von Symptomen der akuten Bronchitis – wie Hustenanfällen – als erfolgreich erwiesen.6
Fazit
Phytopharmaka haben ein großes Potential als ergänzende oder sogar primäre Therapiemöglichkeit bei einer Vielzahl von Erkrankungen. Durch ihre oft multimodale Wirkweise können Erreger auf mehreren Ebenen angegriffen werden. Diese Multi-Target-Effekte auf beispielsweise bakterielle Erreger erschweren die Bildung von Resistenzen und können folglich dem immer größer werdenden Problem der allgemeinen Entwicklung von Antibiotikaresistenzen gegensteuern. Häufig besteht auch das Potential einer antiviralen oder antiinflammatorischen Aktivität, wodurch sich gewisse Phytopharmaka breitflächiger einsetzen lassen. Nicht nur in der Behandlung von akuten Beschwerden, sondern auch in der Prävention stellen Phytopharmaka eine wertvolle Ergänzung und vielversprechende Alternative dar.
Jasmin Sucher, MA
Quellen:
1 Schlenk M et al., Komplementärmedizin – Beratungsempfehlungen für die Selbstmedikation, 2024, 3. Auflage, Deutscher Apotheker Verlag.
2 Blaschek W, Wichtl-Teedrogen und Phytopharmaka - Ein Handbuch für die Praxis, 2015, 6. Auflage, Wissenschaftliche Verlagsgesellschaft.
3 ema.europa.eu/en/human-regulatory-overview/herbal-medicinal-products?utm (zuletzt abgerufen am 22. August 2025).
4 Yuan CS et al., The gamma-aminobutyric acidergic effects of valerian and valerenic acid on rat brainstem neuronal activity. Anesth Analg. 2004 Feb; 98(2):353-358.
5 arzneipflanzenlexikon.info/index.php?de_pflanzen=26 (zuletzt abgerufen am 30.Mai 2025).
6 Albrecht U, Stefenelli U, Stange R, A combination of Tropaeolum majus herb and Armoracia rusticana root for the treatment of acute bronchitis, Phytomedicine, 2023 Jul 25;116:154838.
Teil 1 von „Phytopharmaka und ihr Potential in der ärztlichen Praxis“ zum Thema Harnwegsinfektionen kann auf Gesund.at nachgelesen werden.
ZUM NACHLESEN:

Hiergeht’s zum Artikel auf Gesund.at
Axonlab: Diagnostik mit Blick auf die Zukunft
Der
Anbieter für Labordiagnostik verbindet
In einer Zeit, in der Präzision, Effizienz und Nachhaltigkeit im Gesundheitswesen mehr zählen denn je, positioniert sich Axonlab als verlässlicher Partner für Ärzt:innen und Labore in ganz Europa. Das Schweizer Unternehmen hat sich in über drei Jahrzehnten von einem regionalen Anbieter zu einem europäischen Akteur für Labordiagnostik, Life Science und medizinische IT entwickelt – mit dem Anspruch, einen spürbaren Mehrwert für Fachleute und Patient:innen zu schaffen. Trotz internationaler Ausrichtung bleibt der Dienstleister lokal verankert. Diese Nähe ermöglicht eine individuelle Betreuung und schnelle Reaktionszeiten im medizinischen Alltag. Rund 10.000 niedergelassene Ärzt:innen vertrauen bereits auf die Lösungen von Axonlab, darunter 1.200 in Österreich.
Breites Spektrum diagnostischer Lösungen
Ob Point-of-Care-Geräte, Mikrobiologie, Molekulardiagnostik oder Life Science: Axonlab bietet ein umfassendes Portfolio an Produkten und Systemlösungen an. Das Unternehmen arbeitet eng mit führenden Herstellern wie Siemens, Horiba, Snibe, Arkray und Alltest zusammen. Diese Partnerschaften ermöglichen den Zugang zu innovativen Technologien, die Laborprozesse effizienter und zuverlässiger gestalten.
Erfahrung mit Innovation
Ein weiterer Zweig der Axonlab Gruppe ist die Entwicklung und Produktion von Diagnostika, Nährmedien und Medizinprodukten – zertifiziert nach ISO 13485:2016.
Insgesamt decken über 12.000 Artikel die wichtigsten diagnostischen Disziplinen ab, darunter Hämatologie, klinische Chemie, Immunologie, sowie Urin- und Sepsisdiagnostik. Dazu zählt unter anderem auch ein breites Sortiment an Schnelltests für Infektionskrankheiten, Gerinnung, CRP und mehr.
Zudem bemüht sich Axonlab um einen hochwertigen und umfassenden Service. Durch persönliche Beratung, ein europaweit vernetztes unternehmenseigenes Logistiksystem und den technischen Support vor Ort oder via Helpline werden Fach-


kräfte bei der Anwendung der Produkte unterstützt. Mit digitalen Tools wie dem Axonlab-Webshop, einem personalisierten Kundenportal und der mobilen App werden alltägliche Abläufe vereinfacht. E-Procurement-Funktionen, QR-Code-Scanning und eine direkte ERP-Integration sparen zusätzlich Zeit und minimieren Fehlerquellen.
Perspektiven für die Zukunft
Mit dem digitalen AXON Campus investiert das Unternehmen in Wissenstransfer und Weiterbildung. Ärzt:innen und Labormitarbeiter:innen können praxisnahe Schulungen – von Geräteschulungen bis zur kontinuierlichen Weiterbildung – zeit- und ortsunabhängig absolvieren. Das Ziel: medizinische Fachkräfte optimal auf die wachsenden Anforderungen moderner Diagnostik vorzubereiten und ihnen die Mittel zu geben, diese effizienter, sicherer und nachhaltiger zu gestalten.
Auch ökologisch übernimmt Axonlab Verantwortung: Eine 110 kW Photovoltaikanlage produziert mehr Strom, als intern verbraucht wird, der Fuhrpark besteht vollständig aus Elektrofahrzeugen, und eine Grundwasserwärmepumpe ersetzt seit 2024 die Gasheizung. Durch konsequente Digitalisierung konnte der Papierverbrauch um 80 Prozent reduziert werden – ein Beispiel dafür, wie Nachhaltigkeit und Wirtschaftlichkeit Hand in Hand gehen können.

Sorgen Sie sich um Ihre Patienten, nicht um Ihre Laborgeräte.
Microsemi CRP LC-767G
CRP und Blutbild in einem Gerät, kapillär oder venös
Spotchem EZ SP-4430
Trockenchemisches Analysengerät für Serum, Plasma oder Vollblut, kapillär oder venös
Urilyzer
Fortschrittlichste Lösung in der Harndiagnostik
microINR
Gerinnungsmanagement mit Punktionshilfe







398,– € für nur pro Monat!1
Dasganze
Set sorglos mie t e n !
epoc
System für Blutgas-, Elektrolyt- und Metabolitergebnisse
Exdia TRF Plus
Immunologie-Analyser für kardiale Marker (Troponin I, D-Dimer, NT proBNP), PCT, COVID-19 AG, iFOB (Stuhltest), Strep A

Die Geräte können auch einzeln erworben werden.

Interessiert?
Einfach QR-Code scannen und Anfrage starten.
Für mehr Informationen und Fragen rund um unsere Angebote, Produkte und Services sind wir gerne für Sie erreichbar – via Telefon unter: +43 5238 87766 oder per E-Mail unter office.at@axonlab.at
1 Monatliche Miete inkl. MwSt. | Laufzeit 84 Monate | Aktion gültig bis 31. Dezember 2025. Es gelten die Allgemeinen Geschäftsbedingungen der Axon Lab GmbH. Irrtümer, Druckfehler und Preisänderungen vorbehalten.
SPRECHStunde
Patient:innen kompetent beraten
EXPERTE:
Prim. Univ.-Prof. Dr. Andreas Püspök
Leiter der Abteilung für Innere Medizin II, Krankenhaus der Barmherzigen Brüder Eisenstadt

„Abdominelle Beschwerden bei junger Frau: funktionell oder organisch?“
Ein strukturierter Fahrplan für die hausärztliche Abklärung –mit gastroenterologischer Einschätzung

Verena C., 27 Jahre, wird in Ihrer Praxis vorstellig. Sie klagt über seit Monaten bestehende Blähungen, krampfartige Bauchschmerzen und wechselnde Stuhlkonsistenz. Die Beschwerden treten vor allem nach dem Essen auf und variieren stark. Die Patientin wirkt besorgt und gibt an, dass ihr Alltagsleben zunehmend beeinträchtigt sei. Was tun?
Prof. PÜSPÖK: Zwar handelt es sich bei rezidivierenden gastrointestinalen
Beschwerden junger Patient:innen häufig um ein Reizdarmsyndrom (RDS), doch sollte eine strukturierte Ausschlussdiagnostik organischer Ursachen immer der erste Schritt sein. Mögliche organische Ursachen für die von Frau C. angegebenen Symptome sind neben einem RDS eine Laktose- oder Fruktosemalabsorption, eine Zöliakie, eine chronisch entzündliche Darmerkrankung (CED), eine bakterielle Überwucherung des Dünndarms, ein Gallensäureverlustsyndrom sowie andere seltene
gastrointestinale Erkrankungen, etwa ein Mastzellaktivierungssyndrom oder ein intestinales Angioödem. Bei Frauen sind auch gynäkologische Ursachen wie eine Endometriose in Betracht zu ziehen.
Mithilfe der Rom-IV-Kriterien können funktionelle Beschwerden auch systematisch erkannt werden. Ein Reizdarm liegt vor, wenn Beschwerden mindestens sechs Monate lang bestehen, die Bauchschmerzen zumindest an einem Tag pro Woche innerhalb der letzten drei Mona-
te aufgetreten und zumindest zwei der folgenden Symptome vorhanden sind: Zusammenhang mit dem Stuhlgang, Veränderung der Stuhlfrequenz oder Veränderung der Stuhlkonsistenz.
Auch wenn alle Kriterien erfüllt sind, sollten sogenannte Red Flags oder Warnhinweise stets berücksichtigt werden. Dazu zählen ein unklarer Gewichtsverlust, Blut im Stuhl (sichtbar oder okkult), eine Eisenmangelanämie, Fieber, Nachtschweiß, eine positive Familienanamnese hinsichtlich einer CED oder eines kolorektalen Karzinoms sowie einer Erstmanifestation im Alter von über 50 Jahren. Es ergibt sich so die Basisdiagnostik, die in jeder Praxis durchgeführt werden kann.
Anamnese, körperliche Untersuchung & Labordiagnostik
Die Anamnese soll den Schmerzcharakter, die Lokalisation, das Stuhlverhalten sowie die Essensabhängigkeit bzw. die Symptomveränderung nach dem Stuhlgang erfassen. Darüber hinaus sind Nahrungsmittelunverträglichkeiten bzw. ein Zusammenhang mit bestimmten Nahrungsmitteln sowie Gewichtsstabilität zu erfragen. Ebenfalls sollte unbedingt erhoben werden, ob ein Zusammenhang mit Stress, psychischen Belastungssituationen und eventuell eine Zyklusabhängigkeit vorliegen.
Bei der körperlichen Untersuchung ist neben auffälligen Darmgeräuschen der abdominelle Tastbefund entscheidend: Werden durch Druck Schmerzen ausgelöst bzw. gibt es eventuellen Resistenzen (z. B. Walze im rechten Unterbauch bei M. Crohn)? Auch auf die digitale rektale Untersuchung sollte nicht vergessen werden.
werte, Eisenstatus, Gesamt-IgA- und anti-tTG-IgA-Antikörper. Auch eine Stuhluntersuchung sollte angeordnet werden. Von Interesse sind hier folgende Parameter: die Pankreaselastase, v. a. bei chronischer Diarrhoe, okkultes Blut sowie Parasiten und Wurmeier. Der derzeit beste Parameter ist das Calprotectin im Stuhl, mit dessen Hilfe sich eine chronische Entzündung von einem RDS klar unterscheiden lässt. Der Wert korreliert sehr gut mit der Anzahl der Granulozyten und anderer Entzündungszellen im Gastrointestinaltrakt. Ein Wert unter 50 µg/g macht ein entzündliches Geschehen sehr unwahrscheinlich (auch z. B. eine Divertikulitis oder ein infektiöses Geschehen). Werte über 200 µg/g sind ein starker Hinweis für ein entzündliches Geschehen, bei einem akuten Schub einer CED können die Werte auch mehrere tausend µg/g betragen. Der Graubereich dazwischen sollte zu einer Verlaufskontrolle nach vier bis acht Wochen veranlassen.
Therapeutische Strategien
Differentialtherapeutisch können durch ein Ernährungstagebuch in Verbindung mit einem Symptomtagebuch sowie
durch die Etablierung einer laktoseund/oder einer FODMAP-reduzierten Kost weitere Erkenntnisse zu den Ursachen der Beschwerden gewonnen werden. Wenn ein RDS sehr wahrscheinlich ist, kann eine symptomorientierte Therapie eingeleitet werden. Pfefferminzöl und Butylscopolamin wirken krampflösend, Flohsamenschalen und lösliche Ballaststoffe stuhlregulierend. Auch verschiedene Probiotika können probatorisch auf individueller Basis zum Einsatz kommen. In jedem Fall sollte die psychosoziale Dimension ernst genommen werden. Gerade bei jungen Frauen mit mutmaßlich funktionellen Beschwerden ist ein empathischer Zugang essenziell. Eine offene Kommunikation, welche die Patientin ernst nimmt, ohne vorschnell eine „psychische“ Ursache zu unterstellen, ist entscheidend. Eine Erklärung und die validierte Abklärung der Beschwerden sowie das Aufzeigen konkreter nächster Schritte wirken oft schon entlastend.
Wann ist nun eine Überweisung an die Gastroenterologie sinnvoll?
In erster Linie bei Alarmsymptomen, bei erhöhtem Calprotectin-Wert sowie bei Verdacht auf bakterielle Überwucherung (SIBO), Gallensäurenverlustsyndrom oder CED. Auch bei positiver Zöliakieserologie, therapieresistentem RDS sowie diagnostischer Unsicherheit lohnt sich die Überweisung an die Spezialist:in.

Mit Hilfe einer gezielten Labordiagnostik können wichtige Differentialdiagnosen eingegrenzt bzw. ausgeschlossen werden. Diese beinhaltet BB, CRP, TSH, Leber-

Fazit
Die Kombination von Rom-Kriterien, gezielter Anamnese und Calprotectin-Screening ermöglicht es Ihnen, funktionelle Darmerkrankungen sicher hausärztlich zu erkennen – und eine belastende Überdiagnostik zu vermeiden. Gleichzeitig lassen sich mit RedFlag-Orientierung jene Patient:innen sehr gut identifizieren, bei denen ein zusätzlicher gastroenterologischer Blick indiziert ist.
Nachhaltigkeit in der Ordination leicht gemacht
So machen Sie Ihre Praxis in wenigen Schritten klimafit

GASTAUTORIN:
Assoz. Prof.in PD
DDr.in Daniela Haluza, MSc
FÄ f. Klinische Mikrobiologie und Hygiene, PublicHealth-Expertin und Umweltmedizinerin an der MedUni Wien, Zentrum für Public Health, Abt. f. Umwelthygiene und Umweltmedizin
Eine nachhaltige Praxisführung senkt Kosten, schont Ressourcen und verbessert die Gesundheit – entdecken Sie hier einfache Maßnahmen, die wirklich wirken! Nachhaltigkeit ist längst mehr als nur ein Trend – sie ist ein notwendiger Bestandteil unseres Handelns. Der Klimawandel, die zunehmende Ressourcenknappheit und die Gesundheitskrisen der Gegenwart verlangen von uns allen, bewusster mit den vorhandenen Ressourcen umzugehen. Doch wie können wir als Ärzt:innen diesen Wandel in unseren Praxisalltag integrieren? Der Schlüssel zu einer nachhaltigen Ordination liegt in der Anwendung von Prinzipien, die auf Ressourcenschonung, Abfallvermeidung und Bewusstseinswandel abzielen. Nachhaltigkeit schafft eine Winwin-win-Situation: Sie reduziert Kosten, schützt die Umwelt und fördert gleichzeitig die Gesundheit. Zudem entsteht dadurch ein Umfeld, das nicht nur das Wohlbefinden unserer Patient:innen fördert, sondern auch unsere eigene Gesundheit und die der Mitarbeitenden.
Die 5 Rs als Leitfaden für Nachhaltigkeit
Die 5 Rs – Wiederverwenden (Reuse), Ablehnen (Refuse), Reduzieren (Reduce), Umdenken (Rethink) und Müllverwertung (Recycle) – bieten eine fundierte Grundlage für eine nachhaltige Praxisführung. Hier ist zusammengefasst, wie Sie diese 5 Rs Schritt für Schritt in Ihrem Praxisalltag umsetzen können:

1. Wiederverwenden (Reuse) ist der erste Schritt, um Abfall zu vermeiden und Ressourcen effizient zu nutzen. Überlegen Sie, welche Materialien und Produkte Sie in Ihrer Praxis wiederverwenden können. Dazu gehören Mehrwegbehälter für Medikamente oder sterile Instrumente, die nach entsprechender Reinigung und Desinfektion erneut befüllt werden können. Auch Möbel und Geräte können – statt entsorgt – wiederaufbereitet und weiterhin genutzt werden. Dies spart nicht nur Kosten, sondern trägt auch aktiv zur Reduzierung von Abfall bei.

„Der Begriff Precycling wurde durch die Zero-WasteBewegung bekannt und unterstreicht die Bedeutung eines vorausschauenden, ressourcenschonenden Handelns, auch im medizinischen Kontext.“
2. Ablehnen (Refuse) bedeutet, unnötige Produkte und Verpackungen gar nicht erst zu verwenden. Versuchen Sie beim Einkauf von Medikamenten, Materialien oder Bürobedarf, nach Möglichkeit umweltfreundliche Alternativen zu wählen. In vielen Fällen können Sie auf Produkte verzichten, die unnötigen Verpackungsmüll erzeugen: beispielsweise auf Einwegartikel wie sterile Einmalhandschuhe oder Plastiktüten. Stattdessen greifen Sie zu wiederverwendbaren oder umweltfreundlichen Erzeugnissen. Auch die Wahl von Arzneimitteln in größeren Packungen oder in Mehrwegbehältern hilft, Abfall von vornherein zu vermeiden.
3. Reduzieren (Reduce) bedeutet, den Verbrauch von Ressourcen und Abfall auf das Wesentliche zu be-
schränken. In der Praxis können Sie den Papierverbrauch durch den verstärkten Einsatz von digitalen Patient:innenakten und elektronischer Kommunikation verringern. Ebenso können Sie bei der Auswahl von Medikamenten und medizinischen Geräten darauf achten, dass sie ressourcenschonend und mit möglichst wenig Verpackungsmaterial produziert wurden. Neben Abfallmanagement und Ressourcenschonung ist auch die Energieeffizienz ein wesentlicher Bestandteil der Nachhaltigkeit. Setzen Sie auf energieeffiziente LED-Beleuchtung, die weniger Strom verbraucht und eine längere Lebensdauer hat. Auch bei der Wahl von Heizsystemen können Sie auf smarte Thermostate zurückgreifen, die die Temperatur nach Bedarf regeln. Dadurch können Sie nicht nur den Energieverbrauch optimieren, sondern auch Ihre Betriebskosten senken.

4. Umdenken (Rethink)
Nachhaltigkeit beginnt mit einem Umdenken. Hier geht es darum, die eigene Denkweise und den Umgang mit Ressourcen neu zu gestalten. Überdenken Sie Ihre Praxisorganisation und prüfen Sie die Materialien, die Sie täglich verwenden. Statt sich auf den gewohnten Weg zu verlassen, fragen Sie sich, ob es nicht eine nachhaltigere Alternative gibt. Können Sie die Praxisabläufe so optimieren, dass weniger Abfall entsteht? Gibt es Alternativen zu herkömmlichen Verbrauchsmaterialien, die weniger Ressourcen benötigen? Dieses Umdenken geht Hand in Hand mit einer kulturellen Veränderung innerhalb der Praxis und hilft, das Bewusstsein für Nachhaltigkeit zu schärfen.

5. Müllverwertung (Recycle)
Der letzte Schritt besteht darin, den Abfall, der unvermeidbar ist, richtig zu entsorgen und zu recyceln. Hierzu gehört die ordnungsgemäße Trennung von Papier, Plastik, Glas und anderen recycelbaren Materialien. Auch medizini-
sche Abfälle wie bestimmte Verpackungen und Fläschchen sollten korrekt entsorgt und recycelt werden, sofern dies möglich ist. Achten Sie darauf, dass die Abfalltrennung in Ihrer Praxis gut organisiert ist und alle Mitarbeitenden mit den richtigen Verfahren vertraut sind. So stellen Sie sicher, dass möglichst viele Materialien einer Wiederverwertung zugeführt werden und Ressourcen im Kreislaufsystem bleiben.
Precycling in der Praxis
Ein weiterer wichtiger Aspekt nachhaltigen Handelns ist das sogenannte „ P recycling“. Dabei geht es darum, Abfall bereits vor seiner Entstehung zu vermeiden – etwa durch bewusste Kaufentscheidungen, den Verzicht auf Einwegprodukte oder die bevorzugte Nutzung nachhaltiger Alternativen. Der Begriff Precycling wurde durch die Zero-Waste-Bewegung bekannt und unterstreicht die Bedeutung eines vorausschauenden, ressourcenschonenden Handelns, auch im medizinischen Kontext. Achten Sie beim Einkauf von Materialien und Arzneimitteln darauf, dass sie nicht mehr Verpackung beanspruchen als erforderlich oder in wiederverwendbaren Behältern geliefert werden. Auch der Verzicht auf unnötige Verpackungen bei Lieferungen oder Bestellungen von Praxisbedarf ist eine effektive Form des Precycling. Indem Sie Materialien wählen, die sich später leicht recyceln lassen oder die gar nicht erst als Abfall anfallen, leisten Sie einen bedeutenden Beitrag für die Ressourcenschonung.
Fazit: Nachhaltigkeit als Praxiskonzept
Nachhaltigkeit ist der Schlüssel zu einer zukunftsfähigen und verantwortungsvollen Praxisführung. Durch bewusste Entscheidungen und ressourcenschonende Maßnahmen kann man nicht nur Kosten senken, sondern auch die Umwelt schützen und die Gesundheit von Patient:innen sowie Praxispersonal fördern. Die 5 Rs – Refuse, Reduce, Reuse, Rethink und Recycle – bieten eine einfache, aber wirkungsvolle Orientierung für eine umweltfreundliche Praxisgestaltung. Setzen Sie auf eine klimafreundliche Praxisführung und gestalten Sie die Zukunft aktiv mit. Nutzen Sie die Chance, Teil der Veränderung zu sein! Neugierig geworden? Für weiterführende Informationen und praxisnahe Tipps zur nachhaltigen Gestaltung Ihrer Ordination sowie zu vertrauenswürdigen Nachhaltigkeitszertifikaten wenden Sie sich am besten an Ihre Ärztekammer oder Fachgesellschaft. Dort erhalten Sie eine fundierte Beratung und wertvolle Unterstützung für eine zukunftsfähige, umweltbewusste Praxisführung.
Literatur: Haluza D, Brenn K, Choc J, Ortmann J, Tschurtschenthaler R, Schindler L, 2025. Perceptions of a Hospital’s Anesthesia Team Members on Precycling and Recycling of Anesthetic Gases, Healthcare 13, no. 3: 211. doi.org/10.3390/healthcare13030211 <
TERMINE Aktuelle Kongresse und mehr
07.12.-12.12.2025
52. Gynäkologische Fortbildungswoche
Ort: Hotel Sonnenburg, Vorarlberg
15.01-17.01.2026
IROS 2026
Radiologie
Ort: Salzburg Congress
24.01.2026
Consensus Meeting AG Herzinsuffizienz
Ort: Novotel, Wien Hauptbahnhof
12.12.2025
Rund ums EKG
Ort: Ordensklinikum Elisabethinen, Linz
17.01.2026
Grazer KardioMetabolischer-Tag
Ort: Med Uni Graz
14.02.2026
Jahrestagung der ÖGPIM Psychosomatik in der Inneren Medizin
Ort: Hotel Regina, Wien
09.01-10.01.2026
Jahrestagung Kardiologie interaktiv
Ort: Hotel Sandwirth, Kärnten
22.01.2026
Neurology Alpine Summit
Ort: Novotel, Wien Hauptbahnhof
Weitere Infos und Veranstaltungen finden Sie in unserem Kongresskalender unter: gesund.at/ kongresskalender


DFP-PRAXISWISSEN Gesunde Ernährung und Wundheilung

DFP-PRAXISWISSEN Enuresis nocturna

DFP-PRAXISWISSEN Die 2024-ESCGuidelines für Vorhofflimmern

DFP-PRAXISWISSEN Ernährungsmedizin
DFP-Fortbildungen Das Leben ist ein ständiges Lernen. Absolvieren Sie DFP-approbierte Fortbildungen für Ihren Fachbereich.


Digitale Praxis
Ordi-Geflüster Ordi-Geflüster
Wie ein guter Online-Auftritt Abläufe vereinfacht
Ein guter Online-Auftritt ist wie eine freundliche Rezeption, die nie schließt – und Ihrem Team jeden Tag spürbar Last abnimmt –, indem Arbeit vorverlegt wird, Erwartungen geklärt und Standardfragen vorweggenommen werden. Eine informative Website mit guten Texten ist der Anfang: Sie ist leicht verständlich, enthält das Wichtigste in einfachen Worten und kommt demnach ohne viel kompliziertes Fachvokabular aus. So finden Patient:innen 24/7 alle relevanten Infos: Leistungen, Ablauf, Anfahrt, Kostenhinweise, Vorbereitungen. Wer vor dem Termin weiß, was mitzubringen ist, kommt besser vorbereitet – und Ihr Officeteam hat weniger Rückfragen und spart Zeit am Telefon. Besonders sinnvoll sind Aufklärungsvideos. Komplexe Inhalte werden visuell greifbar. Patient:innen informieren sich in Ruhe zu Hause über die bevorstehende Behandlung. Der Aufklärungsdialog wird fokussierter, viele Fragen sind bereits geklärt. Praktisch sind außerdem digitale Services: Die Online-Terminbuchung zeigt
freie Slots, verschickt Erinnerungen und reduziert No-Shows – das Telefonaufkommen wird verringert. Rezeptformulare können direkt über die Website angefordert werden, alle notwendigen Informationen werden bereitgestellt und müssen nicht mehr erfragt werden. Das spart Rückrufe und vermeidet eine Zettelwirtschaft.
Damit all das erfolgreich ist, braucht es Struktur: klare Navigationspunkte, kurze Absätze, Checklisten, FAQs. Suchmaschinenfreundliche Inhalte –klare Überschriften, präzise Metatexte, schnelle Ladezeiten – verbessern die Google-Auffindbarkeit. Eine gute Website wirkt also doppelt: Sie entlastet intern und macht Ihre Praxis extern sichtbar.
Fazit: Ein guter Online-Auftritt ist kein Nice-to-have, sondern quasi ein Teamkollege: Er beantwortet Standardfragen, bereitet Patient:innen vor, reduziert das Telefonaufkommen und gibt Ihrem Officeteam Zeit für das, was vor Ort zählt. Mit klaren Texten, Online-
EXPERTIN:
Kathrin Zhuber, MBA Gründerin von DOC-N-ROLL Healthcare Management (spezialisiertes Dienstleistungsservice für niedergelassene Ärzt:innen bzw. Therapeut:innen), doc-n-roll.at

Terminbuchung, Rezeptformularen und kurzen Aufklärungsvideos schaffen Sie Struktur – und spürbar mehr Ruhe im Alltag.
So starten Sie jetzt:
u Startseite aufräumen: Die fünf häufigsten Fragen in einfachen Sätzen beantworten.
v Online-Services aktivieren: Terminbuchung und Rezeptformular mit Pflichtfeldern (Name, Geburtsdatum, Medikament, Wirkstärke, Packungsgröße).
w Wissen sichtbar machen: Ein ZweiMinuten-Aufklärungsvideo zu einer Kernleistung einbetten und in Terminerinnerungen verlinken.
Digital gut organisiert heißt: mehr Zeit für Medizin – und ein Praxisalltag, in dem es sich leichter atmet.

Weniger suchen, mehr wissen.
Ihr Begleiter im medizinischen Berufsalltag.
Ihr Arbeitsalltag ist stressig genug –verlieren Sie nicht auch noch Zeit mit der Suche nach medizinischen Informationen oder Terminen. Mit Gesund.at haben wir ein Portal geschaffen, das Ihnen diese Arbeit abnimmt. Selbstverständlich haben wir auch an Weiterbildung gedacht, so können Sie ab sofort DFP-Punkte auch unterwegs sammeln! Klingt gut, oder?




